Treatment
-

చిన్నారికి వైఎస్ జగన్ అండ
జగదాంబ (విశాఖ): నిరుపేద కుటుంబానికి చెందిన ఓ చిన్నారి చికిత్సకు వైఎస్సార్సీపీ అధినేత, మాజీ సీఎం వైఎస్ జగన్మోహన్రెడ్డి ఆర్థిక సాయం అందించి మానవత్వాన్ని చాటుకున్నారు. మెదడు సంబంధిత వ్యాధితో బాధపడుతున్న ఏడేళ్ల చిన్నారి జోయా మహ్మద్ చికిత్స కోసం రూ.2 లక్షల చెక్కును పంపించి ఆ కుటుంబానికి ఆశాకిరణంగా నిలిచారు. విశాఖపట్నం 39వ వార్డుకు చెందిన మహమ్మద్ ఆసీఫ్–ఆíÙత దంపతుల కుమార్తె జోయా కొంతకాలంగా మెదడు సంబంధిత వ్యాధితో బాధపడుతోంది. ఇటీవల దక్షిణ నియోజకవర్గ సమన్వయకర్త వాసుపల్లి గణేష్ కుమార్ కుమారుడి వివాహ వేడుకకు వచి్చన సందర్భంగా చిన్నారి కుటుంబ సభ్యులు వైఎస్ జగన్మోహన్రెడ్డికి ఈ సమస్యలను వివరించారు.వెంటనే స్పందించిన వైఎస్ జగన్ చిన్నారి చికిత్స కోసం రూ.2 లక్షల ఆర్థిక సహాయం అందజేస్తానని హామీ ఇచ్చారు. చెక్కు రూపంలో ఆ మొత్తాన్ని వైఎస్సార్సీపీ విశాఖ జిల్లా అధ్యక్షుడు కేకే రాజు, దక్షిణ నియోజకవర్గ సమన్వయకర్త వాసుపల్లి గణేష్ కుమార్కు పంపించారు. శనివారం వారు ఆసీఫ్ ఇంటికి వెళ్లి కుటుంబ సభ్యులకు చెక్కు అందజేశారు. చిన్నారి ఆరోగ్య పరిస్థితి తెలుసుకున్న పార్టీ నాయకులు అవసరమైన వైద్య సహాయం అందించేందుకు చర్యలు తీసుకుంటామని తెలిపారు. గతంలోనూ సీఎంఆర్ఎఫ్ నుంచి సహాయం గతంలో వైఎస్సార్సీపీ ప్రభుత్వ కాలంలో సీఎంగా ఉన్న వైఎస్ జగన్మోహన్రెడ్డి చిన్నారి ఆరోగ్య పరిస్థితిని తెలుసుకుని చికిత్స కోసం ముఖ్యమంత్రి సహాయనిధి నుంచి సుమారు రూ.18 లక్షలు మంజూరు చేశారు. మొదట రూ.5 లక్షల ఆర్థిక సహాయం అందించగా, మిగిలిన మొత్తం కూడా విడుదల చేయాలని ఆదేశించారు. అనంతరం ఎన్నికలు రావడంతో సీఎం రిలీఫ్ ఫండ్ ద్వారా అందించాల్సిన మిగిలిన సహాయం నిలిచిపోయిందని కుటుంబ సభ్యులు తెలిపారు. పలుమార్లు అధికారులను సంప్రదించినా సహాయం అందలేదని చెప్పారు.అంతేకాక చిన్నారి తండ్రి చేస్తున్న ఎండీయూ (రేషన్ డిపో ఆపరేటర్) ఉద్యోగం, తల్లి చేస్తున్న వలంటీర్ ఉద్యోగం కూడా నిలిపివేయడంతో కుటుంబం తీవ్ర ఇబ్బందులు ఎదుర్కొంటోందన్నారు. దీంతో వైఎస్ జగన్ వారికి అండగా నిలిచారు. ఈ సందర్భంగా కేకే రాజు, వాసుపల్లి గణేష్కుమార్ మాట్లాడుతూ ప్రస్తుత ప్రభుత్వం పేదల ఆరోగ్యంపై నిర్లక్ష్యంగా వ్యవహరిస్తోందని విమర్శించారు. కార్యక్రమంలో విశాఖ పశి్చమ పరిశీలకుడు జహీర్ అహ్మద్, డిప్యూటీ మేయర్ కట్టమూరు సతీష్ తదితరులు పాల్గొన్నారు. -

రూ.16కోట్ల కష్టాన్ని జయించిన పసిమొగ్గ
వెల్దుర్తి: మానవతావాదుల స్పందనతో పసిమొగ్గకు వచ్చిన రూ.16 కోట్ల కష్టం కేవలం మూడు నెలల్లో తొలగిపోయింది. కర్నూలు జిల్లా వెల్దుర్తి పట్టణానికి చెందిన సురేశ్, పుష్పావతి దంపతుల కుమార్తె పునర్వికశ్రీ. పుట్టుకతోనే జన్యు సంబంధిత వెన్నెముక కండరాల వ్యాధికి గురైంది. పుట్టినప్పటి నుంచి కదలలేని స్థితి. రెండేళ్లలోపు రూ.16 కోట్ల ఇంజక్షన్ ఇస్తే మామూలు స్థితికి చేరుకుంటుందని వైద్యులు తెలిపారు. పాప 8 నెలల వయసులో.. డిసెంబర్ 2025లో పేద తండ్రి సురేశ్ తన పాపను కాపాడమంటూ చేసిన అభ్యర్థన మానవతావాదులను కదిలించింది. సాక్షి కథనంతో వెల్లివిరిసిన దాతృత్వం సాక్షిలో డిసెంబర్ 8వ తేదీ ‘పసిమొగ్గకు రూ.16కోట్ల కష్టం’ శీర్షికన కథనం వెలువడింది. ఈ కథనానికి స్వచ్ఛంద సంస్థలు, ప్రింట్, ఎలక్ట్రానిక్, సోషల్ మీడియాలు, వివిధ వర్గాలు సైతం విరివిగా స్పందించాయి. పాప సహాయానికి ‘సేవ్ పునర్విక’ అంటూ అర్థించాయి. దీంతో మూడు నెలల్లోనే చిన్న చిన్న విరాళాలే పెద్ద మొత్తంగా పాప చికిత్సకు అవసరమైన ఆర్థిక సహాయం అందింది. పునర్విక చికిత్సకు కేంద్ర ఆరోగ్య శాఖ రూ.50 లక్షలు ప్రకటించినట్లు ఎంపీ బైరెడ్డి శబరి తెలిపారు. ఇందుకు సహకరించిన కేంద్ర మంత్రి జేపీ నడ్డాకు కృతజ్ఞతలు తెలిపారు.విరాళాలు ఇక వద్దు నేను కోరినప్పటి నుంచి ఇప్పటి వరకు వివిధ ఆన్లైన్ ప్లాట్ఫాంలు, దాతల సమీకరణల ద్వారా అలాగే ప్రత్యక్షంగా నా అకౌంట్కు వచ్చిన మొత్తం రూ.9 కోట్లకు మించిపోయింది. దీంతో త్వరలో పాపకు చికిత్స ప్రారంభం కానుంది. ఆర్థిక సహాయం చేసిన వారందరికీ కృతజ్ఞతలు. ఇకపై విరాళాలు వద్దు. చికిత్స ప్రారంభించిన తరువాత వివరాలు తెలుపుతాను. – సురేశ్, పునర్వికశ్రీ తండ్రి -

విజయవంతంగా గుండె మార్చిడి శస్త్ర చికిత్స
తాడేపల్లి రూరల్: తాడేపల్లి పట్టణ పరిధిలోని మణిపాల్ హాస్పిటల్లో మొట్టమొదటి సారిగా తొలి గుండె మార్పిడి శస్త్ర చికిత్స విజయవంతమైనట్లు మణిపాల్ హాస్పిటల్ డైరెక్టర్ జి.రామాంజనేయ రెడ్డి తెలిపారు. శనివారం ఏర్పాటు చేసిన విలేకరుల సమావేశంలో ఆయన మాట్లాడారు. మణిపాల్ ఫౌండేషన్, ముఖ్యమంత్రి సహాయనిధి సహకారంతో విజయనగరం జిల్లాకు చెందిన యువతి కె.సత్యవతికి పునర్జన్మ ప్రసాదించినట్లయిందని పేర్కొన్నారు. కన్సల్టెంట్ సీటీవీఎస్ డాక్టర్ దిలీప్ రత్తి మాట్లాడుతూ.. సత్యవతి డైలేటెడ్ కార్డియో వయోపతి అనే తీవ్రమైన గుండె సమస్యతో బాధపడుతూ తమ ఆసుపత్రిలో చేరారని అన్నారు. హార్ట్ ఫెయిల్యూర్ దశకు చేరుకున్న ఆమెకు సమగ్ర ట్రాన్స్ప్లాంట్ ఈవేల్యూషన్ చేశామని పేర్కొన్నారు. ఐదేళ్లుగా గుండె వ్యాధితో బాధపడుతున్నాని.. చికిత్సను విజయవంతంగా పూర్తి చేసినందుకు మణిపాల్ వైద్య బృందానికి రుణపడి ఉంటానని సత్యవతి తెలిపారు. సమావేశంలో జీవన్ దాన్ రాష్ట్ర కోఆర్డినేటర్ కె.రాంబాబు, డాక్టర్లు వరుణ్ పామిడి, శంకరరావు, అనిల్కుమార్, ఏవీఎస్ఎస్ఎన్ శ్రీధర్, ఎన్.మురళీకృష్ణ తదితరులు పాల్గొన్నారు. -

పేదరికాన్ని జయించిన ప్రేమ
ఆ రిక్షా చక్రాలు తిరుగుతుంటే.. ఒక పేదవాడి గుండె శబ్దం వినిపిస్తోంది. ఒకవైపు ఎముకలు కొరికే చలి.. మరోవైపు 70 ఏళ్ల వృద్ధాప్యం.. కానీ, తన వెనుక రిక్షాలో పక్షవాతంతో పడి ఉన్న భార్యను చూసినప్పుడు.. ఆ వృద్ధుని కాళ్లకు ఏనుగు బలం వచ్చేసింది. అంబులెన్స్ అద్దెకు తీసుకునేంత స్తోమత లేక, భార్య ప్రాణాలను కాపాడుకునేందుకు ఏకంగా 600 కిలోమీటర్ల రిక్షా యాత్ర చేసిన బాబు లోహర్ కథ ఇప్పుడు ప్రపంచాన్నే కదిలిస్తోంది. తొమ్మిది రోజుల రిక్షా ప్రయాణం! సంబల్పూర్లోని మోడిపాడకు చెందిన బాబు లోహర్ భార్య జ్యోతికి గతేడాది నవంబర్లో పక్షవాతం సోకింది. స్థానిక వైద్యులు ఆమెను కటక్లోని ఎస్సీబీ వైద్య కళాశాలకు తీసుకెళ్లాలని సూచించారు. చేతిలో చిల్లిగవ్వ లేదు.. వాహనాన్ని అద్దెకు తీసుకునే శక్తి లేదు. కానీ, తన భార్యను చావుకు వదిలేయడం బాబు లోహర్కు ఇష్టం లేదు. తన ఏకైక ఆస్తి అయిన రిక్షాను బయటకు తీశాడు. పాత కుషన్లు వేసి భార్యను అందులో పడుకోబెట్టాడు. దైవ నామస్మరణ చేస్తూ సంబల్పూర్ నుంచి కటక్ వరకు 300 కిలోమీటర్లు రిక్షా తొక్కుకుంటూ వెళ్లాడు. తొమ్మిది రోజుల పాటు.. పగలు ప్రయాణం.. రాత్రి రోడ్డు పక్కన దుకాణాల ముందు బస.. ఇలా సాగింది బాబు లోహర్ రిక్షా ప్రయాణం. రెండు నెలల చికిత్స.. రిక్షాలోనే తిరుగు ప్రయాణం కటక్ ఆసుపత్రిలో రెండు నెలల పాటు చికిత్స తీసుకున్న తర్వా త, జనవరి 19న భార్యతో కలిసి తిరిగి తన ఊరికి ప్రయాణమయ్యాడు. దారిలో ఒక ప్రమాదం జరిగి జ్యోతి కింద పడి తలకు గాయమైనా, బాబు లోహర్ గుండె ధైర్యాన్ని కోల్పోలేదు. స్థానిక ఆసుపత్రిలో బ్యాండేజ్ వేయించుకుని మళ్లీ రిక్షా ఎక్కాడు. పోలీసుల సాయం వద్దన్న ‘ప్రేమ’మూర్తి దారిలో టాంగీ పోలీస్ ఆఫీసర్ వికాస్ సేథి ఈ వృద్ధుని పరిస్థితిని చూసి చలించిపోయారు. ‘మీకు కారు ఏర్పాటు చేస్తాం.. సురక్షితంగా వెళ్ళండి’.. అని ప్రాధేయపడ్డారు. కానీ, బాబు లోహర్ ఆత్మాభిమానంతో సున్నితంగా తిరస్కరించాడు. ‘నా జీవితంలో నాకు ఇద్దరే ఇష్టమైన వారు ఉన్నారు. ఒకటి నా భార్య, రెండోది నా రిక్షా. ఈ ఇద్దరినీ నేను వదిలి ఉండలేను’.. అని సగర్వంగా చెప్పాడు. భార్య ప్రాణాలను సొంత రెక్కల కష్టంతో కాపాడుకుంటున్న ఆ వృద్ధుని ప్రేమ చూసి పోలీసులు నివ్వెరపోయారు. చివరికి భోజనం కోసం వారు ఇచ్చిన కొద్దిపాటి నగదును మాత్రం బలవంతం చేయడంతో బాబు లోహర్ స్వీకరించాడు. ప్రభుత్వ సౌకర్యాలు అందని చోట.. ఒక పేదవాడి ప్రేమ ఎలా కొండలను పిండి చేస్తుందో బాబు లోహర్ నిరూపించాడు. ఈ ప్రయాణం కేవలం ఒక ప్రయాణం కాదు.. అది ఒక అపురూప ప్రేమ కావ్యం..– సాక్షి, నేషనల్ డెస్క్ -

కంటి జబ్బులకు వినూత్న చికిత్స
హైదరాబాద్: ప్రపంచ ఫార్మా రాజధాని హైదరాబాద్లో మరో వినూత్నమైన కంపెనీ అడుగుపెట్టింది. ఎక్సోసోమ్ల ఆధారంగా కణజాలాన్ని పునరుత్పత్తి చేయగల టెక్నాలజీ సాయంతో ఆసియా పసఫిక్ ప్రాంతం మొత్తానికి సరికొత్త కంటి చికిత్సలు అందించేందుకు పండోరమ్ టెక్నాలజీస్, హైదరాబాద్లోని నూసిలియాన్ థెరప్యూటిక్స్లు చేతులు కలిపాయి.శరీర కణాలు స్రవించే అతిసూక్ష్మమైన భాగాలైన (30 నుంచి 150 నానోమీటర్లు) ఎక్సోసోమ్లు ప్రొటీన్లు, ఆర్ఎన్ఏ వంటివాటిని ఒక కణం నుంచి ఇంకో కణానికి మోసుకెళుతూంటాయి. వీటి స్థానంలో మందులను పంపిణీ చేయడం ద్వారా పాడైన కణాలను సరిచేయవచ్చునని అంచనా. ఈ దిశగా పండోరమ్ టెక్నాలజీస్ ఇప్పటికే కొంత ముందడుగు వేసింది.కనుగుడ్డు (కార్నియా) దెబ్బతిన్న వారికి మళ్లీ చూపు రప్పించేందుకు కూడా తాము తయారు చేసిన ఎక్సోసోమ్ మందు ఉపయోగపడుతుందని కంపెనీ చెబుతోంది. ఈ నేపథ్యంలో పండోరమ్ టెక్నాలజీస్, భారత్ బయోటెక్ అనుబంధ సంస్థ అయిన నూసిలియాన్ థెరప్యూటిక్స్ల మధ్య కుదిరిన వ్యూహాత్మక ఒప్పందానికి ప్రాధాన్యం ఏర్పడింది. పండోరమ్ టెక్నాలజీ అభివృద్ధి చేసిన ఎక్సోసోమ్ మందును నూసిలియాన్ పెద్ద ఎత్తున తయారు చేస్తుంది. ఆసియా పసఫిక్ ప్రాంతం మొత్తానికి సరఫరా చేస్తుంది. దేశంలో ఇలాంటి ప్రయత్నం జరగడం ఇదే మొదటిసారి కావడం గమనార్హం.‘‘పునరుత్పత్తి మందుల తయారీ విషయంలో పండోరమ్ ఇప్పటికే మేలి ముందడుగు వేసింది. పరిశోధనలు, వాణిజ్యాంశాల్లోనూ ప్రగతి సాధించాము. అడ్వాన్స్డ్ బయోలాజిక్స్ తయారీలో నైపుణ్యమున్న నూసిలియాన్తో చేతులు కలపడం ద్వారా ప్రపంచం మొత్తానికి ఈ వినూత్నమైన చికిత్సను అందించవచ్చు’’ అని పండోరమ్ టెక్నాలజీస్ చీఫ్ ఎగ్జిక్యూటివ్ ఆఫీసర్ డాక్టర్ తుహిన్ భౌమిక్ తెలిపారు.నూసిలియాన్ థెరప్యూటిక్స్ ఉన్నతాధికారి డాక్టర్ రఘు మలపాక మాట్లాడుతూ ‘‘కంటి జబ్బుల చికిత్స విషయంలో పండోరమ్ టెక్నాలజీస్ ఎక్సోసోమ్ ఆధారిత చికిత్స విప్లవాత్మకమైందని చెప్పాలి. బయలాజిక్స్ తయారీలో మాకున్న నైపుణ్యంతో ఎంతో మేలు చేకూరుతుంది’’ అని వివరించారు.ప్రస్తుతం కంటి జబ్బులపై మాత్రమే దృష్టి పెడుతున్నామని, స్టీవెన్స్-జాన్సన్ సిండ్రోమ్, న్యూట్రోఫిక్ కెరటిటిస్ వంటి వాటికి త్వరలో చికిత్స అందించగలమని కంపెనీ చెబుతోంది. భవిష్యత్తులో ఇదే ఎక్సోసోమ్ ఆధారిత టెక్నాలజీ సాయంతో వాపు కారణంగా చర్మం, ఊపిరితిత్తులు, ఫైబ్రోసిస్తోపాటు ఇతర అవయవాలకు వచ్చే సమస్యలకు పరిష్కారం చూపగలమని చెబుతోంది. -

Israel: యుద్ధ విషాదం.. కన్నీరు పెట్టిస్తున్న గణాంకాలు
జెరూసలేం: ఇజ్రాయెల్కు పాలస్తీనాకు చెందిన మిలిటెంట్ గ్రూప్ హమాస్తో గాజా స్ట్రిప్ ప్రాంతంలో జరుగుతున్న యుద్ధం తీవ్ర విషాదాన్ని తీసుకొచ్చింది. ఇజ్రాయెల్ రక్షణ మంత్రిత్వ శాఖ పునరావాస విభాగం తాజాగా విడుదల చేసిన గణాంకాల కన్నీరు కంటతడి పెట్టిస్తున్నాయి.మానసిక అనారోగ్యంతో..ఇజ్రాయెల్ రక్షణ మంత్రిత్వ శాఖ పునరావాస విభాగం తెలిపిన గణాంకాల ప్రకారం, 2023 అక్టోబర్ 7న యుద్ధం ప్రారంభమైనప్పటి నుండి దాదాపు 22,000 మంది గాయపడిన సైనికులకు చికిత్స అందించారు. వీరిలో అత్యధికంగా 58 శాతం మంది పోస్ట్-ట్రామాటిక్ స్ట్రెస్ డిజార్డర్ (PTSD), ఇతర మానసిక ఆరోగ్య పరిస్థితులతో బాధపడుతున్నారని మంత్రిత్వ శాఖ తెలిపింది. ఇది పునరావాస కేంద్రాలకు తీవ్రమైన భారంగా పరిణమించింది.అన్ని విభాగాలవారూ..పునరావాస విభాగం ప్రస్తుత. గత యుద్ధాలలో గాయపడిన వారితో సహా మొత్తం 82,400 మంది గాయపడిన మాజీ సైనికులకు సేవలు అందిస్తోంది. ఈ సంఖ్యలో 9 శాతం మంది మహిళా సైనికులు ఉన్నారు. గాయపడిన మొత్తం అనుభవజ్ఞులు( సీనియర్లు)లో అత్యధికంగా 48 శాతం మంది వారి తప్పనిసరి సైనిక సేవ (Compulsory Service) సమయంలో గాయపడగా, 26 శాతం మంది రిజర్వ్ డ్యూటీలో, 13 శాతం మంది కెరీర్ సర్వీస్లో, తొమ్మిది శాతం మంది పోలీసు సిబ్బందిగా ఉన్న సమయంలో గాయపడ్డారని విభాగం తెలిపింది.వీల్చైర్కే పరిమితమై..పునరావాస విభాగంలో తీవ్రమైన గాయాలు, వైకల్యాలతో బాధపడుతున్న అనుభవజ్ఞుల సంఖ్య గణనీయంగా ఉంది. వీరిలో 873 మంది వీల్చైర్కే పరిమితమయ్యారు. వీరిలో 132 మంది అక్టోబర్ 7 తర్వాత గాయపడ్డారు. అత్యంత తీవ్రమైన గాయం స్థాయి (100% కంటే ఎక్కువ వైకల్యం) ఉన్నవారు 612 మంది ఉండగా, వీరిలో ప్రస్తుత యుద్ధంలో 64 మంది గాయపడ్డారు. అలాగే, 115 మంది అంధత్వంతో బాధపడుతున్నారు (ప్రస్తుత యుద్ధంలో ఐదుగురు), 1,061 మంది అంగవైకల్యం (Amputations) పొందినవారు ఉన్నారు, వీరిలో గత రెండేళ్ల యుద్ధంలో 88 మంది గాయపడ్డారు.చికిత్సకు రూ. 23,130 కోట్లుపునరావాస కేంద్రాలపై పెరుగుతున్న భారాన్ని దృష్టిలో ఉంచుకుని, 2026 చివరి నాటికి మరో 10,000 మంది గాయపడిన మాజీ సైనికులను కేంద్రాలు స్వీకరిస్తాయని మంత్రిత్వ శాఖ అంచనా వేసింది, వీరిలో ఎక్కువ మంది PTSD వంటి మానసిక ఆరోగ్య సమస్యలతో బాధపడే అవకాశం ఉంది. ఈ సవాళ్లను ఎదుర్కొనేందుకు, పునరావాస శాఖ మొత్తం బడ్జెట్ $2.57 బిలియన్లు(₹23,130 కోట్లు) గా ఉంది. ఇందులో $1.27 బిలియన్లు(₹11,444 కోట్లు) ప్రత్యేకంగా మానసిక ఆనారోగ్యంతో బాధపడుతున్న వారి చికిత్సకు కేటాయించారు.మృతులెందరు?మాజీ సైనికుల సంరక్షణలో అనేక సవాళ్లు ఉన్నాయని మంత్రిత్వ శాఖ గుర్తించింది, ముఖ్యంగా సిబ్బంది కొరత తీవ్రంగా ఉంది. ప్రతి 750 మంది రోగులకు కేవలం ఒకే పునరావాస సిబ్బంది అందుబాటులో ఉన్నాడు. ఈ సమస్యను పరిష్కరించడానికి మంత్రిత్వ శాఖలు ఒక కొత్త కమిటీని ఏర్పాటు చేశాయి. నగరాల వారీగా చూస్తే, మోదీన్ నగరంలో అత్యధిక సంఖ్యలో గాయపడిన మాజీ సైనికులు ఉన్నారు. 2023 అక్టోబర్ 7 నుండి ఇప్పటివరకు, మొత్తం 922 మంది సైనికులు, అధికారులు, రిజర్విస్టులు, వందల మంది స్థానిక భద్రతా అధికారులు మృతి చెందారు. వీరిలో దాదాపు 331 మంది హమాస్ ప్రారంభ ఉగ్రవాద దాడిలో గాజా స్ట్రిప్ సరిహద్దులో మరణించగా, 471 మంది హమాస్ ఆధీనంలోని సరిహద్దుల్లో జరిగిన భూ ఆపరేషన్లలో మృతి చెందారు. వివిధ ఉగ్రవాద దాడులు, ఘర్షణల్లో 70 మంది ఇజ్రాయెల్ పోలీసు అధికారులు మృతిచెందారు. ఇది కూడా చదవండి: Tamil Nadu: ఈడీ చేతికి టెండర్ స్కాం.. సంచలన వివరాలు వెల్లడి -

జీవుల ఇంటర్నెట్.. వైద్యం సూపర్ 'ఫాస్ట్'!
ఇంటర్నెట్ అంటే తెలుసు. మరి ‘జీవుల ఇంటర్నెట్’ అంటే? ఆరోగ్య సంరక్షణ కోసం మానవ శరీరాలను డిజిటలైజ్ చేయటం. ఇంకా చెప్పాలంటే.. మైక్రోస్కోపిక్ సెన్సర్ల ద్వారా మన శరీరాలతో ఇంటర్నెట్ను నేరుగా కనెక్ట్ చెయ్యటమే. తద్వారా కేన్సర్ వంటి జబ్బుల్ని పుట్టుకలోనే గుర్తించి అప్పటికప్పుడు చికిత్స చెయ్యవచ్చు. వృద్ధాప్యాన్ని సైతం జయించవచ్చు అని నిపుణులు చెబుతున్నారు. అయితే, ఈ అందమైన కల పీడకలగానూ మారే హ్యాకింగ్ ముప్పూ పొంచి ఉందనే అనుమానాలూ లేకపోలేదు. ఇంటర్నెట్ ఆఫ్ థింగ్స్ (ఐఓటీ) నుంచే ఇంటర్నెట్ ఆఫ్ బీయింగ్స్ (ఐఓబీ) లేదా జీవుల ఇంటర్నెట్ మాట పుట్టింది. సాంకేతికత ద్వారా గణాంకాల సేకరణ, సత్వర పంపిణీలో మనిషి జోక్యాన్ని సాధ్యమైనంత తగ్గించటమే ఐఓటీతో ఒనగూడే ప్రయోజనం. రోజువారీ పనుల్లో వాడే గృహోపకరణాల దగ్గరి నుంచి ఆధునిక పారిశ్రామిక పరికరాల వరకు సెన్సర్లు, సాఫ్ట్వేర్, ఇతర సాంకేతికతల సహాయంతో నిరంతరం అనుసంధానమై ఉంటూ ఇంటర్నెట్ ద్వారా సమాచారాన్ని, గణాంకాలను ఎప్పటి కప్పుడు పరస్పరం పంచుకోవటం ఐఓటీలో జరిగే పని.– సాక్షి, స్పెషల్ డెస్క్ఏంటి ఈ ఐఓబీ?» ఇంటర్నెట్ ఆఫ్ బీయింగ్.. మనుషుల దేహాలను ఇంటర్నెట్కు ఈ సాంకేతికత అనుసంధానిస్తుంది. అతి చిన్న, అత్యంత అధు నాతన సెన్సర్లు మన శరీరాల్లోకి ప్రవేశించటం ఐఓబీ ద్వారా సుసాధ్యమవుతుంది. సెన్సర్లు, సాఫ్ట్వేర్, ఇతర సాంకేతి కతల సహాయంతో మనిషి దేహంలో జరిగే ఆరోగ్యమార్పులను సూక్ష్మ స్థాయిలోనే గుర్తిస్తారు. అంతేకాదు, దేహం లోపలికి సూక్ష్మ రోబోలను పంపి చికిత్స చేయటానికీ ఐఓబీ దోహదం చేస్తుంది.ఇంటర్నెట్ మూడో దశ» డిజిటల్ యుగంలో ఇప్పుడు మూడో దశ నడుస్తోంది. మొదటి దశలో కంప్యూటర్లు వచ్చాయి. రెండో దశలో రోజు వారీ జీవితాన్ని ప్రభావితం చేసే వస్తువులను కంప్యూటర్తో అనుసంధానం జరిగింది. ఇంటర్నెట్ మూడో దశలో ‘జీవుల ఇంటర్నెట్’ వస్తోంది. మైక్రోస్కోపిక్ సెన్సర్ల ద్వారా మన శరీరాలతో ఇంటర్నెట్ను నేరుగా కనెక్ట్ చెయ్యటమే దీని ఉద్దేశ మని ఇటలీ మిలన్ లోని బోకోని విశ్వ విద్యాలయానికి చెందిన ప్రొఫెసర్ ఫ్రాన్సిస్కో గ్రిల్లో అన్నారు. ‘జెల్ ఆధారిత ‘బయో రోబోలు’ దేహంలో ఉంటూ మీ ఆరోగ్యాన్ని పర్యవేక్షించడమే కాకుండా, రక్తం గడ్డ కడుతున్నప్పుడు గుర్తించి సమాచారం అందిస్తాయి. అవసరమైతే ఆస్పిరిన్ మందును కూడా విడు దల చేస్తాయి. వైరస్లు దాడి చేసినప్పుడు టీకాలను సైతం అప్పటి కప్పుడు యాక్టివేట్ చేస్తాయి’ అని ఆయన అంటున్నారు.వైద్య పరిశోధనలో మేలిమలుపు‘జీవ ఇంటర్నెట్’.. మన అవయవాల నుంచి ఎప్పటికప్పుడు తాజా డేటాను సేకరించటం ద్వారా వైద్య పరిశోధనను సమూలంగా మార్చగలదు. ముఖ్యంగా వృద్ధాప్యాన్ని ఓడించడం.. పేద దేశాల్లోనూ ప్రతి ఒక్కరూ వ్యాధుల్లేకుండా ఎక్కువ కాలం జీవించడంలో సహాయపడటం.. వంటి అద్భుత కలలను జీవుల ఇంటర్నెట్ నెరవేర్చుతుందని ఆశిస్తున్నారు. » నిశ్శబ్ద గుండెపోట్లను సకాలంలో గుర్తిస్తుంది» అవసరమైనప్పుడు మందులను విడుదల చేస్తుంది.» శరీరం లోపల నుంచే చికిత్సలను అందిస్తుంది» తద్వారా ప్రాణాలను కాపాడుతుంది మరణాలు నివారించవచ్చు..ఈ సాంకేతికత కొన్ని కొత్త పరిణామాలకు దారితీస్తుందని ప్రొఫెసర్ ఫ్రాన్సిస్కో గ్రిల్లో చెబుతు న్నారు. ఆరోగ్య పరిస్థితులను నిరంతరం పర్యవేక్షించడం వల్ల వ్యాధులు అభివృద్ధి చెందకముందే వాటిని గుర్తించడం సులభం అవుతుంది. ఆహారంలో మార్పులు లేదా మరింత వ్యక్తిగతీకరించిన వ్యాయామ దినచర్యలను సూచించవచ్చు. సకాలంలో హెచ్చరికలు పంపడం ద్వారా మరణాలను నివారించవచ్చు. ఒక్క అమెరికాలోనే ప్రతి సంవత్సరం 8,05,000 మంది గుండె పోటుతో మరణి స్తుంటే.. సమస్యను గుర్తించలేక 1,70,000 మంది ‘నిశ్శబ్ద’ గుండెపోట్లతో చనిపోతున్నారు. జీవుల ఇంటర్నెట్ యుగంలో వైద్య పరిశోధన, ఔషధ ఆవిష్కరణ ఇప్పటిలా కాకుండా అత్యంత వేగవంతమవుతుంది. భారీ డేటాబేస్లు సమస్యకు ఏది పనిచేస్తుందో చూపించే నమూనాలను సూచిస్తాయి. ఔషధాలు చాలా త్వరగా, చౌకగానే కాకుండా కచ్చితత్వంతోనూ అభివృద్ధి అవుతాయి.పీడ కల కాకుండా..మన శరీరాలను డిజిటలైజ్ చేసే జీవుల ఇంటర్నెట్ను మనం జాగ్రత్తగా వినియోగించాలని నిపు ణులు సూచిస్తున్నారు. హ్యాకర్లు ‘ఇంటర్నెట్ ఆఫ్ బీయింగ్స్’ ను లక్ష్యంగా చేసుకుంటే ఎదురయ్యే విపరిణామాలు భయంకరంగా ఉంటాయని హెచ్చరిస్తున్నారు. -

వైకల్యాలకు చికిత్స అందాలి
అన్ని అవయవాలూ సరిగా ఉన్నవారే ఈ లోకంలో మనుగడ సాగించడం కష్టమయ్యే ఈ రోజుల్లో ఏదైనా కారణాలవల్ల ఏదైనా అవయవం కోల్పోతే? ఎంతో కష్టమయ్యే ఆ జీవితాన్ని ఏదో విధంగా మళ్లీ నార్మల్ చేయడానికి ప్రయత్నిస్తుంటారు నిపుణులైన డాక్టర్లు. ఈ నెల (డిసెంబరు) 3న ప్రపంచ డిజ్ఎబిటిటీ డే (ఇంటర్నేషనల్ డే ఆఫ్ పర్సన్స్ విత్ డిజ్ఎబిలిటీస్) సందర్భంగా దివ్యాంగుల వైకల్యాలను సరిదిద్దడంలో నిపుణులైన డాక్టర్ ప్రేమ్నాథ్ బల్లా అనేక వైకల్యాల గురించి అందించిన వివరాలు తెలుసుకుందాం.ప్రశ్న: వైకల్యాలు ఎన్ని రకాలుగా ఉండవచ్చు? డాక్టర్ ప్రేమ్నాథ్ : వైకల్యాలు దాదాపుగా వందల రకాలుగా ఉండవచ్చు. అయితే ప్రధానంగా రెండు రకాలుగా చెప్పవచ్చు. మొదటిది శారీరక వైకల్యాలూ (ఫిజికల్ / విజిబుల్ డిజ్ఎబిలిటీస్), రెండోది మానసిక వైకల్యాలు. వీటిని మెంటల్ ఇల్నెస్ / డిజ్ఎబిలిటీస్గా చెప్పవచ్చుగానీ ఆధునికమైన భాషలో అదంత నాగరికంగా ఉండకపోవచ్చు కాబట్టి సైకలాజికల్ / ఇన్విజిబుల్ అని చెప్పడమే ఔచిత్యంగా ఉంటుంది. వాటిని అధ్యయనం చేయడానికి, ఒక కేటగిరీలో ఉంచడం ద్వారా వైద్యం అందించడం సులభతరం చేయడానికి వాటిని ప్రధానంగా (బ్రాడ్గా) నాలుగు రకాలుగా విభజించవచ్చు. అవి..1. భౌతికమైన వైకల్యాలు 2. ప్రవర్తనా పూర్వకమైనవి 3. అభివృద్ధి లోపించడం వల్ల కలిగినవి 4.జ్ఞానేంద్రియాలకు సంబంధించినవి. ప్రశ్న : కాస్త వాటిని విపులీకరిస్తారా? డాక్టర్ ప్రేమ్నాథ్ : తప్పకుండా...⇒ మొదటగా ఫిజికల్ డిజ్ఎబిలిటీ: తలకు ఏదైనా దెబ్బతగిలి మెదడుకు గానీ, వెన్నుపూసకు గానీ గాయమైందనప్పుడు మెదడు కంట్రోల్ చేసే సెంటర్ తాలూకు అవయవానికీ లేదా వెన్నుపూస నుంచి వెళ్లే నరాల నుంచి ఆ అవయవానికి తగిన సిగ్నల్స్ అందక సదరు అవయవం చచ్చుబడవచ్చు. ఇందులో రోడ్డు ప్రమాదాలు వల్ల వచ్చిన వైకల్యాలూ ఉండవచ్చు. ⇒ రెండో రకం బిహేవియరల్ డిజ్ఎబిలిటీస్ అంటే... ప్రవర్తనలో లోపాలు. ఇవి చాలారకాలుగా ఉండవచ్చు. పిల్లల విషయానికి వస్తే... స్కూల్లో పిల్లల ప్రవర్తన అతిగా ఉండటం, ఇక పెద్దల విషయానికి వస్తే... సామాజికంగా వ్యవహరించాల్సిన తీరులో వ్యవహరించకపోవడం... దాంతో వ్యక్తిగత బంధాలూ, సంబంధాలూ దెబ్బతినడం జరుగుతాయి. ఉదాహరణకు పిల్లల్లో అటెన్షన్ డెఫిసిట్ హైపర్ యాక్టివ్ డిజార్డర్ (పిల్లలు కంట్రోల్ చేయలేనంత అతి చురుగ్గా ఉండటం) అపోజిషనల్ డీఫియెంట్ డిజార్డర్ (పిల్లలు చాలా తిరుగుబాటుదనంగా వ్యవహరించడం) వంటివి. పెద్దల విషయానికి వస్తే యాంగై్జటీ డిజార్డర్, ఈటింగ్ డిజార్డర్స్, అబ్సెసివ్ కంపల్సివ్ డిజార్డర్స్ (ఓసీడీ) వంటివి ఉండవచ్చు. ఈ లోపాల్లో అంగవైకల్యాలు పెద్దగా ఉండవుగానీ మానసిక వైకల్యాలు ఉంటాయి.⇒మూడోది డెవలప్మెంటల్ డిజ్ఎబిలిటీస్: ఇందులో కొన్ని చిన్న చిన్న బాహ్య లక్షణాలు మినహాయించి పిల్లలు చూడటానికి అన్ని విధాలా అన్ని అవయవాలతో కనిపిస్తారు. కానీ వాళ్లలో ఏ వయసు తగినంతగా ఆ వయసుకు సరిపడిన వికాసం (మైల్స్టోన్స్) లేనందున ఇటు పిల్లలకూ, అటు వారి తల్లిదండ్రులకూ ఈ వైకల్యాలు ఎంతో బాధగా పరిణమిస్తాయి. ఉదాహరణకు ఆటిజమ్ స్పెక్ట్రమ్ డిసీజ్, సెరిబ్రల్ పాల్సీ, సరిగా మాట్లాడలేని / కమ్యూనికేట్ చేయలేని లాంగ్వేజ్ డిజార్డర్స్, డౌన్స్ సిండ్రోమ్... ఇలా వివరించుకుంటూపోతే ఒక్కోటీ ఒక పుస్తకమే రాసేంత సబ్జెక్టులు ఇవి. ⇒ నాలురో రకం వైకల్యాలను సెన్సరీ డిజ్ఎబిలిటీస్గా చెప్పవచ్చు. ఇవి జ్ఞానేంద్రియాలకు సంబంధించినవి. అంటే చూపు జ్ఞానం ఇచ్చే కళ్లకు ఏదైనా దెబ్బతగలడం వల్ల అంధత్వం, చెవులకు వచ్చే వినికిడి సమస్యలు... జ్వరం లేదా జలుబు వచ్చినప్పుడు తాత్కాలికంగా రుచి, వాసన తెలియకపోవడం (ఇది చాలా తాత్కాలికం). ఇలా మన జ్ఞానేంద్రియాలల్లో ఏదైనా అడ్డంకులు కలగడం వల్ల ఏర్పడే వీటికి సంబంధించిన చికిత్సలు అందించి సాధ్యమైనంతవరకు సెన్సరీ డిజ్ఎబిలిటీస్ను సరిచేయడానికి ప్రయత్నిస్తారు. ఇలా మన వైకల్యాలను వర్గీకరించి, వాటికి అనుగుణంగా చికిత్సలు అందిస్తాం. ప్రశ్న : ఇప్పుడు ఎలాంటి వైద్య చికిత్సలు అందుబాటులో ఉన్నాయి? డాక్టర్ ప్రేమ్నాథ్ : వైకల్యాన్ని బట్టి చికిత్స అందించాల్సి ఉంటుంది. ఉదాహరణకు... మొదట భౌతిక వైకల్యాల విషయానికి వస్తే... గతంలో క్యాన్సర్ సోకి... అది కాళ్లూ లేదా చేతుల ఎముకలకు పాకిందంటే... దాన్ని దేహం నుంచి వేరు చేయాల్సి వచ్చేది. అలా ఒక అవయవాన్ని తొలగించడాన్ని ‘యాంపుటేషన్’ అంటారు. దాంతో ఆ వ్యక్తి జీవితాంతం అంగవైకల్యంతో బాధపడాల్సి వచ్చేది. అయితే ఇప్పటి సాంకేతిక పురోగతి, అధునాతన వైద్యవిజ్ఞానాలతో కాళ్లూ, చేతుల యాంపుటేషన్ చేయకుండా... వాటిని రక్షించేందుకు ‘లింబ్ సాల్వేజ్ శస్త్రచికిత్సల’తోనూ, ఆపైన ఫిజియోథెరపీలతో ఇలాంటి వారికీ వైకల్యం తగ్గేలా చూసేందుకు అవకాశముంది.ఇందులోనూ బ్రెయిన్డెడ్గా మృతిచెందిన వ్యక్తుల నుంచి గుండె, లంగ్స్, కిడ్నీల మాదిరిగానే మృతిచెందిన వ్యక్తి దేహం నుంచి సేకరించిన ఎముకలను బాధితుడికి అమర్చే అల్లోగ్రాఫ్ట్ బోన్ రీప్లేస్మెంట్ అనే ప్రక్రియ; ఇక మృతుడి శరీరం నుంచి కాకుండా... కృత్రిమంగా, ఎలాంటి రసాయన చర్యలకు లోనుకాని/గురికాని లోహం (ఇనర్ట్ మెటల్)తో తయారైన ఎండో్రపోస్థెసిస్ ను అమర్చడం; ఇక బాధితుడి సొంత కణాలనే సేకరించి, వాటిని ‘ప్యూరిఫైడ్ప్రోటీన్ గ్రోత్ ఫ్యాక్టర్’లాంటి చర్యలతోనూ, ‘సింథటిక్ మాట్రిక్స్ మెటీరియల్’ లాంటి పదార్థాలతో బాధితుడు కోల్పోయిన అవే కణాలూ, కణజాలాలను... మళ్లీ ముందులాగే పెరిగేలా చేసే ‘టిష్యూ రీజనరేషన్’ వంటి అధునాతన ప్రక్రియలు ఉంటాయి. ప్రశ్న : మరి బిహేవియరల్ డిజ్ఎబిలిటీస్కు? డాక్టర్ ప్రేమ్నాథ్ : ప్రధానంగా బిహేవియరల్ డిజ్ఎబిలిటీస్కు సైకియాట్రిస్టులు / రీహ్యాబిలిటేషన్ స్పెషలిస్టులు / క్లినికల్ సైకాలజిస్టుల ఆధ్వర్యంలో బిహేవియర్ థెరపీ వంటి ప్రక్రియలతో చికిత్స అందిస్తారు. ప్రశ్న : డెవలప్మెంటల్ డిజ్ఎబిలిటీస్ గురించి వివరించండి. డాక్టర్ ప్రేమ్నాథ్ : డిజ్ఎబిటీస్లో అన్నిటికంటే ప్రధానమైనవి ఈ డెవలప్మెంటల్కు సంబంధించినవి. వీటిలో ఆటిజమ్ స్పెక్ట్రమ్ డిసీజ్ తీసుకుంటే ఇది ఇదమిత్థంగా ఎలా వస్తుందో తెలియదు. నిర్ణీతమైన చికిత్స ప్రక్రియలు ఉండవు. అంటే ప్రతి బిడ్డకూ ఒకేలాంటి చికిత్స కాకుండా వ్యక్తిగతమైన (పర్సనలైజ్డ్) చికిత్స అందించాల్సి వస్తుంది. ఇక సెన్సరీ డిజార్డర్స్లో కొన్నిటికి చికిత్స ఉంటుంది. మరికొన్నింటికి ఉండదు. ఉదాహరణకు ఒక వ్యక్తికి కంటిలో క్యాటరాక్ట్ వస్తే... దాన్ని చిన్న శస్త్రచికిత్సతో సరిదిద్ది మళ్లీ చూపు కనిపించేలా చేయవచ్చు. అలాగే వినికిడి కోసం కాక్లియర్ ఇం΄్లాంట్ అమర్చగానే సమస్య సరైపోతుంది. కొన్నిసార్లు హియరింగ్ ఎయిడ్స్తోనూ వినికిడి సమస్యను సమసిపోతుంది. ఇలా సెన్సోరియల్ డిజెబిలిటీస్లో చాలావరకు చికిత్స ఉంటుంది. కానీ డెవలప్మెంట్ డిజ్ఎబిలిటీస్ విషయంలో చాలా అనుభవం, నైపుణ్యం అవసరం.బిడ్డలోని లోపాన్నీ, లోపం తీవ్రతనూ, దాన్ని ఏ మేరకు మెరుగుపరచగలమనే అంశాన్ని బట్టి అనేక కోణాలలో చిన్నారి తాలూకు డిజ్ఎబిలిటీస్ను విశ్లేషించి చికిత్స అందించాలి. బిడ్డను చాలావరకు నార్మల్ చేయగలిగేలా, కనీసం తాను ఎవరికీ భారం కాకుండా తన పనులు తాను చేసుకోగలిగేలా తీర్చిదిద్దాలి. సరిగా మాట్లాడలేనివారికి స్పీచ్ థెరపీ ఇవ్వాలి. తన చేతులు సరిగా వాడగలిగేలా ఆక్యుపేషనల్ థెరపీ ఇవ్వాలి. ఇలా రకరకాల పద్ధతుల్లో చికిత్స అందించాల్సి వస్తుంది. ప్రశ్న : మెడికల్ రిహాబిలిటేషన్ చికిత్సలో ప్రధానమైన విభాగాలు ఏమిటి? డాక్టర్ ప్రేమనాథ్ : స్పీచ్ థెరపీ, ఫిజియోథెరపీ, ఆక్యుపేషనల్ థెరపీ... ఇలా వాళ్ల రుగ్మతలను బట్టి, లోపాలూ, అవసరాలను బట్టి ఈ విభాగాల ద్వారా చికిత్స అందిస్తారు. ప్రశ్న : ఇప్పుడు డిజెబిలిటీ ఉన్న దాదాపు అందరికీ చికిత్స అందే పరిస్థితిగానీ, అవకాశాలుగానీ ఇప్పుడు ఉన్నాయా? డాక్టర్ ప్రేమ్నాథ్ : దురదృష్టవశాత్తూ పూర్తిగా లేవనే చెప్పాలి. పెద్ద నగరాల్లో ఉండేవారికే ఈ వైకల్యాలపై తగినంత అవగాహన లేదు. మారుమూల పల్లెల్లోవాళ్ల సంగతి గురించి చెప్పనే అక్కర్లేదు. ఇక మన దగ్గర ఆడపిల్ల అంటే ఉన్న వివక్ష ఉండనే ఉంది. ఉదాహరణకు ఆటిజమ్ మగ, ఆడపిల్లల్లో 2:1 నిష్పత్తిలో ఉంది. కానీ మన సమాజంలో ఆడపిల్లలకు జబ్బు ఉందంటే తాను ఎంతో వివక్షకు గురవుతుంది కాబట్టి వారిని చికిత్స కోసం తీసుకురారు. ఆటిజమ్ మొదలుకొని అన్నిరకాల వైకల్యాలలోనూ ఎంత త్వరగా చికిత్స కోసం తీసుకువస్తే అంత మంచిది.ఆటిజమ్ వంటి కొన్ని వైకల్యాల విషయంలో నిర్ణీతమైన చికిత్స లేకపోవడం వంటి అంశాలను ఆసరాగా చేసుకుని కొందరు ఏమాత్రం పరిజ్ఞానమూ, అనుభవమూ, సరైన విద్యార్హతలు లేనివారు కూడా చికిత్స పేరిట పేరెంట్స్ను దోచుకుంటున్నారు. ఎంతో అనుభవం, నైపుణ్యం అవసరమైన ఈ వైకల్యాలకు చికిత్స అందించే విషయంలో శిక్షణపొందిన చికిత్సకుల అవసరం ఎంతైనా ఉంది. ప్రస్తుతం నేనూ, మాలాంటి కొందరు... తగిన శిక్షణ ద్వారా అలాంటి అనుభవజ్ఞులను అనేక మందిని తయారు చేసి వారిని సమాజానికి అందించడం అనే పని కూడా చేస్తున్నాం. అది మా బాధ్యత అని అనుకుంటున్నాం. – యాసీన్డాక్టర్ ప్రేమ్నాథ్ బల్లా, సీనియర్ న్యూరో రీ–హ్యాబిలిటేషన్ మెడిసిన్ స్పెషలిస్ట్ అండ్ స్పీచ్ పాథాలజిస్ట్ -

పిఠాపురం ప్రభుత్వాసుపత్రిలో దారుణం..
సాక్షి, కాకినాడ జిల్లా: పిఠాపురం ప్రభుత్వాసుపత్రిలో దారుణం వెలుగులోకి వచ్చింది. ఓ సెక్యూరిటీ గార్డు డాక్టర్ అవతారం ఎత్తాడు. పిఠాపురం ప్రభుత్వ ఆసుపత్రిలో సెక్యూరిటీ గార్డే డాక్టర్గా వైద్యం చేయడంతో రోగులు, వారి కుటుంబసభ్యులు విస్తుపోతున్నారు. పోస్ట్ మార్టం చేసిన మృతదేహాలకు కుట్లు వేయడంతో పాటు గాయాలతో వచ్చిన రోగులకు సెక్యూరిటీ గార్డ్ చికిత్స చేస్తున్నాడు. గేటు బయట కాపలాగా ఉండాల్సిన గార్డ్ వైద్యం చేయడంతో రోగులు భయాందోళనకు గురవుతున్నారు. సోషల్ మీడియాలో ఈ దృశ్యాలు వైరల్గా మారాయి.వైద్యులు రోగుల ప్రాణాలతో చెలగాటమాడుతున్నారు. గేటు బయట కాపలా కాయాల్సిన సెక్యూరిటీ గార్డుతో రోగులకు వైద్యం చేయిస్తున్నారు. ఇటీవల ఈ సీహెచ్సీలో వైద్యుల నిర్లక్ష్యంతో ఒక నిండు గర్భిణి ప్రాణాలు పోయాయంటూ బాధితులు ఆందోళన చేశారు. దీనిపై విచారణ జరిపి, ఆస్పత్రి సూపరింటెండెంట్ను సరెండర్ చేసినా... ఆస్పత్రి వర్గాల్లో ఏ మార్పూ కనిపించడం లేదు. వైద్యులు కబుర్లతో కాలక్షేపం చేస్తుంటే... కాపలా కాయాల్సిన సెక్యూరిటీ గార్డు వైద్య సేవలు అందిస్తున్నాడు. అంతేకాకుండా వైద్యులు, శిక్షణ పొందిన తోటీలు చేయాల్సిన పోస్టుమార్టం ప్రక్రియను కూడా ఆ సెక్యూరిటీ గార్డుతోనే చేయిస్తున్నారు. ముఖ్యంగా రాత్రివేళ గాయాలు, ఇతర అనారోగ్య సమస్యలతో వస్తే వైద్యులు అందుబాటులో ఉండటం లేదు. ఆ సమయంలో సెక్యూరిటీ గార్డే వైద్యసేవలు అందిస్తున్నారు. గాయాలకు కుట్లు వేయడం వంటివి చేస్తున్నారు. దీంతో రోగులు తీవ్ర భయాందోళనలకు గురవుతున్నారు. ఉప ముఖ్యమంత్రి పవన్కళ్యాణ్ ప్రాతినిధ్యం వహిస్తున్న పిఠాపురంలో వేలాది మంది రోగులకు వైద్యసేవలు అందించాల్సిన ఆస్పత్రిలో ఇటువంటి సంఘటనలు చోటు చేసుకోవడం తీవ్ర చర్చనీయాంశంగా మారింది. సీఎం చంద్రబాబు పాలనలో రాష్ట్రంలో దిగజారిన ప్రభుత్వ వైద్యసేవలకు ఈ ఆస్పత్రి ఒక నిదర్శనమని పలువురు విమర్శిస్తున్నారు. ఈ విషయంపై ఆస్పత్రి ఇన్చార్జి సూపరింటెండెంట్ డాక్టర్ కీర్తిప్రియను ‘సాక్షి’ వివరణ కోరగా... తమ ఆస్పత్రిలో తోటీలు లేనందున సెక్యూరిటీ గార్డుతో పోస్టుమార్టం విధులు చేయిస్తున్నట్లు తెలిపారు. -

చిన్నవయసులోనే మధుమేహం
హైదరాబాద్: ప్రపంచ మధుమేహ దినం సందర్భంగా ప్రస్తుతం మన సమాజంలో మధుమేహం తీరుతెన్నులు, దానివల్ల వచ్చే సమస్యలు, పరిష్కార మార్గాల గురించి నగరంలోని ప్రధాన ఆస్పత్రులలో ఒకటైన ఎల్బీనగర్ కామినేని ఆస్పత్రికి చెందిన కన్సల్టెంట్ ఎండోక్రెనాలజిస్ట్ డాక్టర్ బి.శ్రావ్య, కన్సల్టెంట్, కన్సల్టెంట్ డయాబెటాలజిస్ట్ డాక్టర్ భవాని వివరించారు. కొన్ని దశాబ్దాల క్రితం కనీసం 40-50 ఏళ్లు దాటినవారే మధుమేహం బారిన పడినట్లు గుర్తించేవారు. ఇప్పుడు ఇంకా బాగా చిన్నవయసులోనే, అంటే 15-20 ఏళ్ల వయసులోనే ఈ సమస్య కనిపిస్తోంది. ఇందుకు ప్రధాన కారణం జీవనశైలి మార్పులు. తగినంత నిద్ర లేకపోవడం, వ్యాయామం చేయకపోవడం, మారుతున్న ఆహారపు అలవాట్లు.. వీటన్నింటివల్ల అధిక బరువు, ఊబకాయం, దాంతోపాటే మధుమేహం కూడా వస్తున్నాయి.‘‘సాధారణంగా మధుమేహం అనేది రెండు రకాలు. మొదటిది టైప్-1. అంటే.. శరీరంలో ఏవో తెలియని మార్పుల వల్ల పాంక్రియాస్ ప్రభావితమై, తగినంత ఇన్సులిన్ ఉత్పత్తి కాక మధుమేహం వస్తుంది. వాళ్లకు జీవితాంతం ఇన్సులిన్ ఇవ్వాల్సిందే. కానీ రెండోది టైప్-2. ఇది ప్రధానంగా జీవనశైలి మార్పుల వల్ల వచ్చేది. మన జీవనశైలిలో కొన్ని మార్పులు చేసుకోవడం ద్వారానే దాన్ని నియంత్రించుకోవచ్చు. గతంతో పోలిస్తే చాలా చిన్నవయసులోనే ఎక్కువమంది మధుమేహం బారిన పడుతున్నారు. మా ఆస్పత్రికి రోజూ ఔట్పేషెంట్ విభాగంలో 20-30 మంది మధుమేహ బాధితులు వస్తుంటే, వారిలో దాదాపు 30% మంది చిన్నవయసువారే ఉంటున్నారు. కొందరికి 20లు, 30లలోను ఇంకా కొందరికి 10-15 ఏళ్ల వయసులో కూడా వస్తోంది. ప్రధానంగా ఇలా చిన్నవయసులో వచ్చేవారిలో ఎక్కువమందికి ఊబకాయం ఉంటోంది. జీవనశైలి మార్పుల వల్ల బరువు పెరిగిపోతున్నారు. చిన్న పిల్లలకు కూడా ఊబకాయం కనిపిస్తోంది. అలాగే మొత్తమ్మీద మధుమేహం ఉన్నవారి సంఖ్య కూడా బాగా పెరుగుతోంది.పాశ్చాత్య దేశాలతో పోలిస్తే ఆసియా వాసుల్లో మధుమేహం వచ్చే అవకాశం ఎక్కువ. అందువల్ల 30ల నుంచి కూడా ఎప్పటికప్పుడు మధుమేహ పరీక్షలు చేయించుకోవాలి. అలాగే గర్భంతో ఉన్నప్పుడు కూడా మధ్యమధ్యలో మధుమేహం వచ్చిందేమో పరీక్షించుకోవాలి. ఊబకాయం, అధిక బరువు ఉన్నవాళ్లు కూడా తరచు చేయించుకోవాలి. రక్తపోటు, కొలెస్టరాల్ ఉన్నవాళ్లు అయితే దాదాపు ప్రతియేటా పరీక్షలు చేయించుకోవాలి.గతంలో కేవలం గ్లూకోజ్ నియంత్రిస్తే సరిపోతుంది అనుకునేవారు. తర్వాత గత పదేళ్ల నుంచి మధుమేహం ఉన్నవారికి కీలక అవయవాలు అంటే గుండె, కిడ్నీలు, కళ్లు, కాళ్లు.. ఇలా అన్నింటినీ కాపాడాలని గుర్తించారు. అదే ఇప్పుడైతే బరువు విషయాన్ని కూడా చూస్తున్నారు. మధుమేహాన్ని నియంత్రించే మందులతోనే బరువు కూడా తగ్గే అవకాశం ఇప్పుడు ఉంటోంది’’ అని డాక్టర్ బి.శ్రావ్య తెలిపారు. బరువును అదుపులో పెట్టాలికన్సల్టెంట్ డయాబెటాలజిస్ట్ డాక్టర్ భవాని మాట్లాడుతూ, ‘‘మధుమేహం వచ్చినవారు తప్పనిసరిగా తమ శరీర బరువును వీలైనంత వరకు అదుపులో పెట్టుకోవాలి. 5-10% బరువు తగ్గినా కూడా అది మధుమేహ నియంత్రణకు బాగా ఉపయోగ పడుతుంది. అలాగే నడక లాంటి వ్యాయామాలు ప్రతిరోజూ తప్పక ఉండాలి. దాంతోపాటు వైద్యులు సూచించిన మందులు క్రమం తప్పకుండా వాడాలి. వీటన్నింటిద్వారా మధుమేహాన్ని నియంత్రణలో పెట్టుకుని ఆరోగ్యవంతమైన జీవితం గడపొచ్చు. క్రమశిక్షణతో కూడిన జీవితం ద్వారానే మనం మధుమేహాన్నిఅదుపుచేయగలం. మధుమేహ పరీక్షలంటే కేవలం ఏదైనా తినడానికి ముందు, తిన్న తర్వాత చేయించుకునే రెండు రక్తపరీక్షలే కాదు. హెచ్బీఏ1సీ పరీక్ష కూడా చేయించుకోవాలి. దానివల్ల గత కొంతకాలంగా మధుమేహం స్థాయి ఎలా ఉందో అర్థమవుతుంది. దాన్ని బట్టే కచ్చితమైన డయాగ్నసిస్ ఉండి మందులు ఎలాంటివి వాడాలో సూచించగలం’’ అని చెప్పారు. -

భారత్ బయోటెక్ యజమాన్య సంస్థగా న్యూసిలియన్ థెరప్యూటిక్స్
ప్రముఖ వ్యాక్సిన్ తయారీ సంస్థ భారత్ బయోటెక్ కాంట్రాక్ట్ రీసెర్చ్ డెవలప్మెంట్ అండ్ మాన్యుఫ్యాక్చరింగ్ ఆర్గనైజేషన్ (CRDMO) అయిన న్యూసిలియన్ థెరప్యూటిక్స్ను తన పూర్తి యాజమాన్య అనుబంధ సంస్థగా ఏర్పాటు చేసింది. జీనోమ్ వ్యాలీలో ఉన్న ఈ సీఆర్డీఎంఓ క్యాన్సర్లు, ఆటో ఇమ్యూన్ డిజార్డర్స్, అరుదైన జన్యుపరమైన వ్యాధులకు అధునాతన చికిత్సల కోసం వరల్డ్ లైఫ్ సైన్స్ ఆవిష్కర్తలకు మద్దతు ఇస్తోంది. ఈ కంపెనీ ప్లాస్మిడ్ డీఎన్ఏ, వైరల్ వెక్టార్స్, ఆటోలోగస్, అల్లోజెనిక్ సెల్ థెరపీ విభాగాల్లో కొత్త చికిత్సలను అభివృద్ధి చేస్తుంది.సెల్ అండ్ జీన్ థెరపీ(CGT)లపై దృష్టి‘ఫార్మాస్యూటికల్ ఆవిష్కరణలో భవిష్యత్తులో చాలా మార్పులు రాబోతున్నాయి. అందులో సెల్ అండ్ జీన్ థెరపీలు కీలకంగా ఉంటాయి. అధునాతన థెరపీ ప్లాట్ఫామ్లను భారతదేశ ఆరోగ్య సంరక్షణ పర్యావరణ వ్యవస్థలో ఏకీకృతం చేయడం, సంక్లిష్టమైన, అరుదైన వ్యాధులకు పరిష్కారాలను అందించడం లక్ష్యంగా పెట్టుకున్నాం’ అని న్యూసిలియన్ థెరప్యూటిక్స్ నాన్-ఎగ్జిక్యూటివ్ డైరెక్టర్ కృష్ణ ఎల్లా ఒక ప్రకటనలో తెలిపారు.అంతర్జాతీయ ప్రమాణాలకు అనుగుణంగా..న్యూసిలియన్ థెరప్యూటిక్స్ చీఫ్ బిజినెస్ ఆఫీసర్ రఘు మాలపాక మాట్లాడుతూ..‘ఈ కొత్త కంపెనీ క్లినికల్ నుంచి కమర్షియల్ సమస్యలకు సంబంధించిన ఎండ్-టు-ఎండ్ పరిష్కారాలను అందిస్తుంది. అంతర్జాతీయ ప్రమాణాలకు(FDA, EMA) అనుగుణంగా ఉంటుంది. అరుదైన జన్యు రుగ్మతలు, క్యాన్సర్ వంటి వ్యాధుల కట్టడికి పరిష్కారాలు అందిస్తుంది’ అని చెప్పారు.ఇదీ చదవండి: అనిల్ అంబానీ రిలయన్స్ గ్రూప్పై ఈడీ చర్య -

కాశీబుగ్గ తొక్కిసలాట.. స్పాట్ లోనే క్షతగాత్రులకు సీదిరి అప్పలరాజు ట్రీట్మెంట్
-

పోస్ట్పార్టమ్..బాధలు, పరిష్కారాలు.
ప్రసవం తర్వాత కొత్తగా తల్లిగా మారిన మహిళలో ఎన్నో మార్పులు కనిపిస్తాయి. తొమ్మిది నెలలపాటు కడుపులో బిడ్డను మోసిన అమ్మ మళ్లీ మునపటి దశకు వెళ్లేందుకు రంగం సిద్ధమవుతుంది. మళ్లీ ఎప్పట్లాగే అమ్మ శారీరక స్థితి... గర్భం దాల్చడానికి ముందున్న ఆ స్థితికి వెళ్లాలంటే కనీసం ఆరు వారాలు పడుతుంది. ప్రసవం అయ్యాక జరిగే ఆ ఆరువారాల వ్యవధిని ‘పోస్ట్ పార్టమ్’ అంటారు. అంటే పోస్ట్ పార్టమ్’(post partum )ను తెలుగులో చెప్పాలంటే ప్రసవానంతర స్థితి అనుకోవచ్చు. ఈ దశ చాలా కీలకమైనది. నిర్లక్ష్యం చేస్తే కొత్త తల్లి ఈ దశలో కొన్ని ఇన్ఫెక్షన్లకు గురికావచ్చు. ఫలితంగా చాలాకాలం పాటు శారీరకంగా, మానసికంగా ప్రభావం పడవచ్చు. ప్రసవానంతరం తల్లి, కుటుంబం తీసుకోవాల్సిన జాగ్రత్తలపై అవగాహన కోసమే ఈ కథనం. ప్రసవానంతరం తల్లిలో శారీరకంగా ఎన్నో రకాల మార్పులు కనిపిస్తాయి. ఉదాహరణకు... తల్లి కడుపులో మరో జీవి ఉన్నందున దానికీ కావాల్సిన రక్తప్రసరణ కోసం గుండె దాదాపుగా రెండింతలు పనిచేస్తుంది. అలా రెట్టింపు పనిచేసే ఆ గుండె క్రమంగా తన మామూలు పనికి వస్తుంది. ప్రసవం తర్వాత ఐదు నుంచి ఆరు వారాలకు క్రమంగా ఆ పరిస్థితి వస్తుంది. ప్రసవం సమయానికి ఉబ్బి ఉండే యోని గోడలు మళ్లీ ఐదు నుంచి ఆరు వారాలకు మామూలు స్థితికి వస్తాయి. గర్భసంచి వెంటనే మొదటి స్థితికి వెళ్లలేదు కాబట్టి... ప్రసవం అయిన వెంటనే... 20 వారాలప్పుడు ఎంత పరిమాణంలో ఉంటాయో అంతటి పరిమాణంలో ఉంటాయి. ఆ సమయంలో కడుపుపై నుంచి కూడా డాక్టర్లు వాటి ఉనికిని గుర్తించగలరు. అయితే... ప్రసవమైన 45 వ రోజు నాటికి అవి... తమ ఉనికి కడుపు పైనుంచి పసిగట్టలేనంతగా కుంచించుకుపోతాయి. ప్రసవం తర్వాత మూడు నాలుగు వారాలపాటు సాధారణంగా అంతో ఇంతో రక్తస్రావం అవుతూనే ఉంటుంది. అయితే అదీ మరీ ఎక్కువగా ఉండదు. ఉండకూడదు.ప్రసవం తర్వాత మళ్లీ మునపటి ఆరోగ్యం కోసం... మాతృమూర్తికి వ్యాయామాలు : తల్లి అయిన మహిళ పూర్తిగా విశ్రాంతి తీసుకోవాలనే అ΄ోహ చాలామందిలో ఉంటుంది. మరీ ముఖ్యంగా సిజేరియన్ అయిన మహిళలూ, పాలు పట్టే తల్లులు ఇలా విశ్రాంతి తీసుకోవాలని చాలామంది అనుకుంటారు. ఇది పూర్తిగా వాస్తవం కాదు. మరీ అలసిపోయేంత తీవ్రంగా కాకపోయినప్పటికీ... ప్రసవానంతరం తల్లి తన పనులు తాను చేసుకుంటూ ఉండటం... అంటే టాయెలెట్కు తనంతట తానే నడుస్తూ వెళ్లడం వంటివి చేస్తుంటే చాలా త్వరగా మామూలు మనిషి అవుతారు. ప్రసవం తర్వాత వారం రోజుల తర్వాత మామూలుగా నడక మొదలుపెట్టవచ్చు. నాలుగో వారం తర్వాత రోజువారీ పనులు చేసుకోవచ్చు. జిమ్కు వెళ్లేవారైతే... సిజేరియన్ అయితే 2 నెలల తర్వాత నుంచి, మామూలు ప్రసవం అయితే నెల తర్వాత నుంచి జిమ్కు వెళ్లి ఎక్సర్సైజ్ చేయవచ్చు.బరువు తగ్గించుకోవడం : గర్భవతిగా ఉన్నప్పుడు ఆ తొమ్మిది నెలల వ్యవధిలో తాము పెరిగిన బరువును తగ్గించుకోవడం ఎంతైనా మేలు. అయితే ఈ బరువు అకస్మాత్తుగా త్వరత్వరగా కాకుండా... దాదాపు ఏడాది వ్యవధిలో క్రమంగా తగ్గించుకోవడం అన్నది ఆరోగ్యదాయకం. పాలు పట్టే సమయంలో ఆహారం : మన సంస్కృతీ, సంప్రదాయాల్లో ఉన్న నమ్మకాల ప్రకారం కొందరు పెద్దలు పాలిచ్చే తల్లులు చాలా రకాల ఆహారాన్ని తినకుండా చేస్తారు. కానీ బిడ్డకు తగినట్లుగాపాలు బాగా ఊరడానికి తల్లికి పాలూ, ఓట్స్, ఆకుపచ్చని ఆకుకూరలు, డ్రైఫ్రూట్స్, ఎక్కువ మోతాదుల్లో ద్రవాహారం (మజ్జిగ, కొబ్బరినీళ్లవంటివి), తాజా పండ్లు ఎక్కువగా అవసరం. అయితే బలం పట్టడానికి అంటూ కొందరు పెద్దలు ఎక్కువగా వరి అన్నం, నెయ్యి ఇస్తుంటారు. దీని వల్ల పాలు పడకపోగా... తల్లులు మరింత బరువు పెరుగుతారు. అందుకే అన్నిపోషకాలు సమంగా అందేలా సమతులాహారం ఇవ్వడం మంచిది.పాలుపట్టడం : కొత్తగా తల్లి అయిన మహిళకు మొదటి రెండు వారాల పాటు అనుభవజ్ఞులు అనేక విషయాల్లో సరైన సలహాలు ఇస్తూ, బిడ్డ పెంపకం విషయంలో ప్రోత్సాహం అందిస్తుండటం అవసరం. అయితే ఈ సలహాలు మంచివీ, శాస్త్రీయమైనవీ (సైంటిఫిక్గా ఉండేవి) ఇవ్వాలి తప్ప మూఢవిశ్వాస్వాలతో కూడినవి అయి ఉండకూడదదు. పెరిగే రొమ్ముల పరిమాణం : రొమ్ములో పాలుపడుతూ ఉండటం వల్ల వాటి పరిమాణం పెరగడం కొందరిలో అది మరీ ఇబ్బందిగా పరిణమించవచ్చు. రొమ్ముతో పాలు పట్టడం ఎలా, సీసాతో పాలు పట్టడం ఎలా, సీసాతో పాలు పట్టాల్సివస్తే... సూక్ష్మజీవులన్నీ నశించిపోయేలా బాటిల్స్ను పూర్తిగా స్టెరిలైజ్ చేయడం ఎలా అన్న విషయాలపై మాతృమూర్తికి అవగాహన కల్పించాలి. గర్భం రాకుండా చూసుకోవడం : పాలిచ్చే సమయంలో గర్భం రాదనే అభిప్రాయంతో చాలామంది తల్లులు మామూలుగానే సంసార జీవితంలో పాల్గొంటుంటారు. ఇది కొందరిలో కొంతవరకు వాస్తవమే అయినప్పటికీ... పాలు పడుతున్నప్పుడు సంసారజీవితంలో పాల్గొన్నవారిలో చాలామందికి త్వరగానే మళ్లీ గర్భధారణ జరిగిన ఉదంతాలు లేకపోలేదు. అందుకే బిడ్డకుపాలిచ్చే సమయంలో మళ్లీ వెంటనే గర్భధారణ జరగకుండా చూసుకోవడం మంచిది. ఈ విషయంలో డాక్టర్ సలహా మేరకు కాపర్–టీ, మరీనా వంటి సాధనాలు అమర్చుకోవడం లేదా ప్రతి మూడు నెలలకోమారు తీసుకోవాల్సిన ఇంజెక్షన్స్ వంటి వాటి గురించి తెలుసుకోవడం మంచిది. ప్రసవానంతర బాధలిలా.. నొప్పి : ప్రసవమైన కొందరిలో సాధారణ ప్రసవం కోసం పెట్టే చిన్నపాటి గాటు మానడానికి వేసే కుట్ల వల్లగాని లేదా శస్త్రచికిత్స ద్వారా బిడ్డను బయటకు తీయడానికి చేసే సిజేరియన్ తర్వాత వేసే కుట్ల వల్ల కొద్దిపాటి నొప్పి ఉండవచ్చు. ఇది తగ్గడానికి అవసరమైన మోతాదుల్లో నొప్పి నివారణ మందులు ఇస్తారు. లేదా అక్కడ చన్నీళ్ల కాపడం పెడతారు. ఈ నొప్పి కనీసం దాదాపు వారంపాటు ఉంటుంది. ఒకవేళ వారం తర్వాత కూడా నొప్పి ఉన్నా, లేదా అది పెరుగుతున్నా, వాపు వచ్చినా లేదా ఎర్రగా మారి చీము వంటి స్రావాలు ఏవైనా స్రవిస్తున్నా వెంటనే డాక్టర్ను సంప్రదించాలి. మూత్రసంబంధమైన సమస్యలు : ప్రసవం తర్వాత కొందరిలో మూత్రసంబంధ సమస్యలు మామూలే. గర్భధారణ సమయంలో బాగా పెరిగిపోయి ఉన్న పొట్ట... మునపటిలా మామూలు స్థితికి రావాలనే ఉద్దేశంతో చాలామంది తల్లులు మళ్లీ పొట్ట ఉబ్బుతుందనే భయం వల్ల ప్రసవం తర్వాత నీళ్లు ఎక్కువగా తాగరు. దాంతో యూరినరీ ట్రాక్ట్ ఇన్ఫెక్షన్లు పెరుగుతాయి. ఒక్కోసారి యోని ప్రాంతంలో ఉన్న నొప్పి వల్ల కూడా మూత్రవిసర్జనకు వెళ్లడానికి జంకుతుంటారు. మూత్రం చుక్కలుగా కారడం : కొందరిలో ప్రసవం తర్వాత అక్కడి కండరాలు ఇంకా బలహీనంగానే ఉన్నందున మూత్రాన్ని బిగుతుగా పట్టి ఉంచాల్సిన స్ఫింక్టర్ కండరాలు అలా ఉంచలేకపోవచ్చు. దాంతో కొందరిలో తమ ప్రమేయం లేకుండానే మూత్రం చుక్కలు చుక్కలుగా రాలవచ్చు. దీన్నే యూరినరీ ఇన్కాంటినెన్స్ అంటారు. ఈ సమస్యను నివారించడానికి తల్లులకు ప్రసవం తర్వాత పెల్విస్ ఫ్లోర్ ఎక్సర్సైజ్ల గురించి వివరించడం మంచిది. ఇవి పొత్తికడుపు కింది (పెల్విస్) భాగంలోని కండరాలకు శక్తిని చేకూర్చి, మూత్రం చుక్కలుగా రాలే అనర్థాలను నివారిస్తాయి. (Saudi Arabia Sky Stadium: మరో అద్భుతానికి శ్రీకారం, సౌదీలో తొలి స్కై స్టేడియం)బ్లాడర్ కండరాలు బిగుతుగా మారడం : కొందరు తల్లులు బిడ్డకు రొమ్ముపాలు పడుతున్నప్పుడు బ్లాడర్ కండరాలు బిగుతుగా మారే అవకాశముంటుంది. దీంతో పాలు పట్టే సమయంలో తల్లులు నొప్పితో తల్లడిల్లుతుంటారు. ఇలాంటి వారికి కొన్ని నొప్పినివారణ మందులు, మజిల్ రిలాక్సెంట్స్ వాడాల్సి రావచ్చు.మలవిసర్జనకు సంబంధించిన సమస్యలు : ప్రసవం తర్వాత చాలామంది తల్లుల్లో మలబద్దకం అన్నది చాలా సాధారణమైన సమస్య. పైగా మన వద్ద పాటించే కొన్ని సంప్రదాయాలు, మూఢనమ్మకాల కారణంగా తల్లులకు తాజా పండ్లు, కూరగాయలు ఇవ్వరు. దాంతో వాళ్లకు తగినన్ని పీచుపదార్థాలు అందక మలబద్ధకం రావచ్చు. ఫలితంగా కొందరిలో మొలల వంటి దుష్పరిణామాలకూ అవకాశముంది. రొమ్ము సమస్యలు : ప్రసవం తర్వాత కొంతమంది తల్లుల్లో రొమ్ము నుంచి పాలు బయటికి రాక ఇబ్బంది కలగవచ్చు. ఇలాంటి సమస్యను చన్నీళ్ల కాపడంతో సరిదిద్దవచ్చు. అయితే కొందరిలో రొమ్ము భాగంలో స్టెఫలోకోకస్ ఆరెశ్యాండ్ వంటి బ్యాక్టీరియల్ ఇన్ఫెక్షన్లు రావచ్చు. సాధారణ యాంటీబయాటిక్స్తో ఆ సమస్యను నయం చేయవచ్చు. ఇక తరచూ కొందరిలో పాలిచ్చే భాగంలో చిన్నపాటి చీలికలు కనిపించ వచ్చు. ఇలాంటి సమస్య కనిపిస్తే డాక్టర్ను సంప్రదించాలి. (బిగ్బీ దివాలీ గిఫ్ట్ : నెట్టింట ట్రోలింగ్ మామూలుగా లేదుగా!)వెన్నునొప్పి: గర్భవతిగా ఉన్నప్పుడు పెరుగుతున్న పొట్టబరువు వెన్నుపై పడుతుండటం వల్ల గర్భవతుల్లో వెన్ను నొప్పి రావడం చాలా సాధారణం. అయితే ప్రసవం తర్వాత పాలిచ్చే సమయంలో సరైన భంగిమ పాటించకపోవడం వల్ల అదే తరహా వెన్నునొప్పి కనిపించవచ్చు. కొన్ని సాధారణ ఫిజియో వ్యాయామాలతో ఈ నొప్పి తగ్గుతుంది. ఇలాంటి అనేక జాగ్రత్తలతో కొత్తగా తల్లి అయిన మహిళ చాలా సులభంగా ప్రసవానంతర (పోస్ట్ పార్టమ్) పరిణామాలనూ, సమస్యలనూ అధిగమించి పూర్తిగా ఆరోగ్యకరమైన జీవనాన్ని గడపవచ్చు. -డాక్టర్ విమీ బింద్రా, సీనియర్ గైనకాలజిస్ట్ నిర్వహణ: యాసీన్ -

మానసిక వ్యాధులను మందుల్లేకుండానే నయం చేయొచ్చా?
మా అబ్బాయికి చాలా కాలంగా స్కిజోఫ్రీనియా వ్యాధి ఉంది. హైదరాబాదులో చికిత్స ఇప్పిస్తున్నాము. చాలాసార్లు ఆసుపత్రిలో అడ్మిట్ అయ్యి కరెంటు ట్రీట్మెంట్ (ఇ.సి.టి.) కూడా ఇప్పించాము. చాలా కాలం నుండి డాక్టర్ ఇచ్చిన క్లోజపిన్ మందులు వాడుతున్నాము. అయితే తను మన అందరి లాగా పూర్తిగా నార్మల్గా ఉండడు. కొన్ని లక్షణాలు అలాగే మిగిలి ఉన్నాయి. పని కూడా ఏమీ చేయడు. ఇలా ఉండగా యూ ట్యూబ్లో ఒక కౌన్సెలర్ ఇంటర్వ్యూ చూసి ఆయనను వ్యక్తిగతంగా కలిసి ఆయన సలహా మేరకు మందులు – ఆపేశాం. మందులు మానేస్తే 3–4 నెలల్లోనే జబ్బును పూర్తిగా నయం చేస్తానన్నాడాయన. అలా చేసిన తర్వాత లక్షణాలు తగ్గకపోగా, మరింత పెరిగాయి. మా అబ్బాయికి చెవిలో మాటలు వినపడుతుండడంతో వాటిని తట్టుకోలేక ఆత్మహత్యకి కూడా ప్రయత్నించాడు. ఇప్పుడు నాకు స్పష్టత రావట్లేదు – మళ్ళీ డాక్టర్ని కలిసి మందులు తీసుకోవాలా? లేక ఆ కౌన్సెలర్ చెప్పినట్టే ఇంకొంత కాలం మందులు లేకుండా కౌన్సిలింగ్ మాత్రమే చేయించాలా? ఏది నమ్మాలి? ఏం చేయాలో కన్ఫ్యూజన్ లో ఉన్నాను. అసలు మందులు లేకుండా మానసిక వ్యాధులను నయం చేయలేరా! – శ్రీనివాసరావు, హైదరాబాద్‘స్కిజోఫ్రీనియా’ అనేది ఒక దీర్ఘకాలిక మానసిక వ్యాధి, కొంతమందిలో లక్షణాలు తగ్గినా, చాలాసార్లు దాన్ని పూర్తిగా నయం చేయడం కష్టం. చాలా సందర్భాల్లో దీర్ఘకాలికంగా మందులు అవసరమవుతాయి. కొన్ని సందర్భాల్లో తీవ్ర లక్షణాలు ఉన్నప్పుడు రోగిని ఆసుపత్రిలో ఉంచి ఇ.సి.టి. థెరపీ వంటి చికిత్సలు కూడా ఇవ్వాల్సి వస్తుంది. తరువాత జబ్బు మళ్లీ పెరగ కుండా మందులను చాలాకాలం కొనసాగించడం అవసరం పడవచ్చు. ఇక మీ అబ్బాయికి వాడినట్లుగా మీరు చెబుతున్న క్లోజపిన్ అనే మందు స్కిజోఫ్రీనియా లక్షణాలు మొండిగా ఉన్నప్పుడు, ఇతర మందులు పని చేయని సందర్భాల్లో వాడే ఔషధం. దీనిని డాక్టర్ పర్యవేక్షణలో సరైన డోసుల్లో వాడితే మంచి ఫలితాన్ని ఇస్తుంది. ఇది ఆత్మహత్య ఆలోచనలను తగ్గించడంలో కూడా సహాయపడుతుంది. మానసిక సమస్యలకు ఇచ్చే చికిత్సలో రెండు ప్రధాన భాగాలు ఉంటాయి. మెదడులో రసాయన అసమతుల్యతను సరిచేయడానికి కొన్ని మందులు వాడడం అలాగే రోగికి, వారి కుటుంబానికి జబ్బుపై అవగాహన పెంచడం (సైకోఎడ్యుకేషన్), లక్షణాలు తగ్గడం కోసం ‘కాగ్నిటివ్ బిహేవియర్ థెరపీ’ వంటి సైకలాజికల్ ట్రీట్మెంట్, ఈ రెండూ కలిపి తీసుకుంటే మంచి ఫలితాలు సాధ్యమవుతాయి. వైద్యుల సూచన లేకుండా మందులను ఇలా ఆపడం చాలా ప్రమాదం! మందులు ఆపిన తరువాత లక్షణాలు పెరిగి, ఆత్మహత్యా ప్రయత్నం జరగడం చాలా తీవ్రమైన విషయం. అందుకే మళ్లీ మీ సైకియాట్రిస్ట్ను కలిసి పరిస్థితిని వివరించి మందులను ప్రారంభించండి. అలాగే మందులతోపాటు, అవసరమైతే అర్హత కలిగిన (ఆర్.సి.ఐ. లైసెన్స్ పొందిన) క్లినికల్ సైకాలజిస్ట్ వద్ద నుండే సైకోథెరపీ కౌన్సెలింగ్ తీస్కోండి. నేటి కాలంలో యూట్యూబ్, సోషల్ ’మీడియా వేదికల్లో చాలా మంది వైద్యపరమైన అర్హత లేని వ్యక్తులు పెద్ద పెద్ద హామీలు ఇస్తూ కనిపిస్తున్నారు. దీర్ఘకాలిక వ్యాధుల విషయంలో ముఖ్యంగా స్కిజోఫ్రీనియా, బైపోలార్ డిసార్డర్. లాంటి మానసిక వ్యాధుల విషయంలో అలాగే ఆటిజం, ఎ.డి. హెచ్.డి. వంటి న్యూరో డెవలప్మెంట్ సమస్యల – విషయంలో అటువంటి అసంబద్ధమైన మోసపూరిత ప్రకటనలను నమ్మరాదని, వైద్యుల సూచన లేకుండా మందులు నిలిపివేయవద్దని మనవి. జబ్బు లక్షణాలు తగ్గేకొద్దీ, డాక్టర్లే మందుల డోసును క్రమేపీ తగ్గిస్తారు, తప్ప అర్హతలేని వారి సలహామేరకు మందులు ఎటువంటి పరిస్థితుల్లో కూడా ఆపరాదు.. చిన్న చిన్న మానసిక వ్యాధుల విషయంలో ఒక్కోసారి మందులు లేకుండా కేవలం కౌన్సెలింగ్ తో సరిచేయవచ్చేమో కానీ, స్కిజోఫ్రీనియా లాంటి తీవ్రమైన మానసిక వ్యాధులకు మందులు తప్పనిసరి! చదవండి: మొరింగా సాగుతో.. రూ. 40 లక్షల టర్నోవర్డా. ఇండ్ల విశాల్ రెడ్డి, సీనియర్ సైకియాట్రిస్ట్, విజయవాడ.మీ సమస్యలు, సందేహాలు పంపవలసిన మెయిల్ ఐడీ: sakshifamily3@gmail.com -

ఆ టైంలో హెల్ప్ అడగడం తప్పుకాదు, మీకోసం మీరు ఏడ్వండి : సారా
వృత్తి జీవితంలో ఆందోళన, ఒత్తిడి మానసిక ఆరోగ్యాన్ని (Mental Health) ప్రభావితం చేస్తుంది. ఇది మొత్తం ఆరోగ్యాన్ని దెబ్బతీస్తుంది. అందుకే మానసిక ఆరోగ్యానికి ప్రాధాన్యత ఇవ్వాలి గతంలో అనేకసార్లు చెప్పిన బాలీవుడ్ నటి సారా అలీ ఖాన్ ( Sara Ali Khan) మరోసారి మానసిక ఆరోగ్య సమస్యల గురించి, ఒత్తిడి, చికిత్స లాంటి విషయాలను గురించి మాట్లాడింది. మానసిక ఆరోగ్యాన్ని కాపాడుకోవడం చాలా సులభం. అని చెప్పిన సారా మానసికంగా ఒత్తిడిలో ఉన్నపుడు సాయం అడగడంలో తప్పు లేదనీ, అది బలహీనతగా భావించాల్సిన అవసరం లేదని స్పష్టం చేసింది. అంతేకాదు ఆ సమయంలో మీరు చేయాల్సిందల్లా ఒక క్షణం ఊపిరి పీల్చుకుని, మీకు మీరే భారం తీరే దాకా ఏడ్చేయాలనే అభిప్రాయాన్ని వ్యక్తం చేసింది.ట్రోలింగ్, మానసిక ఆరోగ్యంపై దాని ప్రభావంపై గతంలో తన అభిప్రాయాన్ని వెల్లడించిన సారా అలీ ఖాన్ వృత్తి జీవితంలో ఒత్తిళ్లపై తాజాగా మరో ఇంటర్వ్యూలోతన అభిప్రాయాలను అనుభవాన్ని షేర్ చేసింది. మానసిక ఒత్తిడికి లేదా చికిత్స తీసుకోవడం అంటే బలహీనత కాదు, అది వికాసానికి, స్వీయ అవగాహనకు దోహదపడుతుందని చెప్పింది. బలం అంటే భావోద్వేగాలను అణిచివేయడం కాదు, వాటిని అంగీకరించే ధైర్యం కలిగి ఉండటం అని తాను నమ్ముతానని తెలిపింది. తన కరియర్లో ఒత్తిళ్లు తీవ్రంగా ఉంటాయి బలంగా ఉండటానికి ప్రతీదాన్ని మేనేజ్ చేసుకోవాలని తెలిపింది. అంతేకాదు మానసిక ఆరోగ్యానికి ప్రాధాన్యతపై మాట్లాడుతూ మనస్సును జాగ్రత్తగా చూసుకోవడం ఎంత ముఖ్యమో శరీరాన్ని జాగ్రత్తగా చూసుకోవడం అంతే ముఖ్యమని తనకు అర్థమైందని తెలిపింది.కొన్నిసార్లు ఊపిరి పీల్చుకోవడానికి, మీ శరీరాన్ని కదిలించడానికి, అవసరమైతే ఏడవడానికి లేదా అపరాధ భావన లేకుండా విశ్రాంతి తీసుకోవడానికి సమయం కేటాయించడం అవసరమని సారా పేర్కొంది. నిజంగా ఆ క్షణాలు తన ఫీలింగ్ ఏంటో గ్రహించడంలో సాయపడ్డాయనీ, అనుకున్న దానికంటే బలంగా ఉన్నానని గుర్తు చేశాయని తెలిపింది. వేగాన్ని తగ్గించి, కాస్త నిదానించడం, సహాయం అడగడం అవసరం.. అన్నిసార్లు అన్నీ చేసేయ్యాలని ఏమీ లేదు.. మీరు మీరుగా ఉంటే సరిపోతుందని చెప్పుకొచ్చింది సారా.అలాగే నేటి తరం మానసిక ఆరోగ్యానికి ప్రాధాన్యత ఇస్తున్నప్పటికీ, దాని చుట్టూ ఇప్పటికీ కొన్ని అపోహలున్నాయనీ. మానసిక ఆరోగ్యం గురించి మాట్లాడటం, చికిత్స తీసుకోవడం చాలా సాధారణంగా జరగాలని ఆమె అభిలషించారు. మరోవైపు సారా ఒత్తిడికి గురైనప్పుడు తక్షణమే తన ఉత్సాహాన్ని పెంచే మార్గం వైపు మొగ్గు చూపుతుంది. తన మూడ్-లిఫ్టర్లలో డ్యాన్సింగ్ ఒకటని చెప్పింది. అలాగే యోగా పైలేట్స్ కు ప్రాధాన్యత ఇస్తుంది. మరో విధంగా చెప్పాలంటే ఆమెకు నృత్యం కేవలం ఫిట్నెస్ కాదు, అదొక చికిత్స.2018లో కేదార్నాథ్తో తన కెరీర్ను ప్రారంభించిన సారాఅలీ ఖాన్, నట జీవితంలో తానేంటే నిరూపించు కుంటూ ముందుకు సాగుతోంది. బాలీవుడ్ నటులు సైఫ్ అలీ ఖాన్ , అమృతా సింగ్ల కుమార్తె సారా. -

డౌన్స్ సిండ్రోమ్లో ఇన్ని రకాలున్నాయా? చికిత్స ఎలా?
మనిషిలో ఉండాల్సిన 46 (అంటే ఇరవైమూడు జతల) క్రోమోజోములకు బదులుగా... ఒకవేళ ఏదైనా కారణాల వల్ల ఈ సంఖ్య కాస్తా 47కు చేరితే... అప్పుడు ఆ బిడ్డలో కనిపించే రుగ్మత పేరే ‘డౌన్స్ సిండ్రోమ్’. అంటే... ఇందులో 21వ క్రోమోజోము తాలూకు ‘కాపీ’ ఒకటి అదనంగా ఏర్పడుతుంది. ఫలితంగా 46 క్రోమోజోములు కాస్తా 47గా మారి΄ోతాయి. ఇలా జరిగినప్పుడు అలా పుట్టిన పిల్లలకు కొన్ని మానసికమైన లోపాలు కనిపిస్తుంటాయి. ఇంగ్లాండుకు చెందిన ఫిజీషియన్ జాన్ లాంగ్డన్ డౌన్ ఈ కండిషన్ను కనుగొన్నారు. దాంతో ఈ మెడికల్ కండిషన్కు ఆయన పేరిట ‘డౌన్స్’ సిండ్రోమ్గా పేరు పెట్టారు.ఇందులోనూ కొన్ని రకాలు ఉన్నాయి. ఉదాహరణకు డౌన్స్ సిండ్రోమ్లో రకాలు...ట్రైజోమీ: రెండు జతలుగా ఉండాల్సిన 21వ క్రోమోజోమ్కు మరొకటి అదనంగా చేరడం వల్ల కలిగే కండిషన్. డౌన్స్ సిండ్రోమ్తో బాధపడేవారిలో 94 శాతం మందిలో సాధారణంగా ఈ కండిషనే ఉంటుంది. దీన్ని ‘ట్రైజోమీ’ అంటారు. ట్రాన్స్లొకేషన్ : 21వ క్రోమోజోమ్ నుంచి ఒక ముక్క విడివడి అది వేరే క్రోమోజోమ్కు అంటుకోవడాన్ని ట్రాన్స్ లొకేషన్ అంటారు. ఈ తరహా కారణంతో డౌన్స్ సిండ్రోమ్ రావడం మరో 4 శాతం మందిలో కనిపిస్తుంది. మోసోయిజమ్ : ఇది కేవలం 2 శాతం మందిలోనే ఉండే అరుదైన పరిస్థితి. ఇది పై రెండు విధాల కంటే భిన్నంగా ఉంటుంది. డౌన్స్ సిండ్రోమ్ పిల్లల్లో కనిపించే లోపాలు...సాధారణంగా డౌన్స్ సిండ్రోమ్తో పుట్టిన పిల్లల్లో కొన్ని శారీరక, మానసిక లో΄ాలు కనిపిస్తాయి. వాటిలో ముఖ్యమైనవి ఇవి.. కండరాల పటుత్వం తగ్గి పుట్టడం. మెడ వెనక భాగంలో దళసరి చర్మం ఉండటంముక్కు చప్పిడిగా ఉండటం (ఫ్లాటెన్డ్ నోస్), పుర్రెలోని ఎముకల మధ్య ఖాళీలు కాస్త ఎక్కువగా ఉండటంసాధారణంగా మన అరచేతిలో పైన రెండు గీతలు ఉంటాయి. కానీ డౌన్స్ సిండ్రోమ్ ఉన్నవారి అరచేతిలో ఒకటే గీత ఉంటుంది (సిమియన్ క్రీస్)చెవి డొప్పలు (ఇయర్ పిన్నా) చిన్నవిగా ఉండటం నోరు చిన్నదిగా ఉండటం ∙కళ్లు పైవైపునకు తిరిగినట్టుగా ఉండటం చేయి వెడల్పుగా, చేతి వేళ్లు పొట్టిగా ఉండటం కంట్లోని నల్లగుడ్డులో తెల్లమచ్చలు (బ్రష్ఫీల్డ్ స్పాట్స్) ఉండటం. మిగతావారితో పోలిస్తే తల కాస్త తక్కువ సైజులో ఉండటం. చూడగానే తల ఆకృతిలో ఏదో మార్పు (అబ్నార్మాలిటీ) ఉన్నట్లు కనిపించడం. పిల్లలు పెద్దగా ఎత్తు పెరగకపోవడం మానసిక వికాసం కాస్త ఆలస్యంగా జరుగుతుండటం. వీటితో పాటు మరికొన్ని అదనపుఆరోగ్య సమస్యలూఉండవచ్చు. అవి...గుండెకు సంబంధించిన లోపాలు కనిపించవచ్చు. అంటే గుండె గదుల్లో పై గదుల మధ్య గోడలో లోపం (ఏట్రియల్ సెప్టల్ డిఫెక్ట్) గాని, కింది గదుల మధ్య గోడలో లోపం (వెంట్రిక్యులార్ సెప్టల్ డిఫెక్ట్)గాని ఉండేందుకు అవకాశాలెక్కువ. ఈ పిల్లల్లో మతిమరపు ఎక్కువగా కనిపించవచ్చు. కాటరాక్ట్ కంటి సమస్యలు రావడం. జీర్ణకోశ వ్యవస్థలో అడ్డంకులు/సమస్యలు (డియొడినల్ అట్రీసియా) తుంటి ఎముక తన స్థానం నుంచి తొలగిపోవడం (హిప్ డిస్లొకేషన్), మలబద్దకం హైపోథైరాయిడిజమ్ వంటి శారీరక సమస్యలు రావచ్చు. డౌన్స్ సిండ్రోమ్ ఉంటే క్రమం తప్పకుండా చేయించాల్సిన పరీక్షలు...డౌన్స్ సిండ్రోమ్ ఉన్న పిల్లలకు క్రమం తప్పకుండా కొన్ని వైద్య పరీక్షలు చేయిస్తూ ఉండాలి. అవి... చిన్నతనంలో ప్రతి ఏడాదిలో కనీసం ఒకసారి కంటి పరీక్షలు చేయించాలి ప్రతి 6 నుంచి 12 నెలలకు ఒకసారి చెవి పరీక్షలు చేయించాలి. (పిల్లవాడి వయసును బట్టి ఆరు నెలలకొకసారి చేయించాలా లేదా 12 నెలలకు ఒకసారా అన్న వ్యవధిని డాక్టర్లు నిర్ణయిస్తారు) ప్రతి ఆర్నెల్లకోసారి దంతాల పరీక్షలు ∙ప్రతి 3 నుంచి 5 ఏళ్లకు ఒకసారి ఛాతీ, మెడ భాగాన్ని ఎక్స్–రే పరీక్ష తీసి పరీక్షిస్తూ ఉండాలి అమ్మాయిల్లో యుక్త వయసు రాగానే లేదా 21 ఏళ్ల వయసులోగాని పాప్ స్మియర్ పరీక్ష చేయించాలి ప్రతి 12 నెలలకోసారి థైరాయిడ్ పరీక్ష చేయిస్తూ ఉండాలి. ఇదీ చదవండి: Down's syndrome పుట్టకముందే నిర్ధారణఎలా...?ఈ పరీక్షలన్నీ సంయుక్తంగా... డౌన్స్ సిండ్రోమ్ నిర్ధారణ కోసం పైన పేర్కొన్న రక్తపరీక్షలు, అల్ట్రా సౌండ్ పరీక్షలను ఒక పద్దతి ప్రకారం అన్నీ సంయుక్తంగా చేస్తుంటారు. రక్త పరీక్షల్లో రక్తనమూనాలను సేకరించి వాటిలో కొన్ని నిర్దిష్టమైన ప్రొటీన్లను, హార్మోన్లను పరిశీలిస్తారు. ఇలా కొన్ని రకాల ప్రోటీన్లు, హార్మోన్ల మోతాదులు సాధారణ విలువల కంటే ఎక్కువగా ఉంటే.. ఆ మార్కర్స్ను బట్టి అది డౌన్స్ సిండ్రోమ్స్కు సూచికలు కావచ్చంటూ అనుమానిస్తారు. ముందుగా చెప్పినట్లుగా ఇవన్నీ ముందస్తుగా అంచనా తెలిసిందేకు చేసే పరీక్షలు. ఈ పరీక్షలు చాలావరకు కరెక్ట్గానే విషయాన్ని ముందే తెలుపుతాయి. అయితే అతడికి డౌన్స్ సిండ్రోమ్ ఉందన్న విషయం బిడ్డ పుట్టాక మాత్రమే నూరు శాతం తెలుస్తుందని గుర్తుంచుకోవాలి. చికిత్సఇది క్రోమోజోముల తేడా వల్ల వచ్చిన కండిషన్ కావడంతో దీనికి చికిత్స లేదు. అయితే ఇలా పుట్టిన పిల్లలను మామూలు పిల్లల్ల పెంచడానికి ఫిజియోథెరపిస్ట్, భాషను చక్కదిద్దడం, చక్కగా వచ్చేల చేయడానికి సహాయపడే లాంగ్వేజ్/స్పీచ్ థెరపిస్ట్, పెద్దయ్యాక వారు స్వతంత్రంగా బతికేలా తోడ్పడేందుకు ఆక్యుపేషనల్ థెరపిస్ట్లూ, మంచి ఆహారాన్ని అందించేందుకు డైటీషియన్, వినికిడి సమస్యల పరిష్కారానికి ఆడియాలజిస్ట్, కంటి సమస్యలను చక్కదిద్దడానికి ఆఫ్తాల్మాలజిస్ట్, పిల్లల వైద్య నిపుణుడు, గుండె వైద్య నిపుణుల సహాయం... ఇలా ఇంతమంది నిపుణుల సహాయం అవసరమవుతూ ఉంటుంది. డా. శివనారాయణ రెడ్డి వెన్నపూససీనియర్ నియోనేటాలజిస్ట్ – పీడియాట్రీషియన్ నిర్వహణ : యాసీన్ -

అవగాహనే ఆయుధం : ఇవిగో కొన్ని లైఫ్స్టైల్ టిప్స్
ప్రపంచవ్యాప్తంగా మహిళలను ఆందోళనకు గురి చేస్తున్న వ్యాధుల్లో రొమ్ముక్యాన్సర్ ఒకటి. మనదేశంలో మహిళల్లో వ్యాప్తి చెందుతున్న క్యాన్సర్లలో, అలాగే మహిళల మరణాలకు కారణమవుతున్న క్యాన్సర్లలోనూ దానిదే అగ్రస్థానం. ఈ క్యాన్సర్ను ఎంత త్వరగా కనుక్కుంటే మహిళల్లో సమర్థ చికిత్స ద్వారా దాన్నుంచి నూటికి నూరు పాళ్లూ పూర్తిగా విముక్తి పొందే అవకాశముంది. ఈ అక్టోబరు నెల ‘రొమ్ముక్యాన్సర్ అవగాహన మాసం’(Breast Cancer Awareness Month 2025). ఈ నేపథ్యంలో రొమ్ముక్యాన్సర్కు కారణాలూ, స్క్రీనింగ్ ప్రాధాన్యం, అందుబాటులో ఉన్న చికిత్స ప్రక్రియల వంటి అనేక అంశాలపై అవగాహన కోసం ఈ కథనం. రొమ్ముక్యాన్సర్ (Breast Cancer) ప్రధానంగా మహిళల రొమ్ముల్లో ఉండే పాలు ఉత్పత్తి చేసే ‘లోబ్యూల్స్’ అనే గ్రంథుల్లో లేదా ఆపాలను నిపుల్ వరకు తీసుకెళ్లేందుకు ఉపయోగపడే ట్యూబుల్లో గానీ పెరిగే అవకాశం ఎక్కువ. ఆ హానికరమైన ట్యూమర్ నుంచి క్యాన్సర్ కణాలు పక్కనే ఉండే లింఫ్ నోడ్స్లోకి ప్రవేశించేందుకు అవకాశముంటుంది. ఒకసారి క్యాన్సర్ కణం లింఫ్ నోడ్స్ లోకి గానీ ప్రవేశిస్తే... అక్కడి నుంచి అది దేహంలోని ఏ ్ర΄ాంతానికైనా విస్తరించే ముప్పు ఉంటుంది. అందుకే ఆలోపే దాన్ని కనుక్కోగలిగితే చికిత్సతో రొమ్ముక్యాన్సర్ను పూర్తిగా నయం చేసే అవకాశముంటుంది. అందుకే రొమ్ముక్యాన్సర్పై అవగాహన పెంచుకునే అవకాశం తప్పనిసరి.రొమ్ముక్యాన్సర్ విస్తృతి ఇది సాధారణంగా మహిళల్లోనే ఎక్కువగా వచ్చే ప్రధానమైన క్యాన్సర్. మహిళల్లోనే వస్తుందన్నంత మాత్రాన పురుషుల్లో దీని ముప్పు ఉండదని కాదు. అయితే పురుషుల్లో ఇది కాస్తంత అరుదు. స్త్రీ పురుష నిష్పత్తి ప్రకారం... ప్రతి 135 మంది మహిళలకు ఒక పురుషుడిలో ఇది కనిపిస్తుంది. పైగా గతంలో ΄ోలిస్తే ఇటీవల పురుషుల్లోనూ ఇది కాస్తంత ఎక్కువగానే కనిపిస్తోంది. దీన్ని బట్టి చూస్తే ఇది పూర్తిగా మహిళలకే పరిమితమని చెప్పడానికి వీల్లేదు.కారణాలూ... ముప్పును పెంచే అంశాలు ఇదమిత్థంగా ఇవే కారణాలంటూ స్పష్టంగా చెప్పలేకపోయినప్పటికీ... రొమ్ముక్యాన్సర్ను అనేక అంశాలు తెచ్చిపెడతాయి. వాటిల్లో కొన్ని... కుటుంబం చరిత్ర : కుటుంబంలో దగ్గరి వారికి రొమ్ము క్యాన్సర్ వచ్చిన దాఖలాలు ఉండటం, అందునా తల్లి, తల్లి సోదరి లాంటి మరీ దగ్గరి బంధువుల్లో రొమ్ముక్యాన్సర్ దాఖలా ఉన్నవాళ్లలో దీని ముప్పు మరింత ఎక్కువ.జన్యుపరమైన ముప్పు : జన్యుపరంగా బీఆర్సీఏ 1, బీఆర్సీఏ 2 అనే జన్యుపరమైన మ్యుటేషన్ జరిగినవాళ్లలో రొమ్ముక్యాన్సర్ తప్పక వచ్చే అవకాశం.త్వరగా రుతుస్రావం రావడం : బాలికలు చాలా త్వరగా రుతుస్రావం కావడం (అంటే 12 ఏళ్ల లోపే బాలికలు రుతుస్రావం మొదలుకావడం) అలాగే రుతుక్రమం ఆగడం చాలా ఆలస్యంగా జరిగినవాళ్లలో రొమ్ముక్యాన్సర్ ముప్పు (రిస్క్) ఎక్కువ. సంతానలేమి / ఆలస్యంగా సంతానం : సంతానం లేని మహిళలూ, అలాగే చాలా ఆలస్యంగా గర్భవతులైన వాళ్లలో. అస్తవ్యస్తమైన జీవనశైలి / దురలవాట్లు : అంతగా క్రమశిక్షణ లేకుండా అనారోగ్యకరమైన జీవనశైలితో ఉండేవాళ్లకూ, అలాగే పొగతాగడం, మద్యం వంటి అలవాట్లు ఉన్నవాళ్లలో (ప్రధానంగా విదేశీ మహిళల్లో ఈ తరహా అలవాట్లు ఎక్కువ). రేడియేషన్కు గురైన మహిళల్లో : తాము యువతులుగా ఉన్నప్పుడు ఏవైనా కారణాలతో రేడియేషన్కు చాలా ఎక్కువగా ఎక్స్పోజ్ అయిన మహిళల్లో.కుటుంబ చరిత్ర, ఇతర అంశాలూ పూర్తి కారణాలు కాదు... అయితే ఈ సందర్భంగా ఒక ప్రధానమైన విషయాన్ని గుర్తుపెట్టుకోవాలి. పైన పేర్కొన్న అంశాలనే ప్రామాణికంగా తీసుకోవడమూ పూర్తిగా సాధ్యం కాదు. ఎందుకంటే వ్యాధి నిర్ధారణ జరిగిన కేసుల్లో దాదాపు 70శాతం మందిలో వాళ్ల కుటుంబంలో రొమ్ముక్యాన్సర్ ఉన్న దాఖలాలు లేకపోవడం ఒక వైరుధ్యం. అలాగే నిర్దిష్టంగా ఫలానా అంశమే రొమ్ముక్యాన్సర్కు కారణమవుతుందని లేదు. చాలా సందర్భాల్లో ఎలాంటి రిస్క్ఫ్యాక్టర్స్ లేనివాళ్లలోనూ ఇది కనిపించడమూ మామూలే. చివరగా... గత మూడు దశాబ్దాల్లో రొమ్ముక్యాన్సర్ చికిత్సల్లో విప్లవాత్మకమైన మార్పులు వచ్చాయి. దాంతో త్వరగా కనుగొంటే రొమ్ముక్యాన్సర్ను పూర్తిగా నయం చేయడం ఇప్పుడు సాధ్యమవుతోంది. అయితే రొమ్ముక్యాన్సర్ చికిత్స వరకూ వెళ్లకుండానే తమ సొంత దేహంపై పూర్తి అవగాహనతోనూ, ఆరోగ్యకరమైన జీవనశైలిలోనూ దాన్ని నివారించుకోవడం చాలా మేలు అనేది వైద్య నిపుణుల సూచన.అపోహలూ ఎక్కువేరొమ్ముక్యాన్సర్ విషయంలో అపోహలూ ఎక్కువే. ఉదాహరణకు రొమ్ముల్లో గడ్డలు, నీటితిత్తులు ఉన్నప్పుడు అది క్యాన్సరే అని చాలామంది అ΄ోహ పడుతుంటారు. రొమ్ముల్లో గడ్డలూ, నీటితిత్తులూ కనిపించడం చాలా సాధారణం. ఇలాంటివారిలో 80 శాతం కేసుల్లో అది హానికరం కానివే. వాటినే ‘బినైన్’ గడ్డలుగా చెబుతారు. కేవలం 20 శాతం కేసుల్లోనే అవి హానికరమైన (మేలిగ్నెంట్) క్యాన్సర్గా బయటపడతాయి. అందుకే రొమ్ముల్లో గడ్డలు కనిపించగానే అది తప్పనిసరిగా క్యాన్సర్ అని ఆందోళన చెందాల్సిన అవసరం లేదు. అలా కనిపించేవాటిల్లో చాలావరకు అంటే దాదాపు 80 శాతం ఎలాంటి హానీ కలిగించనివే. కాకపోతే గుర్తుంచుకోవాల్సిన విషయం ఏమిటంటే... రొమ్ముల్లో అలాంటి గడ్డలు కనిపించగానే వీలైనంత త్వరగా ఒకసారి డాక్టర్కు చూపించి, అవి హానికరం కాదని వారు నిశ్చయంగా చె΄్పాక ఇక నిశ్చింతగా ఉండవచ్చు. అలాగే పెద్దసైజు రొమ్ములు ఉన్నవారికి ఈ ముప్పు ఎక్కువ అనేది మరో అపోహ. రొమ్ము పెద్దగా ఉండటానికీ, క్యాన్సర్కూ ఎలాంటి సంబంధమూ ఉండదు.చదవండి: స్వయం కృషితో ఎదిగి చరిత్ర సృష్టించారు : టాప్ టెన్ రిచెస్ట్ విమెన్ స్క్రీనింగ్ పరీక్షలు అన్నిటికంటే ప్రధానం...రొమ్ము క్యాన్సర్ను ఎంత త్వరగా కనుక్కుంటే దాన్నుంచి అంత పూర్తిగా విముక్తం కావడం సాధ్యమనే విషయాన్ని బట్టి బ్రెస్ట్క్యాన్సర్ విషయంలో స్క్రీనింగ్ పరీక్షలకు ఉన్న ప్రాధాన్యమేమిటన్నది వివరించవచ్చు. దాదాపు 35 ఏళ్లు దాటిన ప్రతి మహిళా, అలాగే కుటుంబంలో రొమ్ముక్యాన్సర్ ఉన్న మహిళలతో పాటు రిస్క్ఫ్యాక్టర్స్ ఉన్న స్త్రీలు ఏడాదికోమారు లేదా తమ డాక్టర్ చెప్పిన విధంగా స్క్రీనింగ్ పరీక్షలు చేయించుకోవాలి. అలాగే ప్రతి మహిళా తమ రొమ్ములను పరీక్షించుకునే ‘సెల్ఫ్ బ్రెస్ట్ ఎగ్జామినేషన్’ వివరాలు తెలుసుకుంటూ స్నానం సమయంలో వాటిని పరీక్షించుకుంటూ ఉండాలి. అందువల్ల తొలిదశలోనే రొమ్ముక్యాన్సర్ను కనుక్కోవడం సాధ్యం... తద్వారా దాన్నుంచి పూర్తిగా విముక్తం కావడమూ సాధ్యమే. ఈ లక్షణాలు కనిపిస్తే నిర్లక్ష్యం వద్దు... ఈ కింద పేర్కొన్న లక్షణాలు కనిపించినప్పుడు వాటిని అస్సలు నిర్లక్ష్యం చేయకూడదు. అవేమిటంటే... రొమ్ము లేదా చంకల్లో నొప్పిలేని గడ్డ (లంప్) కనిపించడం. రొమ్ము సైజు లేదా ఆకృతిలో మార్పు రావడం. నిపుల్ నుంచి ఏదైనా ద్రవం స్రవిస్తుండటం. రొమ్ము చర్మంపై ఏవైనా మార్పులు అంటే గుంటపడటం లేదా చర్మం మందంగా మారడం వంటివి. చాలా అరుదుగా రొమ్ముక్యాన్సర్ వచ్చినవాళ్లలో రొమ్ములో లంప్, ఒకవేళ లంప్ లేకుండానే రొమ్ముపై చర్మం పొరలు పొరలుగా ఊడుతూ ఉండటం, రొమ్ము ఎర్రబారడం, వాపు వంటి లక్షణాలు చాలా అరుదుగా కనిపించవచ్చు. నివారణ/చికిత్స...క్యాన్సర్కు కారణమయ్యే కొన్ని అంశాల్లో మానవ నియంత్రణ సాధ్యం కాదు. ఉదాహరణకు పెరుగుతుండే వయసు. అయితే మన ప్రమేయంతో రొమ్ముక్యాన్సర్ను చాలావరకు నివారించవచ్చు. ఉదాహరణకు అన్ని పోషకాలు ఉండే సమతులాహారాన్ని తీసుకోవడం; క్రమం తప్పకుండా వ్యాయామం చేయడం; ప్రసవం తర్వాత పిల్లలకు చనుబాలు పట్టించడం; ఆల్కహాల్, పొగతాగడం వంటి దురలవాట్లకు దూరంగా ఉండటం, బరువును నియంత్రణలో ఉంచుకోవడం వంటి జాగ్రత్తలతో రొమ్ము క్యాన్సర్ను చాలావరకు నివారించవచ్చు. అయితే ఇప్పుడు కీమోథెరపీ, రేడియేషన్ థెరపీ, శస్త్రచికిత్సలతోపాటు అనేక ఇతరత్రా ప్రక్రియలతో రొమ్ముక్యాన్సర్కు సమర్థమైన చికిత్స సాధ్యం.నిర్వహణ: యాసీన్ -

వరల్డ్ రోజ్ డే ఎలా వచ్చింది... నేపథ్యం ఏంటి?
రాయవరం: క్యాన్సర్... ఈ వ్యాధి పేరు చెబితే చాలా మందికి ఒంట్లో వణుకు పుడుతోంది. ఈ వ్యాధి వస్తే చనిపోవడమే అనే అపోహ ప్రజల్లో ఉంది. గతంలో రాచపుండుగా పిలుచే ఈ క్యాన్సర్కు చికిత్స ఉండేది కాదు. వ్యాధిగ్రస్తులు మరణానికి రోజులు లెక్క బెట్టుకుంటూ గడిపేవారు. ప్రస్తుతం పరిస్థితి మారింది. ఆధునిక వైద్యం అందుబాటులోకి రావడంతో వ్యాధిని పూర్తిగా నయం చేయవచ్చు. క్యాన్సర్ ఉన్నవారిలో వ్యాధిపై ఉన్న భయాన్ని పోగొట్టి వారిలో మానసిక ధైర్యాన్ని నింపేందుకు ప్రతి ఏడాది ప్రపంచ వ్యాప్తంగా సెప్టెంబర్ 22న రోజ్ డే నిర్వహిస్తున్నారు.వ్యాధికి కారణాలెన్నో..ఓరల్ క్యాన్సర్కు ప్రధాన కారణం పొగాకు ఉత్పుత్తుల వినియోగమే. సిగరెట్, బీడీ, చుట్ట, పాన్ పరాగ్, ఖైనీ, గుట్కా ఇలా ఏ రూపంలో పొగాకు తీసుకున్నా క్యాన్సర్ వస్తుంది. మద్యం తాగడం, వ్యాయామం చేయకపోవడం, ఆకు కూరలు తినకపోవడం, ఊరగాయ పచ్చళ్లు, కొవ్వు ఎక్కువగా ఉన్న మాంసాహారం తినడం, అధిక బరువు ఉండటం వల్ల కొన్ని రకాల క్యాన్సర్లు వచ్చే అవకాశం ఉంది. సంతానం కలగని వారికి, అలాగే జీన్స్ వల్ల బ్రెస్ట్ క్యాన్సర్ వచ్చే అవకాశముంది. గర్భాశయ ముఖ క్యాన్సర్ వ్యాధి సుఖ వ్యాధుల వల్ల రావొచ్చని వైద్యులు చెబుతున్నారు. అయితే గర్భాశయ ముఖ వ్యాధి క్యాన్సర్కు వ్యాక్సిన్ అందుబాటులోకి వచ్చింది.రోగులకు భరోసా..ఎన్నడూ లేని విధంగా గత సీఎం వైఎస్ జగన్మోహన్రెడ్డి క్యాన్సర్ రోగులకు భరోసా కల్పించేలా సంస్కరణలు చేపట్టారు. క్యాన్సర్ రోగులకు భరోసా కల్పిస్తూ క్యాన్సర్ ప్రొసీజర్లు పెంచారు. ఆరోగ్యశ్రీ పథకంలో 2019 వరకూ క్యాన్సర్ రోగులకు 223 ప్రొసీజర్లు మాత్రమే చికిత్స అందిస్తుండగా, గత వైఎస్సార్ సీపీ ప్రభుత్వం 648 క్యాన్సర్ ప్రొసీజర్లకు ఉచితంగా చికిత్స అందించడం ద్వారా రోగులకు ఊరట కల్పించింది.అందుబాటులో వైద్య సేవలు : క్యాన్సర్కు ఆధునిక వైద్య సేవలు అందుబాటులో ఉన్నాయి. కుటుంబంలో ఒకరికి వ్యాధి ఉంటే ఇతర సభ్యులకు వ్యాధి వచ్చే అవకాశం ఉందా లేదా నిర్ధారించేందుకు బీఆర్ సీఏ–1, 2 పరీక్షలు ఉన్నాయి. క్యాన్సర్ చికిత్సకు కీమో థెరఫీ, రేడియేషన్ థెరఫీ వంటి వైద్య సేవలు అందుబాటులో ఉన్నాయి. భయపడాల్సిన పనిలేదు. –పి.శ్రీనివాసన్, ప్రొఫెసర్ అండ్ హెచ్ఓడీ,రేడియేషన్ ఆంకాలజీ విభాగం,రంగరాయ వైద్య కళాశాల,కాకినాడస్క్రీనింగ్ పరీక్షలతో క్యాన్సర్కు చెక్స్క్రీనింగ్ పరీక్షల ద్వారా క్యాన్సర్కు చెక్ పెట్టవచ్చు. ముఖ్యంగా మహిళలు 45 ఏళ్లు దాటాక ప్రతి ఏడాది మెమో గ్రామ్ పరీక్ష చేయించుకోవాలి. 55 ఏళ్లు దాటిన వారు సీటీ స్కాన్, కొలనో స్కోపి చేయించుకోవాలి. తొమ్మిదేళ్ల నుంచి 11 ఏళ్లలోపు బాలికలకు, 45 ఏళ్లలోపు మహిళలకు హెచ్పీవీ వ్యాక్సిన్ వేయించడం ద్వారా క్యాన్సర్ను నివారించవచ్చు. –సుమలత,నాన్ కమ్యూనికల్ డిసీజెస్కోనసీమ జిల్లా కోఆర్డినేటర్వరల్డ్ రోజ్ డే నేపథ్యమిదీకెనడా దేశానికి చెందిన 12 ఏళ్ల మెలిండా రోజ్ అనే బాలిక 1994లో క్యాన్సర్ బారిన పడింది. అది కూడా చాలా అరుదైన బ్లడ్ క్యాన్సర్ కావడంతో, కొన్ని వారాల్లోనే బాలిక చనిపోతుందని వైద్యులు తెలిపారు. దీంతో రోజ్ తల్లిదండ్రులు చాలా బాధపడ్డారు. కానీ రోజ్ ఎటువంటి బాధ లేకుండా, భయపడకుండా ఆసుపత్రిలో ఉన్న రోగులకు గులాబీలు అందిస్తూ, వారికి కవితలు వినిపించి రోగుల్లో మానసిక ఉల్లాసాన్ని కలిగించింది. ఈ విధంగా ఆరు నెలల పాటు ఆసుపత్రిలో చికిత్స పొందుతూనే రోగులను చిరునవ్వుతో పలుకరిస్తూ.. ఉత్తరాలు రాస్తూ వారిని ఆనందింపజేసి సెప్టెంబర్ 22న మరణించింది. రోజ్ జ్ఞాపకార్థం ఏటా రోజ్ డే నిర్వహిస్తున్నారు. -

నొప్పిని పోగొట్టే ‘అయాన్’
‘నొప్పి’ని తగ్గించేందుకు వైద్య శాస్త్రంలో నిరంతరం పరిశోధనలు జరుగుతున్నాయి. అయినా నొప్పికి విరుగుడు కనిపెట్టడంలో ఇంకా పూర్తి విజయాన్ని సాధించలేకపోయారు. కీళ్ల నొప్పి, ఆర్థరైటిస్, గాయాలు... ఇవన్నీ మనిషికి నొప్పి కలిగిస్తాయి. శరీరంలో నొప్పి, సందేశాలను అణచివేసే రసాయనాలు ప్రవేశపెడితే ఈ నొప్పికి విరుగుడుగా ఉంటుంది. శరీరంలో నొప్పికి విరుగుడుగా ‘విద్యుత్ చికిత్స’ ఉత్తమమని పరిశోధకులు గుర్తించారు. శరీరంలోకి బలహీనమైన విద్యుత్ను ప్రసారం చేస్తే అది మత్తు మందులా పనిచేసి రోగికి నొప్పి తెలియకుండా చేస్తుంది.నొప్పిని కల్గించే ప్రేరణలను మందగింపచేయడమే గాక మెదడుకు సమచారం వెళ్లకుండా ఈ విద్యుత్ నిరోధిస్తుంది. దీనినే ‘ఎలక్ట్రిక్ స్టిములేషన్’ పద్ధతి అంటారు. మన భారతీయ పరిశోధకుడు ఒకాయన ‘అయాన్ వైద్య చికిత్స’ రూపొందించారు. ఈ చికిత్స వలన అనేక మంది రోగులు నొప్పి నుండి విముక్తి పొందినట్లు ఆయన ప్రకటించారు. అమెరికాలోని వైద్య పరిశోధకులు ఈ ‘అయాన్ వైద్య చికిత్స’ బాగా పనిచేస్తోందని చెప్పారు. మూడవ డిగ్రీ స్థాయి వరకు శరీరం కాలిన రోగులకు విద్యుదావేశం కాబడిన గాలిని తగిలేటట్లు చేస్తే కొంతమేర స్వస్థత చేకూరిందని తెలియ జేశారు. అంటే నొప్పికి విద్యుత్ ఒక ‘బామ్’గా పనికి వస్తుందన్నమాట. విద్యుత్ పరికరాల సహాయంతో ఋణవిద్యుదావేశం గల గాలిని తయారు చేశారు. ఈ గాలిని బాగా పోగుచేసి నొప్పిగల ప్రదేశం మీదకు పంపారు. ఫలితంగా నొప్పి తగ్గినట్లు వారు గుర్తించారు.ఈ అయాన్లు గల గాలి వైద్యంతో కీళ్ల నొప్పులు, కాళ్ళ నొప్పులు, నడుం నొప్పులు వంటి వాటిని నయం చేయడానికి ప్రయోగించి మంచి ఫలితాలు సాధించారు. శరీరానికి గాయం అయితే ఆ ప్రాంతంలో నొప్పి ఉంటుంది. ఎందుకంటే అక్కడి జీవకణాలకు విద్యుత్ నిరోధం తక్కువగా ఉంటుంది. ఆ కారణంగా ఆ ప్రాంతంలో ఏర్పడే ద్రవపదార్థాలకు విద్యుత్ వాహకత్వం ఉంటుంది. రష్యాలోని పరిశోధకులు ఈ నిజాలు తెలుసుకుని తక్కువ విద్యుత్ నిరోధం గల జీవకణం పైకి విద్యుత్ను ప్రవహింప చేశారు. ఫలితంగా అది తిరిగి విద్యుత్ నిరోధక శక్తిని పుంజుకుంది. ‘ఇదే నొప్పి నివారణకు విద్యుత్ ఉపయోగపడుతున్న తీరు’ అని వివరించారు.చదవండి: డయాబెటిస్ రోగుల కాళ్లకు దెబ్బ తగిలితే ఏం చేయాలి?ఈ చికిత్స వలన నొప్పి తగ్గిన వారిలో మళ్ళీ నొప్పి పునరావృతం కాలేదు. రోగి విద్యుత్ చికిత్స సమయంలో గాని ఆ తరువాత నాలుగు గంటల వరకు గానీ ఎటువంటి లోహపు వస్తువులనూ తాకకూడదు. నీటితో శరీరాన్ని శుభ్రం చేసుకోకూడదు. రబ్బరు తొడుగులు ధరించి రోగి చికిత్స చేయించుకోవాలి. లేకపోతే రోగికి సరఫరా చేసిన విద్యుత్ ఎర్త్ అయిపోతుంది.– డాక్టర్ సి.వి. సర్వేశ్వర శర్మ, పాపులర్ సైన్స్ రచయిత -

కందిరీగను మింగి బాలిక మృతి
తమిళనాడు: మురుకులు తింటూ ప్రమాదవశాత్తు కందిరీగను మింగిన బాలిక చికిత్స పొందుతూ మృతి చెందిన సంఘటన స్థానికంగా విషాదాన్ని నింపింది. దిండుగల్ జిల్లాకు చెందిన కార్తీక్ తామరపాక్కంలోని శక్తి నగర్లో నివాసం ఉంటూ ఓ ప్రైవేటు కంపెనీలో పని చేస్తున్నాడు. ఇతడికి భార్య, కుగశ్రీతోపాటు ఇద్దరు కుమార్తెలు ఉన్నారు. బాలిక శనివారం సాయంత్రం ఇంటి వద్ద మురుకులు తింటూ కందీరీగను మింగినట్టు తెలుస్తోంది. అయితే మురుకులు గొంతులో చిక్కుకున్నట్టు భావించిన తల్లిదండ్రులు చికిత్స కోసం తిరువళ్లూరు ప్రభుత్వ వైద్యశాలకు తరలించారు. అక్కడ బాలికకు ఎక్స్రే తీయగా, గొంతులో కందిరీగ ఉన్నట్టు గుర్తించి షాక్కు గురయ్యారు. అయితే అప్పటికే బాలిక మృతి చెందింది. అనంతరం బాలిక మృతదేహానికి పంచనామా నిర్వహించి గొంతులో చిక్కుకున్న కందిరీగను బయటకు తీశారు. ఈ సంఘటన స్థానికంగా విషాదాన్ని నింపింది. -

సైకియాట్రిస్టులంటే వాళ్లకే వైద్యం చేస్తారా?
మా అక్క ప్రెగ్నెన్సీతో ఉన్నపుడే మా బావ చనిపోయారు. తండ్రి లేని పిల్లవాడని చిన్నప్పటినుంచి వాణ్ణి అందరూ బాగా గారాబం చేశారు. ‘నా ఫ్రెండ్స్ అందరూ బీటెక్ కోసం చెన్నై వెళ్తున్నారు, నేనూ వెళ్తాను’ అంటే ఒక డీమ్డ్ యూనివర్సిటీలో మా నాన్న గారు జాయిన్ చేశారు. అక్కడికి వెళ్ళగానే ఐఫోన్, లాప్టాప్ కొనిపించుకున్నాడు. ఇంక రోజంతా ఆ ల్యాప్టాప్లో గేమ్స్ ఆడుతూ కూర్చునేవాడు. ‘నాకు ఇంజినీరింగ్ ఇష్టం లేదు, యానిమేషన్ కోర్సులో జాయిన్ అవుతాను’ అంటే అక్కడి నుండి తీసుకొచ్చి యానిమేషన్ కోర్సులో జాయిన్ చేశాం. కాలేజీకి వెళ్ళడానికి బైకు కావాలి అని చెప్పి ఖరీదైన బైకు కూడా కొనిపించుకున్నాడు. లోకల్ ఫ్రెండ్ సర్కిల్ ఎక్కువై పోయి రోజూ మందు, సిగిరెట్లు తాగడం స్టార్ట్ చేశాడు. అప్పుడప్పుడు గంజాయి, ఇంకా వేరే ఏవో డ్రగ్స్ తీసుకుంటున్నానని తెలిసి మేం డబ్బులు ఇవ్వం అని అంటే– నేను ఇంట్లో నుంచి వెళ్ళి పోతాను, చచ్చిపోతాను అని బెదిరిస్తున్నాడు! మా అక్కేమో, మా అమ్మాయిని తన కొడుక్కు ఇచ్చి పెళ్లి చేస్తే దారిలోకి వస్తాడంటోంది. మా ఆవిడకు అది ఇష్టం లేదు, అలా చేస్తే చచ్చిపోతానని బెదిరిస్తోంది. వీళ్లందరి మూలంగా నేను కూడా డిప్రెషన్కు లోను అవుతున్నాను. దయచేసి నేను ఏం చేయాలో చెప్పండి.– శ్రీనివాస రావు, నెల్లూరుమీ సమస్య చాలా సంక్లిష్టమైనది, సున్నితమైనది కూడా! ఇది ఒక వ్యక్తికి సంబంధించింది కాకుండా ఒక కుటుంబానికి సంబంధించిన సమస్యగా చూడాల్సి ఉంటుంది. ముందు మీరూ మీ కుటుంబ సభ్యులు అంతా కౌన్సెలింగ్ తీసుకోవల్సి ఉంటుంది. ప్రేమ అంటే అడగ్గానే అవసరం ఉన్నా లేకున్నా, అన్నీ తెచ్చి ఇవ్వడం కాదు. పిల్లలకు ఏది మంచిది. ఏది వాళ్ళను పాడు చేస్తుంది– అనే వివేచనాశక్తి పెద్దలు కలిగి ఉండాలి. నియంత్రణ, బాధ్యత లేని ప్రేమ చాలా ప్రమాదకరం. అది మంచి కంటే చెడే ఎక్కువ చేస్తుంది. దురదృష్టవశాత్తూ మీ మేనల్లుడి విషయంలో అదే జరిగింది. దీనివల్ల ఆ పిల్లవాడు చిన్న వయసు నుంచి ఒక పద్ధతి, క్రమ శిక్షణ లేకుండా ఒక జలాయిలా పెరిగాడు. దానికి తోడు ఈ మొబైల్ ఫోను, చెడుసావాసాలు, డ్రగ్స్ అతన్ని మరింతగా పాడు చేశాయి. మీ మేనల్లుడికి ఖచ్చితంగా ‘పర్సనాలిటీ డిజార్డర్’ ఏదైనా ఉండొచ్చు. దాన్ని కౌన్సెలింగ్, మందుల ద్వారా కొంతవరకు సరిచేయవచ్చు. అయితే అతను ట్రీట్మెంట్ కు సహకరించక΄ోవచ్చు. అతనికి ఈ సూసైడ్ ఆలోచనలు ఉండడం, విపరీతంగా డ్రగ్స్ తీసుకోవడం అనేది సైకియాట్రిక్ ఎమర్జెన్సీని సూచిస్తాయి. – అలాంటి సందర్భాల్లో పేషంట్కు ఇష్టం లేక΄ోయినా కుటుంబ సభ్యుల సహకారంతో వైద్యం అందించవచ్చు. అవసరమైతే కొంతకాలం అతన్ని రీ హ్యాబిలిటేషన్ సెంటర్లో ఉంచి ఒక క్రమశిక్షణతో కూడిన జీవితాన్ని తనకి అలవాటు చేయవచ్చు. ఈలోపు మీ అక్క, మీ అమ్మనాన్నలకి పేరెంటింగ్ విషయంలో కౌన్సెలింగ్ చేయడం జరుగుతుంది. ఇప్పటికీ ఏమీ మించిపోయింది లేదు. కాబట్టి ముందు మీరు మీకు దగ్గరలో ఉన్న సైకియాట్రిస్ట్ని కలవండి. ఈలోగా మీ అమ్మాయిని చదువుకుని తన కాళ్ళ మీద తనను నిలబడమని ప్రోత్సహించండి.ఈలోపు మీ మేనల్లుడిలో ఎలాంటి మార్పు వస్తుందో మీకు అవగాహన వస్తుంది. అప్పడు పెళ్లి గురించి నిర్ణయం తీసుకోవచ్చు. అసలు ఇప్పుడే ఆ విషయం గురించి తల బద్దలు కొట్టుకోవడం సరైంది కాదు. సైకియాట్రిస్టులంటే కేవలం పిచ్చి పట్టిన వారికి మాత్రమే కాదు, ఇలాంటి కుటుంబ, వైవాహిక జీవిత సమస్యలున్న వారికి కూడా, తగిన సలహాలు, కొన్సెలింగ్, వైద్య చికిత్స చేసే మనోవైద్య నిపుణులని అందరూ తెల్సుకోవాలి!డా. ఇండ్ల విశాల్ రెడ్డి, సీనియర్ సైకియాట్రిస్ట్, విజయవాడ.మీ సమస్యలు, సందేహాలు పంపవలసిన మెయిల్ ఐడీ: sakshifamily3@gmail.com -

చివరి మజిలీ వీలునామా!
ముందుచూపునకు నిదర్శనం వీలునామా. కుటుంబ ఆస్తులు, అప్పుల పంపకాలు.. నేత్రదానం.. ఇంకా చెప్పాలంటే ‘దేహదానం’పై అంతా బాగున్నప్పుడే వీలునామా రాసిపెట్టుకునే ఆనవాయితీ తెలిసిందే. ఈ కోవలోకి ఒక సరికొత్త వీలునామా వచ్చి చేరింది. అదే తన ‘ఆఖరి చికిత్స’ ఎలా ఉండాలనుకుంటున్నారో స్పష్టంగా ముందే రాసుకునే వీలునామా! కోర్టు మార్గదర్శకాల వెలుగులో మొగ్గ తొడిగిన ఆధునిక వ్యవస్థ. దీన్ని చట్టబద్ధంగా నమోదు చెయ్యటంలో ప్రజలకు అవగాహన కల్పించేందుకు ముంబైలో ఓ ప్రైవేటు క్లినిక్ ప్రతి శనివారం ప్రత్యేక ఓపీ సేవలందించటం కూడా ప్రారంభించింది. దేశంలోనే తొలి ‘లివింగ్ విల్’ పుట్టు పూర్వోత్తరాలు చదవండి!ఆధునిక వైద్య సదుపాయాలు విస్తృతంగా అందుబాటులోకి వచ్చిన నేపథ్యంలో.. మంచాన పడిన దాదాపు ప్రతి మనిషీ పెద్దాసుపత్రి ఐసీయూలోనే అంతిమ శ్వాస విడుస్తున్న పరిస్థితి నెలకొంది. కురువృద్ధులకైనా ఐసీయూ చికిత్సల అనివార్యత ఓ ఆనవాయితీగా స్థిరపడుతున్న సంధి కాలం ఇది. ఈ స్థితిలో ‘ఆఖరు మజిలీలో అనవసర ఆర్భాటపు చికిత్సలు, ఆస్తుల్ని కరిగించే కొండంత అప్పుల వేదన మన కుటుంబాలకు అవసరమా?’ అని కొందరు ఆలోచనాపరులు ప్రశ్నిస్తున్నారు.తమకు మటుకు అటువంటి చివరి మజిలీ వీడుకోలు వద్దని, భీష్ముడిలా గౌరవంగా సహజ మరణం పొందే అవకాశాన్ని ఇవ్వాలని వీలునామాలు రాస్తున్నారు. ముంబై వాసులు కొందరు ఇలా వినూత్న వీలునామాలు రాయటమే కాదు, కోర్టు్ట సాయంతో ఈ సజీవమైన వీలునామా (లివింగ్ విల్)కు చట్టబద్ధతను సంతరింపజేశారు. ఈ కోవలో ముందు నడిచిన వ్యక్తి 55 ఏళ్ల సీనియర్ గైనకాలజిస్టు డాక్టర్ నిఖిల్ దాతర్.లివింగ్ విల్ అంటే?మనిషి ఎంత కూడబెట్టాడన్నది కాదు.. ఎంత సుఖంగా కన్నుమూశాడన్నది ముఖ్యం అంటారు పెద్దలు. ఈ ఆలోచన నుంచి పుట్టిందే లివింగ్ విల్ భావన. నయంకాని రోగాలతో మంచాన పడి, నిర్ణయం తీసుకోలేని స్థితిలో కటుంబ సభ్యులు మరణం ముంగిట ఉన్నప్పుడు కుటుంబ సభ్యులు ఏ నిర్ణయం తీసుకోవాలనే సంకట స్థితిని ఎదుర్కోకుండా ‘లివింగ్ విల్’ స్పష్టత ఇస్తుంది.సహజంగా మరణించాల్సిన చివరి క్షణాల్లో ఐసీయూ, వెంటిలేటర్ వంటి చికిత్సలు చేయించాలా వద్దా అనేది ముందే రాసి పెట్టుకోవటానికి వ్యక్తులకు ఈ వీలునామా దోహదపడుతుంది. అందువల్ల ఈ వీలునామాకు ‘అడ్వాన్స్ మెడికల్ డైరెక్టివ్స్’ అనే పేరొచ్చింది. ప్రాణ రక్షణకు ఇక చేయగలిగిందేమీ లేని విషమ స్థితిలో ఉన్నప్పుడు కూడా ఐసీయూలో వెంటిలేటర్ పెట్టడం వంటి పనులు చెయ్యనక్కరలేదని ముందే రాసుకోవటమే ఈ వీలునామా పరమార్థం.ఇందులో ఏముంటుంది?ఆఖరి మజిలీ చికిత్సలు ఏవిధంగా ఉండాలన్న అంశంపై రాసుకునే వీలునామా గురించి సుప్రీంకోర్టు 2018లో ఒక తీర్పులో పేర్కొంది. దాని ప్రకారం.. 18 ఏళ్లు నిండిన ఇద్దర్ని (ఒకరు కుటుంబ సభ్యులు, మరొకరు స్నేహితులు లేదా సహోద్యోగి) లివింగ్ విల్లో నామినీలుగా పేర్కొనాలి. ఆ వ్యక్తికి అనారోగ్య సమస్య వచ్చినప్పుడు ఆయన కోరిన విధంగా వీరు అమలు చేయించాలి.మెకానికల్ వెంటిలేషన్, ఫీడింగ్ ట్యూబులు, సీపీఆర్, డయాలసిస్ చెయ్యాలా? పాలియేటివ్ కేర్ లేదా పెయిన్ రిలీఫ్ కేర్ మాత్రమే చెయ్యాలా? అనేది స్పష్టంగా విల్లో రాయాలని నిర్దేశించింది. ఈ నేపథ్యంలో లివింగ్ విల్ నిబంధనల విషయంలో 2023లో సర్వోన్నత న్యాయస్థానం కొన్ని సడలింపులు ఇచ్చింది. ఆ తర్వాత, డాక్టర్ నిఖిల్ ముసాయిదా లివింగ్ విల్ను రూపొందించారు.మున్సిపల్ అధికారులే...వీలునామాలు రాస్తారు సరే.. వీటిని ఏ అధికారి ఎక్కడ నమోదు చేస్తారు? అవసరం వచ్చినప్పుడు ఎలా వెలికితీస్తారు? అనే ప్రశ్నలు ఉత్పన్నమయ్యాయి. ఈ అంశాలపై స్పష్టత కోసం డా. నిఖిల్.. బాంబే హైకోర్టులో ప్రజాప్రయోజన వ్యాజ్యం దాఖలు చేశారు. దాంతో, లివింగ్ విల్లను మున్సిపల్ అధికారులు ఆన్లైన్ పోర్టల్లో నమోదు చేయాలని హైకోర్టు ఆదేశించింది. ఆ తర్వాత తొలి లివింగ్ విల్ను డాక్టర్ నిఖిల్ నమోదు చేసుకున్నారు. బృహన్ముంబై మునిసిపల్ కార్పొరేషన్ (బీఎంసీ)లోని వార్డుల్లో మెడికల్ ఆఫీసర్లు, అసిస్టెంట్ హెల్త్ ఆఫీసర్ల వద్ద ఇప్పటికి 40 మంది తమ లివింగ్ విల్లను రిజిస్టర్ చేసుకున్నారు. వీరిలో 50 నుంచి 80 ఏళ్ల వయస్కులు ఉన్నారు. వీటిని బీఎంసీ వెబ్సైట్లో భద్రపరుస్తున్నారు. త్వరలో ఆన్లైన్లో కూడా వీటిని నమోదు చేసుకునే ఏర్పాట్లు చేస్తున్నట్లు బీఎంసీ అసిస్టెంట్ మెడికల్ ఆఫీసర్ డా. భూపేంద్ర పాటిల్ తెలిపారు.అనవసరమైన హింస ఎందుకు?‘నా స్నేహితుడు జబ్బుపడి సొంత వారిని కూడా గుర్తుపట్టలేని స్థితికి చేరుకున్నారు. అతన్ని ఐసీయూలో చేర్చిన కుటుంబ సభ్యులు సుమారు రూ.50 లక్షలు ఖర్చు పెట్టారు. చివరికి మనిషి దక్క లేదు. పైగా, బతికినా అతను సొంత మనుషులను కూడా గుర్తుపట్టలేని స్థితి. అలాంటప్పుడు ఐసీయూలో వైద్యం చేయించటం ఎందుకు? ఆర్థికంగా, మానసికంగా అనవసరమైన హింస పడటం ఎందుకు?’ అని ముంబైకి చెందిన 60 ఏళ్ల చార్టర్డ్ అకౌంటెంట్ ప్రఫుల్ పురానిక్ అంటున్నారు. అందుకే తనకైతే ట్యూబులు వేయటం, ఐసీయూలో చికిత్స వద్దే వద్దు.. గౌరవంగా వెళ్లిపోనిస్తే చాలు అంటూ లివింగ్ విల్లో ఆయన పేర్కొన్నారు.తొలి లివింగ్ విల్ క్లినిక్ముంబైలోని పి.డి. హిందూజ ఆసుపత్రి దేశంలోనే తొలి లివింగ్ విల్ క్లినిక్ను ప్రారంభించింది. ఆసక్తి కల వారికి అవగాహన కల్పించేందుకు వైద్యుల బృందాన్ని ఏర్పాటు చేశారు. ప్రతి శనివారం రెండు గంటల పాటు ఈ క్లినిక్లో అవుట్ పేషంట్ సేవలు అందిస్తున్నారు. లివింగ్ విల్ రాసే వ్యక్తికి లేదా కుటుంబ సభ్యులకు నియమ నిబంధనలు ఏమిటి, ఏయే డాక్యుమెంట్లు అవసరమవుతాయి, అమలు తీరు తెన్నులను వివరించటం వంటి సేవలు అందిస్తున్నారు.అనేక దేశాల్లో ఉన్నదే..చట్టబద్ధమైన రీతిలో లివింగ్ విల్ రాయటం అనే ప్రక్రియ అమెరికా, కెనడా, ఆస్ట్రేలియా, ఫ్రాన్స్, జర్మనీ, బెల్జియం, నెదర్లాండ్స్, న్యూజిలాండ్, కొలంబియా, డెన్మార్క్, ఐర్లాండ్, లక్సెంబర్గ్, స్విట్జర్లాండ్ వంటి దేశాల్లో అమల్లో ఉంది. చాలా దేశాల్లో దీనికి చట్టబద్ధత ఉంది. -

బట్టతల, వైట్ హెయిర్ ఎందుకు వస్తుంది...? జుట్టు నల్లబడాలంటే!
కొందరిలో జుట్టు ఉండి కూడా నెరిసిపోతుంటే అది కూడా ఓ సమస్యే. అయితే ఈ పరిస్థితి కాస్త ఉపశమనం కలిగించే సమస్య. ఎందుకంటే... అసలు జుట్టు లేకపోవడం కంటే... తలపై వెంట్రుకలు ఉండి అవి తెల్లబడుతుంటే కనీసం రంగైనా వేసుకోవచ్చునన్నది పలువురి అభిప్రాయం. ఒక వయసు రాకముందే జుట్టు తెల్లబడటాన్ని బాలనెరుపుగా (ప్రీ–మెచ్యుర్ గ్రేయింగ్ ఆఫ్ హెయిర్గా) చెబుతుంటారు. వెంట్రుకలు ఎందుకు నెరుస్తాయో చూద్దాం. వెంట్రుకలు తెల్లబడటం ఎందుకు... సాధారణంగా మన వెంట్రుకల మూలాన్ని హెయిర్ ఫాలికిల్ అంటారు. ఇక్కడ మెలనోసైట్స్ అనే కణాలు ఉంటాయి. ఇవి మెలనిన్ అనే రంగునిచ్చే పిగ్మెంట్ను ఉత్పత్తి చేస్తాయి. ఈ పిగ్మెంట్ వల్లనే వెంట్రుకకు నల్లటి రంగు వస్తుంది. కొన్ని వెంట్రుకల్లో మెలనిన్ ఉత్పత్తి ఆగిపోతుంది. ఫలితంగా ఆ వెంట్రుక నల్లరంగును కోల్పోయి తెల్లగా మారుతుంది. నిజానికి వాడుక భాషలో దాన్ని తెల్లవెంట్రుకగా చెబుతుంటాంగానీ... వాస్తవానికి వెంట్రుక తెల్లగా మారదు. మెలనిన్ ఇచ్చే నలుపు రంగును కోల్పోవడం వల్ల అది ఒక మేరకు పాక్షికంగా పారదర్శకం (ట్రాన్స్లుసియెంట్)గా మారుతుంది. దాంతో అది తెల్లవెంట్రుకలా కనిపిస్తుంది.చదవండి: Hidden Threats : జుట్టు రాలిపోయే.. స్కిన్పాలిపోయే! జుట్టు తెల్లబడటానికి కారణాలు... వెంట్రుకలు తెల్లబడటానికి అనేక కారణాలు ఉన్నాయి. అందులో అన్నిటికంటే ప్రధానమైనవి జన్యుపరమైన కారణాలు. తల్లిదండ్రుల్లో ఎవరికైనా వెంట్రుకలు త్వరగా నెరిస్తే పిల్లల్లోనూ అవి త్వరగా తెల్లబడటానికి అవకాశాలెక్కువ. వయసు పెరుగుతున్న కొద్దీ వెంట్రుకలు తెల్లబడటం జరగాలి. కానీ కొందరిలో చాలా త్వరగా వెంట్రుకలు తెల్లగా కావచ్చు. ఇందుకు సహాయపడే మరికొన్ని కారణాలు చూద్దాం. కారణాలు : రక్తహీనత (అనీమియా) పొగతాగే అలవాటు, మితిమీరిన ఒత్తిడి, థైరాయిడ్ లోపాలు / థైరాయిడ్ అసమతౌల్యత, విటమిన్ బి–12 లోపం వీటికి తోడు కాలుష్యం, పోషకాహార లోపం కూడా కొంతమేరకు తెల్లవెంట్రుకలకు కారణమవుతాయి.వెంట్రుకలు నల్లబడాలంటే... విటమిన్ బి–12 మాంసాహారంలో ఎక్కువగా లభ్యవమతుంటుంది కాబట్టి అది సమృద్ధిగా అందేలా మాంసాహారం తీసుకోవడం. ఒకవేళ శాకాహారులైతే రోజూ గ్లాసెడు పాలు తాగడంతోపాటు, వైటమిన్ బి12 ఎక్కువగా లభించే తృణధాన్యాలు తినడం, అప్పటికీ సరైన మోతాదులో విటమిన్ బి12 అందకపోతే డాక్టర్ సలహా మేరకు వైటమిన్ బి12 అందేలా టాబ్లెట్లు వాడటం అవసరం.కాలుష్యం తాలూకు దుష్ప్రభావంతో వెంట్రుక బలహీనమవుతుంది. దాంతో అది తేలిగ్గా తెగిపోవడం, జుట్టుకు సహజంగా ఉండే మెరుపు తగ్గిపోవడం జరుగుతుంది. దీనికి తోడు వాతావరణ ఉష్ణోగ్రత కూడా పెరగడంతో... దేహానికి అవసరమైన అన్ని రకాల పోషకాలు అందడం తగ్గుతుంది. దాంతో ఆ ప్రభావం వెంట్రుక మీద కూడా పడుతుంది. వాతావరణంలోని వేడిమితో విపరీతంగా చెమటలు పట్టడం వంటి కారణాలతో... శరీరంలోని లవణాలు, పోషకాలు వెంట్రుకలకు అందడం తగ్గి అది జుట్టు మీదా ప్రభావం చూపుతుంది. ఫలితంగా జుట్టు చింపిరిగా మారడం, తేలిగ్గా విరిగి΄ోయేలా (అంటే తెగడం–ఫ్రాజైల్గా మారిపోయేలా) వెంట్రుకలో కొన్ని మార్పులు వస్తాయి. దుమ్మూధూళి వల్ల జుట్టు తేలిగ్గా చింపిరిగా మారడంతో పాటు మాడుపైన దుష్పరిణామాలు కనిపించవచ్చు. దాంతో మాడుపైనుంచి చుండ్రు, పొట్టు రాలుతుండటం వంటివి పెరిగేందుకు అవకాశాలెక్కువ. వీటన్నింటి మొత్తం ప్రభావాల వల్ల వెంట్రుకలు తేలిగ్గా రాలడం వంటి పరిణామాలు చోటు చేసుకుంటాయి. కాలుష్య ప్రభావం వెంట్రుకలూ / జుట్టుపై ఎలా పడుతుందంటే... పురుషుల్లో బట్టతలకు జన్యుపరమైన కారణాలే ప్రధానమైనవి. దానికి తోడు మగపిల్లల్లో వారు యుక్తవయసు వచ్చేనాటికి అతడిలో స్రవించే పురుష హార్మోన్లు వెంట్రుకలను పలచబార్చడం మొదలుపెడతాయి. ఇలా పురుష హార్మోన్ల కారణంగా వెంట్రుకలు పలచబడుతూ ΄ోవడాన్ని ‘యాండ్రోజెనిక్ అలొపేషియా’ అంటారు. పురుషుల్లో ఒక యుక్తవయసు వచ్చిన నాటి నుంచి తలవెంట్రుకలు మొదలయ్యే హెయిర్ లైన్ క్రమంగదా వెనక్కు జరుగుతుంటుంది. అందుకే పురుషుల్లో దాదాపు 25 శాతం మందిలో యుక్త వయసు నుంచి 30 ఏళ్లు వచ్చే వరకు ఎంతోకొంత జుట్టు పలచబారుతుంది. కారణాలు: పురుషుల్లో కండరాలు బలపడటానికి, ఎముకల సాంద్రత పెరగడానికి వీలుగా టెస్టోస్టెరాన్ అనే హార్మోన్ ఉత్పత్తి పెరుగుతుంది. అది రోమాంకురమైన హెయిర్ ఫాలికిల్ను ఎంతో కొంత బలహీన పరుస్తుంది. దాంతో వెంట్రుకలు రాలడం పెరిగి జుట్టు పలచబారుతూ పోతుంది. దీనికి తోడు ఒత్తిడి వంటి మరికొన్ని అంశాలు దీనికి తోడైతే జుట్టు రాలడం మరింత పెరుగుతుంది. ఇదీ చదవండి: 6 నెలల్లో 27 కిలోలు తగ్గాను..ఇదంతా దాని పుణ్యమే!మందులు : వెంట్రుకలు రాలడాన్ని పూర్తిగా నివారించలేకపోయినప్పటికీ... జుట్టు రాలడాన్ని ఆపేందుకూ, రాలిన వెంట్రుకలు తిరిగి మొలవడానికి సహాయపడే కొన్ని పూత మందులు, నోటి ద్వారా తీసుకునే మందుల వంటివి కొన్ని అందుబాటులో ఉన్నాయి. అయితే వాటివల్ల దుష్ప్రభావాలు ఎక్కువ. ఉదాహరణకు ఇవి వాడేవారిలో తలనొప్పి, చుండ్రు, మాడు చర్మం మందంగా మారడం, రక్తపోటు తగ్గిపోవడం వంటి అనేక సమస్యలు రావచ్చు. నోటి ద్వారా మందులు వాడే వారిలో రొమ్ములు పెరగడం, అంగస్తంభన లోపాలు వంటివీ రావచ్చు. పైగా వీటి ఉపయోగం తాత్కాలికమే. ఆ మందులు ఆపేసిన మరుక్షణం జుట్టు రాలడమనేది మళ్లీ మొదలుకావచ్చు. అందుకే మరీ అవసరమని భావిస్తేనే వీటిని తప్పనిసరిగా నిపుణులైన డాక్టర్ల పర్యవేక్షణలోనే వాడాలని గుర్తుంచుకోండి. డా. స్వప్నప్రియసీనియర్ డర్మటాలజిస్ట్ -

ప్రేమ వివాహం చేసుకున్నారని..
ప్రేమ వివాహం చేసుకున్న ఓ యువ జంటపై పెద్దలు అమానుషంగా ప్రవర్తించారు. నాగలికి ఎద్దుల్లాగా కట్టి.. కర్రలతో కొడుతూ వాళ్లతో పొలం దున్నడం పేరిట చితకబాదారు. ఆపై పాపపరిహారం అంటూ గుడిలోనూ చిత్రహింసలకు గురి చేశారు. అందుకు సంబంధించిన వీడియో ఇప్పుడు వైరల్ అవుతోంది. ఒడిశాలో దారుణం జరిగింది. ప్రేమ వివాహం చేసుకున్న ఓ యువజంట పట్ల ఊరి పెద్దలు అమానుషంగా ప్రవర్తించారు. నాగలికి ఎద్దుల్లాగా ఆ జంటను కట్టి.. కర్రలతో కొడుతూ వాళ్లతో పొలం దున్నించారు. రాయగడ జిల్లాలోని కంజమజ్హిరా గ్రామంలో ఈ ఘటన జరిగింది. గ్రామానికి చెందిన యువకుడు, యువతి చాలాకాలంగా ప్రేమించుకుంటున్నారు. పెద్దలను ఒప్పించి ఇటీవలె వివాహం చేసుకున్నారు. అయితే ఈ వివాహానికి ఊరి పెద్దలు కొందరు అభ్యంతరం వ్యక్తం చేశారు. అయితే ఈ ఇద్దరూ వరుసకు బంధువులే అయినప్పటికీ.. గ్రామ ఆచారం ప్రకారం ఈ తరహా వివాహం అపచారమని చెబుతూ ఈ శిక్షను విధించారు. తొలుత వీళ్లతో పొలం దున్నడం పేరిట హింసించిన కొందరు.. ఆపై గుడికి తీసుకెళ్లి పాపపరిహారం పేరిట ప్రత్యేక పూజలు చేయించారు. ఇందుకు సంబంధించిన వీడియో ఇప్పుడు వైరల్ అవుతోంది. ଘୃଣ୍ୟ ମାନସିକତା...ପ୍ରେମ ପାଇଁ ବଳଦ ସାଜିଲେ ପ୍ରେମୀଯୁଗଳ...ଏଭଳି ଦୃଶ୍ୟ ଦେଖିବାକୁ ମିଳିଛି ରାୟଗଡ଼ା ଜିଲ୍ଲା କଲ୍ୟାଣସିଂହପୁର ଅଞ୍ଚଳରରେ #Rayagada #Kalyansinghapur #Badakhabar #badakhabaratv #Odisha pic.twitter.com/mVr79DFarv— Bada Khabar (@badakhabarnews) July 11, 2025 -

నిర్లక్ష్యం వద్దు ..డయేరియాతో జాగ్రత్త.!
నల్లకుంట: వర్షాకాలం వచ్చిందంటే సీజనల్ వ్యాధులు ఒక్కసారిగా చుట్టుముడుతాయి. ఈ కాలంలో తగిన జాగ్రత్తలు తీసుకోకపోతే దీని ప్రభావం చిన్నారులపై తీవ్రంగా ఉంటుంది. వర్షాకాలం వచ్చే వ్యాధుల్లో డయేరియా(అతిసార- diarrhea) ముఖ్యమైనది. దీనికి నీటి కాలుష్యం, ఆహార కాలుష్యం ముఖ్య కారణాలు కాగా, బహిరంగ ప్రదేశాల్లో మలవిసర్జన వ్యాధి వ్యాప్తికి దోహదపడుతుంది. పెద్దలైనా, పిల్లలైనా ఓ సారి డయేరియా బారిన పడితే శరీరంలో ఉన్న లవణాలన్నీ బయటకు వెళ్లిపోయి శరీరం శుష్కించి పోతుంది. చిన్నారుల్లో దీని తీవ్రత మరింత ఎక్కువగా ఉంటుంది. నిర్లక్ష్యం చేస్తే కిడ్నీలు దెబ్బతిని అపస్మారక స్థితికి చేరుకునే పరిస్థితి వస్తుంది. బహిరంగ ప్రదేశాలలో మలవిసర్జన వద్దని అధికారులు పదేపదే చెబుతున్నా మురికి వాడల్లోని ప్రజానీకంలో తగిన చైతన్యం రాకపోవడంతో ఓ రోగి నుంచి మరొకరికి ఈగల ద్వారా రాటావైరస్ క్రిమి వ్యాపిస్తుంది. వాటి ద్వారా ఆహార పదార్థాలు కలుషితమై డయేరియాకు దారి తీస్తాయి. ప్రధానంగా ఐదేళ్ల లోపు చిన్నారులు డయేరియా పట్ల అప్రమత్తంగా ఉండాలి. ఫీవర్కు పెరుగుతున్న డయేరియా కేసులు.. నల్లకుంట ఫీవర్ ఆస్పత్రిలో డయేరియా కేసులు పెరుగుతున్నాయి. ఈ ఏడాది జనవరి నుంచి జూన్ 15వ తేదీ వరకు 1,034 కేసులు నమోదయ్యాయి. ఇదీ చదవండి : Today tip : ఒళ్లంత తుళ్లింత.. ఈ టిప్స్ తప్పవు మరి!నీటి కాలుష్యం ద్వారానే అధికం.. వర్షాలు కురుస్తుండంతో చిన్నపిల్లలు, వృద్దులు వ్యాధుల బారిపడుతున్నారు. డయేరియా వ్యాధి ఎక్కువగా నీటి కలుíÙతం ద్వారానే వస్తుంది. ఈ వర్షాకాలంలో మంచినీటి వనరులు, రిజర్వాయర్లలో కలుషిత నీరు చేరి, కుళాయిల ద్వారా అవే రావడం వల్ల డయేరియా వచ్చే అవకాశాలు ఎక్కువ. మంచినీటి పైపులు లీక్ అయినప్పుడు అందులో మురికినీరు కలిసి ఆ నీటిని తాగడం వల్ల ఈ వ్యాధి వస్తుంది. 80 శాతం డయేరియాకు కలుషిత నీరే కారణమని వైద్య నిపుణులు చెబుతున్నారు. ఇక మిగిలిన 20 శాతం కలుషిత ఆహారం వల్ల వస్తుంది. నగరంలో చాలా వరకు ఈ వర్షాకాలంలోనే డయేరియాకు గురవుతున్నట్లు తెలుస్తోంది.ఇదీ చదవండి: ట్విన్స్కు జన్మనివ్వబోతున్నా.. నా బిడ్డలకు తండ్రి లేడు : నటి భావోద్వేగ పోస్ట్వ్యాధి లక్షణాలు... తరుచూ వాంతులు,విరేచనాలు కావడం. నాలుక పిడచ కట్టుకుపోవడం, కళ్లు లోపలికి పోవడం. చర్మం సాగే గుణం కోల్పోవడం. రక్తపోటు పడిపోయి అపస్మారక స్థితిలోకి పోవడం.నిర్లక్ష్యం వద్దు... వర్షాకాలంలో డయేరియా వ్యాధిపట్ల ఎలాంటి నిర్లక్ష్యం వద్దు. చిన్నారుల్లో ఈ వ్యాధి లక్షణాలను గుర్తిస్తే వెంటనే వైద్యులను సంప్రదించాలి. లేదంటే తీవ్ర అనారోగ్యానికి గురయ్యే అవకాశం ఉంది. ఆహార నియమాలు, చిన్నపాటి జాగ్రత్తలతో వ్యాధిని నియంత్రించుకోవచ్చు. ఏడు సంవత్సరాలు పై బడిన వారికి ఫీవర్లో చికిత్సలు అందిస్తున్నాం. ఏడు సంవత్సరాల లోపు చిన్నారులను నీలోఫర్కు పంపిస్తాం. – డాక్టర్ జయలక్ష్మి, ఫీవర్ ఆస్పత్రి సీఎస్ ఆర్ఎంవో -

అరుదైన వ్యాధికి ఎక్మో చికిత్స: 11 నెలల చిన్నారిని కాపాడిన అంకుర వైద్యులు
హైదరాబాద్: అంకుర ఆసుపత్రి కూకట్పల్లిలో ECMO (ఎక్స్ట్రాకార్పోరియల్ మెంబ్రేన్ ఆక్సిజనేషన్) ఉపయోగించి అరుదైన వైరల్ మయోకార్డిటిస్తో బాధపడుతున్న శిశువు ప్రాణాలను కాపాడారు. ఈ టెక్నాలజీ ప్రాణాపాయ స్థితిలో ఉన్న రోగులకు కృత్రిమ గుండె , ఊపిరితిత్తులా పనిచేస్తుంది 11 నెలల చిన్నారి గజర్ల మోక్షిత్ తీవ్రమైన ఫుల్మినెంట్ వైరల్ మయోకార్డిటిస్ (గుండె తీవ్రమైన వాపు) తో బాధపడుతున్నాడు. సకాలంలో జోక్యం చేసుకొని ఆసుపత్రి బృందం ఎక్మో చికిత్స అందించి, బాలుడిని ప్రాణాపాయం నుంచి కాపాడారు.జలుబు, దగ్గు ,యు శ్వాస తీసుకోవడంలో ఇబ్బందితో జూన్ 2న స్థానిక ఆసుపత్రిలో మోక్షిత్ ఆసుపత్రిలో చేరాడు. అతని పరిస్థితి తీవ్రంగా ఉండటంతో రెండు ఆసుపత్రిలు అతనికి చికిత్స చేసేందుకు నిరాకరించారు.కానీకూకట్పల్లిలోని అంకుర ఆసుపత్రి నిపుణులు తక్షణమే స్పందించి సరియైన చికిత్స అందించారని ఆసుపత్రి వర్గాలు ప్రకటించాయి."పదకొండు నెలల వయసున్న ఆ శిశువు బర్త్ వైయిటట్ బరువు 3 కిలోగ్రాములు ఉన్నాడని, పుట్టుకతో వచ్చేఅసాధారణ జబ్బులేవీ లేనప్పటికీ,గత కొన్ని రోజులుగా, ఆ బిడ్డ తీవ్రమైన లక్షణాలతో కనిపించాయనీ కూకట్పల్లిలోని అంకురా హాస్పిటల్లోని సీనియర్ పీడియాట్రిక్ ఇంటెన్సివిస్ట్ డాక్టర్ తంజిలా తెలిపారు. అయితే సీనియర్ పీడియాట్రిక్ ఇంటెన్సివిస్ట్లైన డాక్టర్ సుజిత్ టి,,డాక్టర్ నవీద్ తో కూడిన క్రిటికల్ కేర్ బృందం సాయంతో సకాలంలో సరియైన చికిత్స అందించామన్నారు.ఎక్స్ట్రాకార్పోరియల్ మెంబ్రేన్ ఆక్సిజనేషన్ అనేది రోగి ప్రాణాపాయం క్రమంలో కృత్రిమ గుండె ,ఊపిరితిత్తులుగా పనిచేస్తుంది. ఈ అవయవాలు తీవ్రంగా దెబ్బతిన్నప్పుడు రోగి శరీరం విశ్రాంతి తీసుకోవడానికి , నయం కావడానికి వీలు కల్పిస్తుందని ఈ ప్రక్రియను విజయవంతంగా నిర్వహించిన కార్డియోథొరాసిక్ సర్జన్ డాక్టర్ థామస్ మాథ్యూ వివరించారు. శిశువు ఐదు రోజులు ECMO సపోర్ట్పైనే ఉన్నట్టు వెల్లడించారు. దీనికి తోడు COVID-19 పాజిటివ్, కాళ్ళ సిరల్లో రక్తం గడ్డకట్టడంలాంటి పరిస్థితిని కూడా అంకురా ఆసుపత్రిలోని వైద్య బృందం చాకచక్యంగా వ్యవహరించిన వైద్య బృందం IVIG, స్టెరాయిడ్స్, యాంటీబయాటిక్స్, యాంటీఅర్రిథమిక్ మందులు , యాంటీకోగ్యులెంట్లు, పలు సార్లు రక్తమార్పిడి లాంటి చికిత్సఅను అందించింది. ఫలితంగా మోక్షిత్ గుండె పనితీరు క్రమంగా మెరుగుపడింది . ECMO ,మెకానికల్ వెంటిలేషన్ నుండి విజయవంగా బయటపడ్డాడు. జూన్ 19న అతను డిశ్చార్జ్ అయ్యాడని అంకురం యాజమాన్యం వెల్లడించింది. -

దేశంలో 8 శాతం ఇన్ఫెక్షన్లకే సరైన చికిత్స
సాక్షి, అమరావతి: దేశంలో యాంటిబయోటిక్స్ అతి వినియోగం కొంప ముంచుతోంది. ఏ చిన్న అనారోగ్య సమస్యకైనా ప్రస్తుతం యాంటిబయోటిక్స్ వాడకం పెరిగిపోయింది. దీంతో శరీరంలోని వ్యాధి కారకాలు రోగనిరోధక శక్తి పెంచుకొని తీవ్ర సమస్యగా మారుతున్నాయి. చివరకు వివిధ ఇన్ఫెక్షన్లు.. వైద్య చికిత్సలకు లొంగని పరిస్థితి తలెత్తింది. ఈ సమస్య భారత్ వంటి మధ్య ఆదాయ దేశాలను వేధిస్తోందని గ్లోబల్ యాంటిబయోటిక్ రీసెర్చ్,æ డెవలప్మెంట్ పార్టనర్షిప్(జీఏఆర్డీపీ) చేపట్టిన అధ్యయనం వెల్లడించింది. భారత్లో 90 శాతానికి పైగా బ్యాక్టీరియల్ ఇన్ఫెక్షన్లకు తగిన చికిత్సలు అందడం లేదని తెలిపింది. 2019లో భారత్, బ్రెజిల్, దక్షిణాఫ్రికా సహా ఎనిమిది మధ్య ఆదాయ దేశాల్లోని 15 లక్షల కార్బపెనెం–రెసిస్టెంట్ గ్రామ్–నెగిటివ్(సీఆర్జీఎన్) ఇన్ఫెక్షన్ కేసుల్లో.. చికిత్సలకు యాంటిబయోటిక్స్ వినియోగంపై అధ్యయనం చేసింది. ఈ క్రమంలో భారత్లో కేవలం 8 శాతం కేసుల్లోనే సరైన యాంటిబయోటిక్స్ కోర్సులతో కూడిన చికిత్సలు అందాయని గుర్తించింది. న్యూమోనియా, యూరిన్ ఇతర ఇన్ఫెక్షన్లు సీఆర్జీఎన్ విభాగంలోకి వస్తాయి. అడ్డుకట్ట వేయాలి.. ప్రాణాంతక ఇన్ఫెక్షన్ల బారినపడి సరైన యాంటిబయోటిక్స్ మందులు అందక రోగులు ప్రాణాలు కోల్పోతున్నారని జీఏఆర్డీపీ డైరెక్టర్ డాక్టర్ జెన్నిఫర్ కోన్ ఆందోళన వ్యక్తం చేశారు. రోగులు అధునాతన మౌలిక సదుపాయాలున్న ఆస్పత్రుల్లో చేరకపోవడం, కచ్చితమైన రోగనిర్ధారణ లేకపోవడం వంటివి కారణాలుగా గుర్తించామన్నారు. అలాగే భారత్లో కొత్త యాంటి బయోటిక్స్ అందుబాటులోకి రాకపోవడం కూడా సవాల్గా మారిందన్నారు. అందుబాటులో ఉన్న మందుల అతి వినియోగాన్ని కట్టడి చేసేలా ప్రభుత్వాలు పటిష్ట చర్యలు తీసుకోవాలని సూచించారు. మందులకు లొంగని ఇన్ఫెక్షన్లు.. యాంటిబయోటిక్స్ అతిగా వినియోగించడం వల్ల శరీరంలోని వ్యాధి కారకాలు రోగనిరోధక శక్తిని పెంచుకోవడంతో యాంటి మైక్రోబియల్ రెసిస్టెన్స్ తీవ్ర సమస్యగా మారుతోంది. ఫలితంగా యూరినరీ ట్రాక్ట్ ఇన్ఫెక్షన్, బ్లడ్ ఇన్ఫెక్షన్, న్యూమోనియా, టైఫాయిడ్ వంటి వ్యాధులకు సాధారణ యాంటిబయోటిక్ మందులతో చికిత్సలు కష్టతరంగా మారాయని గతేడాది ఇండియన్ కౌన్సిల్ ఆఫ్ మెడికల్ రీసెర్చ్(ఐసీఎంఆర్) స్పష్టం చేసింది.సెఫోటాక్సిమ్, సెప్టాజిడిమ్, సిప్రోప్లోక్సాసిన్, లెవోప్లాక్ససిన్ వంటి కీలక యాంటిబయోటిక్స్.. బ్యాక్టీరియాతో కలిగే ఇన్ఫెక్షన్లను నయం చేయడంలో 20 శాతం తక్కువ ప్రభావాన్ని చూపినట్టు నిర్ధారించింది. యాంటిబయోటిక్స్ విక్రయాలు, వినియోగంపై కఠిన నిబంధనలు అమలు చేయాలని సూచించింది. -

ప్లాన్ చేస్తున్నాం కానీ...
నాకు ముప్పై ఐదు సంవత్సరాలు. నా రెండు రొమ్ముల్లో గడ్డల్లాగా ఉన్నాయి. కాని, ఇప్పుడు ప్రెగ్నెన్సీ ప్లా¯Œ చేస్తున్నాం. ఎలాంటి జాగ్రత్తలు తీసుకోవాలి?– అనిత, విజయవాడ.మీరు ప్రెగ్నెన్సీ ప్లాన్ చేస్తుండగా రొమ్ముల్లో గడ్డలు కనిపిస్తే, అది చిన్న సమస్య అయి ఉండొచ్చు, కాని నిర్లక్ష్యం చేయరానిది. చాలా సందర్భాల్లో ఇది ఫైబ్రో ఎడినోమా అనే సాదారణ సమస్యగా ఉంటుంది. ఇది నొప్పి లేకుండా కనిపిస్తుంది. మీ వయస్సు, కుటుంబంలో బ్రెస్ట్ కేన్సర్ చరిత్ర, బాడీ మాస్ ఇండెక్స్ 35 కంటే ఎక్కువగా ఉన్నట్లయితే, థైరాయిడ్, బీపీ వంటి సమస్యలుంటే, తప్పకుండా బ్రెస్ట్ అల్ట్రాసౌండ్ చెక్ చేయించాలి. గడ్డల పరిమాణం, ప్రదేశం, స్వభావం ఆధారంగా దానికి బైరాడ్స్ గ్రేడింగ్ చేస్తారు. చాలా సందర్భాల్లో ఇది తక్కువ గ్రేడింగ్ అయ్యే అవకాశం ఉంది. అలాంటి సమయంలో ఇది ప్రమాదకరం కాదు. అలాగే ఇది భవిష్యత్తులో బ్రెస్ట్ ఫీడింగ్కు కూడా అంత అడ్డు రాదు. కానీ బ్రెస్ట్లో ఆకస్మికంగా వాపు, రంగు మారటం, నొప్పి రావడం లాంటివి కనిపిస్తే వెంటనే వైద్యుని కలవాలి. సంవత్సరానికి ఒకసారి చెక్ చేయించుకోవడం మంచిది. అలాగే స్వయంగా పరిశీలించి చూసుకోవడం వలన ఏదైనా మార్పు ఉంటే వెంటనే గుర్తించవచ్చు. అవసరమైతే డాక్టర్ ఎఫ్ఎ¯Œ ఏసీ లేదా బయాప్సీ చెయ్యమని సూచిస్తారు. ఎక్కువ మార్పులు కనిపిస్తే శస్త్రచికిత్స కూడా చేస్తారు. ఇది ప్రెగ్నెన్సీకి ఏ ప్రమాదం చేయదు. అయితే ప్రతి మార్పును గమనిస్తూ రెగ్యులర్ ఫాలోఅప్ చేస్తూ, డాక్టర్ సూచించిన పరీక్షలు, స్కానింగ్లను తప్పకుండా చేయించుకోవాలి.నేను ఇప్పుడు మూడు నెలల గర్భవతిని. మా ఫ్యామిలీలో చాలామందికి థైరాయిడ్ ఉంది. అందుకే, ప్రెగ్నెన్సీలో నాకు కూడా వస్తుందేమో అనిపిస్తోంది. ఇందుకు ఏవైనా పరీక్షలు చేయించుకోవాలా?– సుమలత, నూజివీడు.మీ కుటుంబంలో థైరాయిడ్ సమస్యలు ఉన్నట్లయితే, ప్రెగ్నెన్సీ సమయంలో మీరు తప్పనిసరిగా థైరాయిడ్ పరీక్షలు చేయించుకోవాలి. ఎందుకంటే గర్భధారణ సమయంలో థైరాయిడ్ సమస్యలు ఉంటే అవి శిశువు ఆరోగ్యంపై ప్రభావం చూపవచ్చు. ముఖ్యంగా మెదడు అభివృద్ధి, నరాల వ్యవస్థపై దీని ప్రభావం ఉంటుంది. ప్రెగ్నెన్సీ మొదటి మూడు నెలల్లో టీఎస్హెచ్ అనే థైరాయిడ్ పరీక్ష చేయించాలి. ఈ సమయంలో టీఎస్హెచ్ స్థాయి 2.5 కంటే తక్కువగా ఉండాలి. అలాగే కుటుంబంలో ఇప్పటికే థైరాయిడ్ ఉన్నవారు ఉంటే, థైరాయిడ్ యాంటీబాడీ పరీక్ష కూడా చేయించాలి. ఈ పరీక్షలో యాంటీబాడీలు పాజిటివ్గా ఉంటే, గర్భస్రావం అయ్యే అవకాశాలు ఎక్కువ. అందుకే, అలాంటి సందర్భాల్లో వైద్యుని సూచనల మేరకు తక్కువ మోతాదులో థైరాక్సి¯Œ అనే మందును వాడాలి. ప్రెగ్నెన్సీ మొత్తం వ్యవధిలో టీఎస్హెచ్ స్థాయిని ప్రతి నెలా పరీక్ష చేయాలి. మూడో నెల దాటిన తర్వాత టీఎస్హెచ్ స్థాయి 3 వరకు ఉండవచ్చు. అంతకంటే ఎక్కువైతే, వైద్యులు మందుల మోతాదును సరిచేస్తారు. గర్భవతిగా ఉన్నప్పుడు టీఎస్హెచ్ స్థాయి మారుతూ ఉండే అవకాశం ఉంటుంది. అందువలన ప్రతిసారీ పరీక్షల ద్వారా స్థాయిని గమనించి, మందుల మోతాదును మార్చుకుంటూ ఉండాలి. చాలామంది గర్భవతులకు డెలివరీ తర్వాత కూడా థైరాయిడ్ యాంటీబాడీలు కొనసాగుతాయి. అందుకే డెలివరీ అనంతరం కూడా మందులను కొనసాగించే అవసరం ఉంటుంది. థైరాయిడ్ సమస్య ఉన్నా కూడా శిశువు ఆరోగ్యంగా పుట్టే అవకాశం ఉంది. ఇందుకోసం ముఖ్యంగా శిశువు మెదడు, చురుకుదనం, శరీరాభివృద్ధి బాగా జరగాలంటే మొదటి మూడు నెలల్లో టీఎస్హెచ్ స్థాయిని 2.5 కంటే తక్కువగా ఉండేలా చూసుకోవాలి. అందుకే, ఎప్పటికప్పుడు డాక్టర్ను సంప్రదిస్తూ, వారు చెప్పే సూచనలు, సలహాలు పాటించడం చాలా అవసరం. ∙ -

ఎర్రగడ్డ ఆస్పత్రికి సోనీ
హైదరాబాద్: రైలు పట్టాలపై కారు నడిపిన కేసులో నిందితురాలైన వోమికా సోనీని ఎర్రగడ్డ మెంటల్ ఆస్పత్రికి పోలీసులు తరలించారు. ఆమె మానసిక స్థితి బాగోలేనందున తొలుత చికిత్స తీసుకోవాలని, అనంతరం తమ ఎదుట విచారణకు హాజరు పర్చాలని ఆమె కుటుంబ సభ్యులకు పోలీసులు సూచించారు. 2025 జూన్ 26న(గురువారం) శంకర్పల్లి (రంగారెడ్డి జిల్లా) నాగులపల్లి వద్ద ఓ మహిళ రైలు పట్టాలపై కారు నడిపి హల్ చల్ చేసిన సంగతి తెలిసిందే. ఉదయం 7 గంటల ప్రాంతంలో సుమారు 8 కిలోమీటర్లపాటు ఆమె అలా పట్టాలపై కారు పోనిచ్చింది. అది గమనించిన స్థానికులు, రైల్వే పోలీసులు ఆమెను అడ్డుకునేందుకు యత్నించారు. ఆ సమయంలో రాడ్తో ఆమె అందరిపై దాడికి యత్నించింది. చివరకు ఓ చెట్టును ఢీ కొట్టి కారు ఆగిపోగా.. ఎలాగోలా ఆమెను అదుపులోకి తీసుకున్నారు. ఈ ఘటన ఫలితంగా 45 నిమిషాల పాటు రైలు సేవలు నిలిచిపోయాయి. బెంగళూరు-హైదరాబాద్ మధ్య నడిచే 15 రైలు దారి మళ్లించారు. ఘటనకుగానూ ఆమెపై పోలీసులు, రైల్వే పోలీసులు విడివిడిగా కేసు నమోదు చేశారు. తొలుత మద్యం మత్తులో ఆ మహిళ అలా చేసి ఉండొచ్చని పోలీసుల భావించారు. అయితే.. ఆమె పేరు వోమికా సోని(34) అని, లక్నో(యూపీ)కి చెందిన మహిళ అని తర్వాత నిర్ధారించుకున్నారు. ఐటీ జాబ్ పొగొట్టుకున్న ఆమె డిప్రెషన్లోకి వెళ్లిందని.. ఆపై తన కియా కారుతో ఇలా పట్టాలపై బీభత్సం సృష్టించిందని పోలీసులు తేల్చారు. చివరకు కుటుంబ సభ్యుల సమక్షంలో ఆమెను ఎర్రగడ్డ ఆస్పత్రికి తరలించారు. కోలుకున్నాక.. ఆమెపై చర్యల అంశాన్ని పోలీసులు పరిశీలించనున్నట్లు తెలుస్తోంది.Video: Woman Drives Car On Railway Track, Disrupts Train Services pic.twitter.com/5MSyXJXzbG— NDTV (@ndtv) June 26, 2025 -

మూలికా వైద్యం, కోలుకుంటున్న జగన్నాథుడు
భువనేశ్వర్: జ్యేష్ట పూర్ఠణిమ నుంచి అస్వస్థతకు గురైన శ్రీ జగన్నాథుడు తెర చాటున గోప్యంగా వైద్య సేవలు పొందుతున్నాడు. స్వామి ఆరోగ్యం క్రమంగా కుదుటపడుతోంది. మరో వైపు యాత్ర దగ్గర పడుతుంది. స్వామి ఆగమనం కోసం భక్త జనం నిరీక్షిస్తోంది. రాజ వైద్యుల ప్రత్యక్ష పర్యవేక్షణలో రాత్రింబవళ్లు ఉపచారాలు చేస్తున్నారు. శుక్రవారం పవిత్ర అనవసర దశమి సందర్భంగా శ్రీ మందిరంలో చక్కా విజే సేవ నిర్వహించారు. ఈ సందర్భంగా మూల విరాటుల్ని రాతి పీఠంపైకి తరలించారు. ఇది స్వామి ఆరోగ్యం కోలుకుంటున్నట్లు సంకేతం. భోగ మండప సేవ పూర్తి అయిన తరువాత జయ, విజయ ద్వారం మూసివేసి బెహరణ్ ద్వారం తెరిచారు. ధుకుడి ద్వారం సమీపంలో ఉన్న మూడు స్తంభాకార పీఠాలను గోప్య సేవల ప్రాంగణానికి తరలించి వాటిపై మూల విరాట్లను పూజించడం చక్కా విజే సేవగా పేర్కొంటారు. దశ మూల మోదకాల వైద్యం ఆయుర్వేద పద్ధతులు, గ్రంథాల ప్రకారం జగతి నాథునికి వైద్యం కొనసాగుతుంది. ఆరోగ్య స్థితిగతులకు అనుగుణంగా వైద్య శైలిని సమయోచితంగా సవరించుకుని ఔషదీయ పదార్థాల్ని నివేదిస్తున్నారు. ఈ క్రమంలో శుక్రవారం స్వామి కోసం దశ మూలికల మోదకం తయారు చేశారు. శ్రీ మందిరం రాజ వైద్య సేవకులు తరతరాలుగా మహా ప్రభువుని సేవిస్తున్నారు. ఈ మహా ఔషధిని సిద్ధం చేయడంలో పది రకాల ఔషధీయ మూలికల్ని వినియోగించడం విశేషం. ఈ మిశ్రమంతో తయారు చేసిన ఔషధాన్ని వేర్వేరుగా 3 మట్టి పాత్రల్లో పేర్చి వాటిపై కర్పూరం చల్లి మూతబెట్టి శ్రీ మందిరంలో గోప్య సేవలు అందజేస్తున్న వర్గాలకు అందజేశారు. (Jagannath Yatra 2025 : మూడు రథాలు, ఒక్కోదానికి ఒక్కో ప్రత్యేకత)ఆషాఢ కృష్ణ పక్ష దశమి రోజున మూడు రాతి పీఠాలపైకి చేర్చిన మర్నాడు సంప్రదాయం ప్రకారం దేవ దేవుళ్ల కోసం రాజ వైద్యుల కుటుంబీకులు తయారు చేసిన దశ మూలికల ఔషధాన్ని వైద్యంలో భాగంగా నివేదిస్తారు. ఆషాఢ కృష్ణ పక్ష ఏకాదశి నాడు మూల విరాటులకు పతి మహాపాత్రొ వర్గం సేవకులు వీటిని సమర్పిస్తారు. పవిత్ర ఏకాదశి తిథి నాడు రాత్రి పూట ఆలయ వైద్యుడి సలహా మేరకు పతి మహాపాత్రో సేవకులు వీటిని సమర్పిస్తారు.కోలుకుంటున్న జగన్నాథుడు -

బాలనెరుపా..? డోంట్ వర్రీ.. బట్ బీ కేర్ఫుల్...!
పూర్వం రోజుల్లో జుట్టు కాస్త తెల్లబడితే, వయసు పైబడుతోందనడానికి సంకేతంగా భావించి దానిని హుందాగా తీసుకునేవారు. మరీ చిన్నవయసులోనే తెల్ల వెంట్రుకలు వస్తే బాలనెరుపు కాబోలు అని సరిపెట్టుకునేవాళ్లు. ప్రస్తుత కాలంలో నెరుపు చిన్న వయసులోనే మొదలవుతోంది. అలాగని ఇప్పుడిదంతా మామూలే అని సరిపెట్టుకోవలసిన అవసరం లేదు. ఈ సమస్యకు మూల కారణాన్ని కనిపెట్టి, దాన్ని సరిదిద్దుకుంటే, బాలనెరుపును దూరం చేసుకుని నిగనిగలాడే కురులను సొంతం చేసుకోవచ్చునంటున్నారు పరిశోధకులు. 25 ఏళ్ల లోపు వయసులో కొందరికి తల మొత్తంగా అక్కడక్కడా వెంట్రుకలు నెరిస్తే, ఇంకొందరికి చెంపల దగ్గర, తలలో ఏదో ఒకచోట వెంట్రుకలు నెరుస్తాయి. అయితే అది ఎలాంటి నెరుపైనా పాతికేళ్ల లోపు కనిపిస్తే కచ్చితంగా బాల నెరుపే! ఈ నెరుపు ఎవరికైనా రావొచ్చు.కాలానుగుణ మార్పుల ప్రభావంవాతావరణం, ఆహార కాలుష్యం, ఒత్తిడి... బాల నెరుపు తీవ్రత కాలక్రమేణా పెరగడానికి ప్రధాన కారణాలు! పూర్వంతో పోల్చుకుంటే ఆహారంలో కృత్రిమత్వం పెరిగింది. వాతావరణంలో కాలుష్యమూ పెరిగింది. మానసిక ఒత్తిడికీ కొదవ లేదు. ఇవన్నీ కాలక్రమేణా బాల నెరుపు తీవ్రమవడానికి దారితీశాయి. ఇవీ కారణాలు: జన్యుపరంగా ఈ లక్షణం సంక్రమించి ఉంటే, తల్లితండ్రులకు ఏ వయసులో తెల్ల వెంట్రుకలు కనిపించాయో, అదే వయసుకు పిల్లల్లో కూడా మొదలవుతాయి.పోషకాల లోపం ప్రధాన కారణం: ప్రొటీన్స్ లోపం ఉన్నా, ఐరన్ తగ్గి అనీమియాకు లోనైనా, కాపర్ లోపం ఉన్నా వెంట్రుకలు తెల్లగా మారతాయి. ఈ లోపాల తీవ్రత ఏ వయసులో పెరిగితే ఆ వయసులో తెల్ల వెంట్రుకలు కనిపించడం మొదలవుతుంది. పిల్లల్లో ఈ సమస్య సర్వసాధారణం. ఇంటి భోజనానికి బదులుగా బయటి చిరుతిళ్లు తినే పిల్లల్లో పోషకాహార లోపం చివరకు తెల్ల వెంట్రుకల రూపంలో బయల్పడుతుంది.చదువు ఒత్తిడీ కారణమే: ఇటీవలి కాలంలో పిల్లల్లో ప్రి మెచ్యూర్ గ్రేయింగ్ పెరగడానికి ప్రధాన కారణం చదువు ఒత్తిడి. మార్కుల కోసం, అదే పనిగా చదవమని ఒత్తిడి చేసినా, మెలనిన్ పరిమాణం తగ్గి వెంట్రుకలు తెల్లబడతాయి.ఇదీ చదవండి: జిమ్కి వెళ్లకుండానే 30 కిలోల తగ్గింది..ఫేస్ గ్లో కోసం..!కారణం తెలిస్తే చికిత్స సులువు: బాల నెరుపుకు అసలు కారణాన్ని కనిపెట్టగలిగితే సమస్య పరిష్కారం సులభమవుతుంది. ఇందుకోసం ఏ పోషకలోపం ఉందో పరీక్షల ద్వారా తెలుసుకోవాలి. థైరాయిడ్, అప్లాస్టిక్ ఎనీమియాలను గుర్తించే పరీక్షలూ చేయక తప్పదు. అలాగే ఈ నెరుపు వంశ పారంపర్యంగా సంక్రమించిందేమో గమనించాలి. జన్యు సమస్యలనూ అంచనా వేయాలి. పరీక్షల్లో ఇవేవీ కారణాలు కావని తేలితే ఒత్తిడిని ప్రధాన కారణంగా భావించాలి. పిల్లలకు బాల్యం నుంచే ఒత్తిడి లేని జీవితం గడిపేలా చూడాలి. పౌష్టికాహారం ఇవ్వాలి. అప్పుడే బాలనెరుపును జయించవచ్చు. డోంట్ వర్రీ! నో డైటింగ్, ఓన్లీ జాదూ డైట్ : నెలలో 7 కిలోలు తగ్గడం పక్కా! -

World Kidney Cancer Day 2025 : ఆ సమస్య తొలి సంకేతం కావచ్చు!
World Kidney Cancer Day 2025 జూన్ 19న ప్రపంచ కిడ్నీ క్యాన్సర్ దినోత్సవంగా జరుపు కుంటారు. ప్రపంచవ్యాప్తంగా అత్యంత నిర్లక్ష్యం చేయబడిన, పెరుగుతున్న సాధారణ కేన్సర్లలో ఒకటి కిడ్నీ కేన్సర్. ప్రారంభ దశలో తరచుగా లక్షణాలు లేకుండా, ఇది చాపకింద నీరులా పాకిపోతుంది. దీనికి సకాలంలో అవగాహన, ముందస్తు గుర్తింపు తప్పనిసరి. ప్రమాద కారకాలు, హెచ్చరిక సంకేతాలు , నివారణ సంరక్షణ యొక్క ప్రాముఖ్యత గురించి ప్రజలకు అవగాహన కల్పించడమే దీని లక్ష్యం.ముఖ్యంగా మహిళల్లో యూనినరీ ట్రాక్ట్ ఇన్ఫెక్షన్(UTI) చాలా సాధారణమైనదీ, అంతే బాధాకరమైంది కూడా. ఈ ఇన్ఫెక్షన్ మళ్లీ మళ్లీ రిపీట్ అవుతుంటే మూత్రపిండాలలో దీర్ఘకాలిక వాపుకు దారితీయవచ్చు, ఇది కాలక్రమేణా నిర్మాణాత్మక మార్పులకు తద్వారా మూత్రపిండాల కేన్సర్కు దారి తీయవచ్చు. ప్రతి సందర్భంలోనూదీని సంబంధం ప్రత్యక్షంగా ఉండక పోవచ్చు, కానీ సంకేతాలను తేలికగా తీసుకోకూడదు అంటున్నారు వైద్యులు.మూత్ర నాళాల ఇన్ఫెక్షన్ (UTI) అనేది మూత్రనాళం ద్వారా ప్రవేశించే బాక్టీరియల్ ఇన్ఫెక్షన్, ఇది తరచుగా మంట మరియు అత్యవసర పరిస్థితిని కలిగిస్తుంది. చాలామంది మహిళలు ఏదో ఒక సమయంలో దీన్ని ఎదుర్కొంటారు.. అయితే సంవత్సరానికి రెండు లేదా అంతకంటే ఎక్కువ UTIలు మీకు వస్తుంటే జాగ్రత్తపడాలి. తగిన చికిత్స తీసుకోవాలి.డైరెక్ట్గా సంబంధం లేకపోయినా, మూత్ర నాళాల ఇన్ఫెక్షన్, జననేంద్రియ క్యాన్సర్ల మధ్య సంబంధం వైద్యపరంగాచాలా కీలకమైంది. జననేంద్రియ కేన్సర్లు మూత్రపిండాలు, మూత్రాశయం, మూత్రాశయం , పునరుత్పత్తి అవయవాలను ప్రభావితం చేస్తాయి. దీర్ఘకాలిక లేదా చికిత్స చేయని ఇన్ఫెక్షన్లు, ముఖ్యంగా మూత్రాశయంలో, పొలుసుల కణ కేన్సర్తో ముడిపడి ఉన్నాయి . ఇవి చాలా రేర్.. అయినా దూకుడుగా ఉండే మూత్రాశయ కేన్సర్ రకం. మహిళల్లో, గర్భాశయ క్యాన్సర్తో దగ్గరి సంబంధం ఉన్న హ్యూమన్ పాపిల్లోమావైరస్ (HPV) ఇన్ఫెక్షన్, కొన్నిసార్లు UTIలను ప్రతిబింబించే లక్షణాలతో ఉంటుంది, ఖచ్చితమైన రోగ నిర్ధారణ అవసరం.మహిళల్లో కిడ్నీ కేన్సర్ లక్షణాలుమూత్రంలో రక్తం, పక్క లేదా వీపులో నిరంతర నొప్పి, పొత్తికడుపులో గడ్డ , అకారణంగా, అనూహ్యంగా బరువు తగ్గడం, అలసట, జ్వరం, ఆకలి లేకపోవడం, రక్తహీనత , కాళ్ళు లేదా చీలమండలలో వాపు వంటివి ఉంటాయి. అదనంగా, మహిళలు కడుపు నొప్పి, కటి ప్రాంతంలో అసౌకర్యం లేదా మూత్రంలో మార్పులు కనిపిస్తాయి.పైన పేర్కొన్న లక్షణాలలో ఏవైనా, ముఖ్యంగా మూత్రంలో రక్తం (హెమటూరియా): ఇది అత్యంత సాధారణ, గుర్తించదగిన లక్షణాలలో ఒకటి. మూత్రం గులాబీ, ఎరుపు లేదా గోధుమ రంగులో కనిపించినా, వెన్నులో తీవ్రమైన నొప్పి (మూత్రపిండాలు ఉన్న దిగువ వీపు లేదా వైపు) నిరంతర నొప్పి వేధించినా అప్రమత్తం కావాలి.అలాగే ఆహారంలో మార్పులు, వ్యాయామం ఇలాంటివేమీ లేకుండానే గణనీయమైన బరువు తగ్గడం ఒక హెచ్చరిక. ఊరికే అలసిపోవడం, అకస్మాత్తుగా తినడం పట్ల ఆసక్తి లేకపోవడం లేదా త్వరగా కడుపు నిండినట్లు ఆకలితగ్గిపోవడం, జ్వరం లాంటి లక్షణాలుంటే తక్షణమే వైద్యుడిని సంప్రదించడం అవసరరం. మూత్రపిండ కేన్సర్ చికిత్సకు ముందస్తుగా గుర్తించడం చాలా ముఖ్యం. -

చిన్నారికి ఎంత కష్టం.. వైద్యానికి రూ. 16 కోట్లు అవసరం!
కడియం(తూర్పుగోదావరి జిల్లా): మొదటి కాన్పులో అమ్మాయి పుట్టిందని ఎంతో సంతోషించిందా కుటుంబం. ఎంత ముద్దుగా సాకాలనే ప్రణాళికలు వేసుకున్నారు. ఆమె బోస్ నవ్వులకు మురిసిపోయి మోహన అనే పేరు పెట్టుకున్నారు. విధి వెక్కిరించి రెండు నెలలకే ఆమెలోని అనారోగ్యాన్ని బయటపెట్టింది. మండ లంలోని మాధవరాయుడుపాలెం పంచాయతీ చైతన్యనగర్ కు చెందిన డాక్కా ఈశ్వర్, శ్రావణి గారాలపట్టి మోహనకు తట్టుకోలేని కష్టం వచ్చింది.స్పైనల్ మస్క్యులర్ ఆట్రోఫీ (ఎస్యంఏ) టైప్ 1 సమస్య వచ్చిందని వైద్యులు తేల్చి ప్రాణాలకు సైతం ముప్పు వాటిల్లే ప్రమాదం ఉం దని పేర్కొన్నారు. ఆమెను రక్షించాలంటే రూ.16 కోట్ల విలువైన ఇంజెక్షన్ను రెండేళ్ల వయసు లోపే ఇవ్వాలని చెప్పారు. ఆ ఇంజెక్షన్ అందే వరకు రూ.ఆరు లక్షల విలువైన సిరప్ను పాపకు అందించాల్సి ఉంటుందని వైద్యులు తెలిపారు.పేప రు మిల్లు ఉద్యోగిగా, వచ్చేదానితో కుటుంబంతో ఆనందంగా ఉందామనకున్న వారి ఆశలకు చిన్నారి మోహన అనారోగ్యం గండి కొట్టింది. పాపకుపాపతో తల్లిదండ్రులు ఈశ్వర్, శ్రావణిఎప్పుడెలా ఉంటుందో అర్థంకాని రీతిలో అప స్మారక స్థితికి వెళ్లిపోతోంది. ప్రభుత్వం, దాతలు స్పందించి పాప వైద్యానికి సాయం చేయాలని ఈశ్వర్, శ్రావణి దంపతులు కోరుతున్నారు. కన్పించిన ప్రజాప్రతినిధులు, నాయకులు, అధికారుల చుట్టూ తిరుగుతున్నారు. సహాయం చేయదలచిన వారు 94411 01670కు ఫోన్ చేయాలని తండ్రి ఈశ్వర్ తెలిపాడు. -

ఈ చికిత్సతో..పుట్టుమచ్చలకు చెక్..!
పుట్టుమచ్చ అంటే జీవితాంతం ఉండే మచ్చ అన్నట్లుగా ఫీలవుతుంటాం. కానీ పుట్టుమచ్చ నచ్చకుంటే ‘సర్జికల్ ఎక్సిషన్ ట్రీట్మెంట్’తో తొలగించవచ్చు. నిజానికి ఈ ట్రీట్మెంట్ సాధారణంగా వైద్య ప్రక్రియలో చర్మ క్యాన్సర్లకు వినియోగించే చికిత్స. అయితే దీన్ని సౌందర్య కారణాల కోసం కూడా వినియోగిస్తున్నారు. ఈ ప్రక్రియలో, మొదట తొలగించాల్సిన పుట్టుమచ్చ దగ్గర మత్తు ఇంజెక్షన్ చేస్తారు. దాంతో ఆ భాగం తిమ్మిరిగా మారి, నొప్పి తెలియకుండా అవుతుంది. తర్వాత, ప్రత్యేకమైన శస్త్రచికిత్స పరికరాన్ని ఉపయోగించి పుట్టుమచ్చను, దాని చుట్టూ ఉన్న కొద్ది చర్మాన్ని తొలగిస్తారు. ఇలా చేయడంతో పుట్టుమచ్చ పూర్తిగా పోతుంది. తిరిగి వచ్చే అవకాశం 99 శాతం తగ్గుతుంది. తొలగించిన చర్మానికి కుట్లు వేస్తారు. చికిత్స జరిగిన ప్రదేశాన్ని బట్టి కొన్ని రోజుల నుంచి వారాల వరకు ఆ కుట్లు ఉంచుతారు. శస్త్రచికిత్స తర్వాత, ఆ ప్రాంతాన్ని శుభ్రంగా ఉంచు కోవడం, వైద్యుడు ఇచ్చిన సూచనలను పాటించడం చాలాముఖ్యం. (చదవండి: ఈ డివైజ్తో అవాంఛిత రోమాలు మాయం..!) -

Schizophrenia చికిత్సతో సరిచేయవచ్చు!
మానవాళి ఎదుర్కొంటున్న ఆరోగ్య సమస్యల్లో మానసిక రుగ్మతలు ఇప్పటికీ అలక్ష్యానికి గురవుతున్నాయి. శారీరక వ్యాధులతో పోలిస్తే, స్కిజోఫ్రెనియా (Schizophrenia) వంటి మానసిక సమస్యల గుర్తింపు, చికిత్సలో సమాజం వెనుకబడి ఉంది. అందుకే ఈ వ్యాధి గురించి ప్రజల్లో చైతన్యం పెంచడం, బాధితుల పట్ల సానుభూతి చూపడం, అపోహలు తొలగించడం వంటి ప్రధాన ఉద్దేశాలతో ప్రపంచవ్యాప్తంగా ప్రతి సంవత్సరం మే 24న ‘స్కిజోఫ్రెనియా అవగాహన దినో త్సవం’ జరుపుకొంటున్నాం. ప్రపంచ ఆరోగ్య సంస్థ నివేదికల ప్రకారం, ప్రపంచంలో 0.3–0.7% మంది ఈ వ్యాధితో బాధపడుతున్నారు. సుమారు 1 కోటి మంది స్కిజోఫ్రెనియాతో జీవిస్తున్నట్టు అంచనా. ఈ వ్యాధిగ్రస్థులు తరచుగా భ్రమలకు లోనవు తారు. ఉదాహరణకు తనను ఎవరో హత్య చేయాలనుకుంటు న్నారని భావిస్తూ భయపడుతుంటారు. అలాగే వారికి ఏవేవో శబ్దాలు వినిపిస్తున్నట్లు, ఏవో దృశ్యాలు కనిపిస్తు న్నట్లు ఉంటుంది. సంభాషణలో అస్పష్టత ఉంటుంది.బంధువుల నుండి దూరంగా ఉండడానికి ప్రయత్నించడం, హఠాత్తుగా కోపగించుకోవడం, చికాకుపడడం, నిరాశకు లోనవ్వడం వీరి ప్రధాన లక్షణాలు. ఈ వ్యాధికి స్పష్టమైన ఒకే కారణం లేకపోయినా... జన్యుపరమైన సున్నితత్వం, మెదడులో రసాయన అసమ తుల్యత, బాల్యంలో జరిగిన మానసిక గాయాలు, మత్తు పదార్థాల వినియోగం వంటి అంశాలు ఉమ్మడిగా ప్రభా వితం చేస్తాయి. మందులు (యాంటీ సైకోటిక్స్) వాడితే భ్రమలు వంటివి తగ్గుతాయి. ఆలోచనలను సమతుల్యం చేయడానికి తగిన మానసిక చికిత్స అందించాలి.కుటుంబం ఓర్పు, ప్రేమతో నిలబడటం బాధితుల ఆత్మ విశ్వాసాన్ని పెంచుతుంది. స్కిజోఫ్రెనియా బాధితులు ప్రమాదకరమనీ, వారికి సాధారణ జీవితం సాధ్యం కాదనీ చెప్పే మాటలు నిజం కాదు. చికిత్స అందిస్తే వారూ మన లాగే జీవిస్తారు. – డా.బి. హర్షిణి (ఎమ్డీ, సైకియాట్రీ), ఫాదర్స్ ముల్లర్స్ మెడికల్ సైన్సెస్, మంగళూరు (నేడు ప్రపంచ స్కిజోఫ్రెనియా అవగాహన దినోత్సవం) -

చిన్నారి చికిత్స కోసం రూ.14 కోట్ల క్రౌడ్ ఫండింగ్
సాక్షి, హైదరాబాద్: స్పైనల్ మస్క్యులర్ అట్రోఫీ (ఎస్ఎంఏ) అనే వ్యాధితో బాధపడుతున్న 10 నెలల చిన్నారి చికిత్స కోసం 8 వేల మంది దాతలు స్పందించారు. ఈ పాప చికిత్సలో ఉపయోగించే ‘జోల్జెన్స్మా’ఇంజెక్షన్ ఖరీదు రూ.14 కోట్లు కాగా...దాతల సాయంతో విజయవంతంగా చికిత్స పూర్తి చేశామని సికింద్రాబాద్ రెయిన్బో చిల్డ్రన్స్ ఆసుపత్రి వైద్యుడు రమేశ్ కోనంకి తెలిపారు. బుధవారం ఆయన మీడియాతో మాట్లాడారు. నగరానికి చెందిన వినీత్ చౌదరి దంపతులకు పది నెలల క్రితం చిన్నారి జన్మించింది. పుట్టిన తరువాత నాలుగు నెలలు గడిచినా కండరాల్లో సరైన కదలికలు లేకపోవడంతో వైద్యులను సంప్రదించారు. పరీక్షలు నిర్వ హించిన అనంతరం చిన్నారికి ఎస్ఎంఏ అనే వ్యాధి సోకిందని నిర్ధారించారు. సకాలంలో చికిత్స అందకపోతే రెండేళ్లకు మించి చిన్నారి బతకడం కష్టమని గుర్తించారు. ఈ చికిత్సకు ఉపయోగించే జోల్జెన్స్మా ఒక డోసు ఇంజెక్షన్ ఖరీదు రూ.14 కోట్లు ఉంటుందని చెప్పారు. దీనికోసం క్రౌడ్ ఫండింగ్ను అనుసరించగా.. సుమారు 8 వేల మంది సాయం చేశారని డాక్టర్ రమేశ్ తెలిపారు. దీంతో సికింద్రాబాద్ రెయిన్బో చిల్డ్రన్స్ ఆస్పత్రిలో చిన్నారికి వారం రోజుల క్రితం విజయవంతంగా చికిత్స చేశామని, ఇప్పుడు పాప పూర్తిగా కోలుకుందని తెలిపారు. చిన్నారి తండ్రి వినీత్ చౌదరి మాట్లాడుతూ చికిత్సకు సాయం చేసిన ఎంతో మంది దాతలు, శ్రేయోభిలాషులకు హృదయపూర్వక కృతజ్ఞతలు తెలిపారు. -

'ఇక్కడి వారికి హృదయం ఉంది'.. అందుకే..! పాక్ తండ్రి కంటతడి
అప్పటిదాక భారత్ పాక్ల మధ్య చక్కటి సానుకూల వాతావరణంతో ఆహ్లాదంగా ఉన్నాయి. ఇరుదేశాల మధ్య ఏవో కొద్దిపాటి ఘర్షణలు ఉన్నా..శాంతియుత జీవన విధానానికే పెద్దపీట వేస్తూ..ఇన్నాళ్లు భారత్ సంయమనం పాటిస్తూ వచ్చింది. ఆ ఒక్క ఘటన.. భారత్ ఆగ్రహం కట్టలు తెంచుకునేందుకు కారణమైంది. ఆ దెబ్బతో సరిహద్దులు, ఒప్పందాలు..అన్ని క్యాన్సిల్ అయ్యాయి. ఆ అమానుష ఘటన యావత్ భారతదేశాన్ని దిగ్భ్రాంతికి గురిచేయడమే గాక పాక్ని కళ్లర్రజేసే పరిస్థితికి తీసుకొచ్చింది. ఆ దేశం పెంచి పోషించిన ఉగ్రవాదమే కష్టాలు తెచ్చిపెట్టింది. పైగా ప్రపంచం ముందు దోషిలా నిలబెట్టింది. కానీ ఈ చర్యలతో అల్లాడుతున్న అమాయక జనం వెతలు చూస్తే..కడుపుతరుక్కుపోతోంది. అందుకే పెద్దలు అంటుంటారు..ఏ పనిచేసినా.. ముందు ఒక్క క్షణం ఆలోచించు..లేదంటే దాని పర్యవసానం ఏ పరిస్థితికి తీసుకొస్తుందో ఊహకందదని." ఇప్పుడు ఆ స్థితినే పాక్ ప్రజలు ఎదుర్కొంటున్నారని చెప్పొచ్చు.ఏ రెండు దేశాల మధ్య ఘర్షణ వచ్చినా..ఇబ్బంది పడేది సామాన్య ప్రజలే అనేది జగమెరిగిన సత్యం. అదే మూడు రోజులక్రితం జరిగిన పహల్గామ్ సంఘటన మరోసారి రుజువు చేసింది. ఆ ఘటనతో భారత్ పాక్ల మధ్య సార్క్ వీసా హక్కులు రద్దు అయ్యాయి. అలాగే వాఘా సరిహద్దులు మూసేయడం జరిగింది. దీంతో పిల్లల చికిత్స కోసం వచ్చిన పాకిస్తాన్ తల్లిదండ్రుల బాధలు చూస్తే కడుపు తరుక్కుపోతోంది. తమ కంటిపాపల కోసం భారత్కు వస్తే.. హఠాత్తుగా ఉన్నపళంగా వెనక్కి వెళ్లిపోమని దేశాల నుంచి ఆదేశాలు వస్తుంటే.. ఏం పాలుపోక దిక్కుతోచని స్థితిలో విలపిస్తున్న ఆ దృశ్యాలు ఎవ్వరినైనా కంటతడిపెట్టిస్తాయి. వారి గాథలు ఎలా ఉన్నాయంటే..ఒక పాకిస్తానీ తండ్రికి ఇద్దరు పిల్లలు పుట్టుకతో వచ్చే గుండె జబ్బుతో బాధపడుతున్నారు. "ఇక్కడైతే ఆధునాతన వైద్య చికిత్స ఉంటుందని డిల్లీకి వచ్చాడు. మరో వారం రోజుల్లో ఆపరేషన్ జరగనుంది. అందుకు అక్కడ ఆస్పత్రి సిబ్బంది, వైద్యులు సహకరిస్తున్నారు. కానీ ఈ అనూహ్య పరిణామం కారణంగా షాక్కి గురయ్యాం. ఇక్కడ ఉండటానికి..చికిత్సకు చాలా ఖర్చు అయ్యిందంటూ వేదనగా ఓ పాక్ తండ్రి చెబుతున్నాడు. మరొక పాకిస్తానీ వ్యక్తి తన కొడుకు గుండె ఆపరేషన్ కోసం హైదరాబాద్ వచ్చామని, రెండు రోజుల్లో సర్జరీ అని కన్నీటిపర్యంతమయ్యాడు. ఒక్కొక్కరిది ఒక్కే విధమైన వేదన. అయితే వారంతా ఇక్కడ వారికి హృదయం ఉంది, ఎలాగైనా ఇరుదేశాలను అభ్యర్థిస్తాం తమ పిలల్లకు సర్జరీ అయ్యేంతవరకు ఉండనివ్వమని అని ధీనంగా చెబుతున్నారు. అయితే వారందర్నీ భారత పోలీస్ యంత్రాంగం, విదేశాంగ కార్యాలయం వెంటనే భారత్ నుంచి బయలుదేరాలని ఆదేశించినట్లు తెలిపారు. కాగా, పాకిస్తాన్లో ఉన్న 100 మందికి పైగా భారతీయ పౌరులు గురువారం భారతదేశానికి తిరిగి రాగా, భారత్లో ఉన్న 28 మంది పాకిస్తానీయులు వాఘా సరిహద్దు మూసేయడంతో తిరిగి భారత్లోకే వచ్చినట్లు అధికారులు చెబుతున్నారు. ఏదీఏమైనా..ఒక్క దుశ్చర్య ఎంతమందిని బాధల్లోకి నెట్టేసిందనేందుకు ఈ ఉదంతమే ఉదహరణ.(చదవండి: సలుపుతున్న రాచపుండు! చివరి దశలోనే ఆస్పత్రులను ఆశ్రయిస్తున్న రోగులు) -
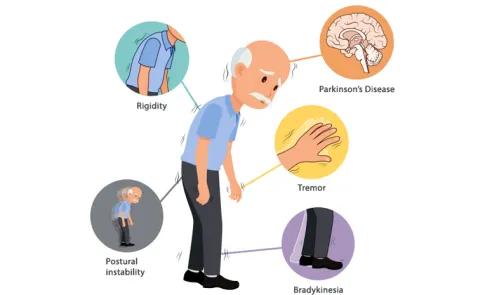
గంటల్లోనే వణుకుడు వ్యాధి మాయం..!
చేతులు, కాళ్లు విపరీతంగా వణికిపోతూ.. మనమీద మనకే నియంత్రణ లేకుండా చేసే దారుణమైన సమస్య ..పార్కిన్సన్స్ డిసీజ్. దాదాపు ఏడాది క్రితం వరకు దీనికి డీప్ బ్రెయిన్ స్టిమ్యులేషన్ అనే ఒక శస్త్రచికిత్స మాత్రమే ఉండేది. కానీ వైద్య పరిజ్ఞానం అభివృద్ధి చెందడంతో ఇప్పుడు ఓ సరికొత్త చికిత్స వచ్చింది. అదే.. ఎంఆర్ గైడెడ్ ఫోకస్డ్ అల్ట్రాసౌండ్ (ఎంఆర్జీఎఫ్యూఎస్). దీని సాయంతో.. కేవలం మూడు నుంచి నాలుగు గంటల్లోనే వణుకుడు సమస్య పూర్తిగా మటుమాయం అయిపోతుందని కిమ్స్ ఆస్పత్రికి చెందిన వైద్య ప్రముఖులు చెబుతున్నారు. పార్కిన్సన్స్ వ్యాధి బాధితులు, వారి కుటుంబసభ్యులకు ఈ సమస్య, దాని లక్షణాలు, ఉన్న చికిత్స అవకాశాల గురించి ఒక అవగాహన కార్యక్రమాన్ని కిమ్స్ హాస్పిటల్స్లోని మూవ్మెంట్ డిజార్డర్స్ బృందం డాక్టర్ మానస్, డాక్టర్ జయశ్రీ, డాక్టర్ గోపాల్ మూవ్మెంట్ డిజార్డర్ బృందం ఆధర్యంలో గురువారం నిర్వహించారు. సుమారు 150 మంది రోగులు, వారి కుటుంబసభ్యులు ఈ కార్యక్రమానికి హాజరై.. తమ అనుమానాలు నివృత్తి చేసుకున్నారు. ఈ కార్యక్రమంలో న్యూరోసర్జరీ విభాగాధిపతి, చీఫ్ న్యూరోసర్జన్ డాక్టర్ మానస్ కుమార్ పాణిగ్రాహి మాట్లాడుతు.. “పార్కిన్సన్స్ డిసీజ్ అనేది మనిషిని పూర్తిగా కుంగదీసే సమస్య. దీనివల్ల వచ్చే శారీరక సమస్యలతో పాటు.. అవి ఉన్నాయన్న బాధ వల్ల వచ్చే మానసిక సమస్యలు కూడా ఎక్కువే. ఇంతకాలం మందులు, డీబీఎస్ లాంటి శస్త్రచికిత్సలు మాత్రమే దీనికి పరిష్కారంగా ఉండేవి. ఇప్పుడు చిన్న కోత కూడా అవసరం లేకుండా కేవలం ఎంఆర్ఐ యంత్రానికి మరో ఫోకస్డ్ అల్ట్రాసౌండ్ యంత్రాన్ని అమర్చి మూడు నాలుగు గంటల పాటు చికిత్స చేస్తాం. ఇది పూర్తయ్యి రోగి బయటకు రాగానే ఒకవైపు ఉన్న సమస్య పూర్తిగా నయం అయిపోతుంది. అప్పటివరకు ఉన్న వణుకు మటుమాయం అవుతుంది. పైగా ఈ ప్రక్రియ చేసేటప్పుడే వణుకు తగ్గిందా లేదా అని చూసుకుంటూ ఉంటాం కాబట్టి... పూర్తిగా తగ్గిన తర్వాతే చికిత్స పూర్తవుతుంది. అంతేకాదు గతంలో డీబీఎస్ లాంటి శస్త్రచికిత్సలకు ఎంత వ్యయం అయ్యేదో.. దాదాపుగా దీనికి కూడా అంతే అవుతుంది. వణుకు ప్రాథమిక దశలో ఉన్నవారి నుంచి బాగా తీవ్రంగా ఉన్నవారి వరకు ఎవరైనా ఈ చికిత్స చేయించుకోవచ్చు. వారికి ఒక చిన్న పరీక్ష చేసి, ఈ చికిత్స వారికి సరిపోతుందో లేదో నిర్ణయిస్తాం. ఆ తర్వాత చికిత్స చేయించుకుని.. హాయిగా ఎవరి సాయం లేకుండా ఒక్కరే నడుచుకుంటూ వెళ్లిపోవచ్చు” అని తెలిపారు.ఈ కార్యక్రమానికి నిర్వాహక కార్యదర్శిగా వ్యవహరించిన కిమ్స్ ఆస్పత్రి కన్సల్టెంట్ న్యూరాలజిస్ట్, మూమెంట్ డిజార్డర్ స్పెషలిస్ట్ డాక్టర్ ఎం జయశ్రీ మాట్లాడుతూ, “ఎంఆర్జీ ఎఫ్యూఎస్ అనేది చాలా అత్యాధునికమైన చికిత్స. ఇప్పటికే కిమ్స్ ఆస్పత్రిలో ఎనిమిది మంది రోగులకు దీని సాయంతో చికిత్స చేసి సత్పఫలితాలు సాధించాం. ఇందులో ఎలాంటి కోత అవసరం లేకుండా ఎంఆర్ఐతోనే అల్ట్రాసౌండ్ తరంగాలను పంపుతారు. పార్కిన్సన్స్ వ్యాధి వల్ల మెదడులో ప్రభావితమైన ప్రాంతాలను ఎంఆర్ఐ ద్వారా గుర్తించి, వెంటనే చికిత్స చేసేటప్పుడు ముందుగా తక్కువ హీట్తో టెంపరెరీ థర్మోఅబ్లేషన్న్ చేసి వణుకు తగ్గిందా లేదా అని చూస్తాం. తర్వాత ఎక్కువ హీట్ తో పర్మినెంట్ థర్మోఅబ్లేషన్ ద్వారా పూర్తి చికిత్స చేయడం జరుగుతుంది. అలా చేస్తుడంగానే వణుకు పూర్తిగా తగ్గిపోతుంది. సాధారణంగా పార్కిన్సన్స్ రోగులకు ఒకవైపే (కుడి లేదా ఎడమ) సమస్య తీవ్రంగా ఉంటుంది. వ్యాధి త్రీవత ఎక్కువ ఉన్న వైపు చికిత్స చేయడం వల్ల వారికి ఎక్కువ ప్రయోజనం కనిపిస్తుంది. ఈ మొత్తం చికిత్సకు సుమారు 3-4 గంటల సమయం పడుతుంది. ఫలితాలు మాత్రం వెంటనే కనిపిస్తాయి."ఓ కేసులో 28 ఏళ్ల యువకుడు, ఇంకా పెళ్లి కూడా కాలేదు. టీచర్ అవుదామనుకుంటే ఆ ఉద్యోగం కూడా రాలేదు. చికిత్స పొందిన తర్వాత ఇప్పుడు హాయిగా టీచర్ ఉద్యోగం చేసుకుంటున్నాడు, చాలామందికి సాయపడుతున్నాడు. అలాంటి నాణ్యమైన జీవితాన్ని అందరికీ ఇవ్వాలని కిమ్స్ తహతహలాడుతుంటుంది. కిమ్స్ ఆస్పత్రిలోని న్యూరాలజీ బృందం అత్యుత్తమ సేవలు అందిస్తోంది. అందుకు వారికి అభినందనలు” అని కిమ్స్ ఆస్పత్రి సీఎండీ డాక్టర్ బొల్లినేని భాస్కరరావు తెలిపారు.చీఫ్ కన్సల్టెంట్ న్యూరాలజిస్ట్ డాక్టర్ ఎస్. మోహన్ దాస్, కన్సల్టెంట్ న్యూరాలజిస్టులు డాక్టర్. సీతా జయలక్ష్మి, డాక్టర్ ఈఏ వరలక్ష్మి, డాక్టర్ ప్రవీణ్ కుమార్ యాడా, సీనియర్ కన్సల్టెంట్ న్యూరాలజిస్ట్ డాక్టర్ సుభాష్ కౌల్, మెడికల్ డైరెక్టర్ డాక్టర్ సంబిత్ సాహు, కన్సల్టెంట్ న్యూరోసర్జన్ డాక్టర్ గోపాలకృష్ణ తదితరులు మాట్లాడారు. “సాధారణంగా పార్కిన్సన్స్ వ్యాధిలో రెండు రకాల సమస్యలు ఉంటాయి. అవి మోటార్, నాన్ మోటార్. మోటార్ సమస్యలు అంటే కదలికలకు సంబంధించినవి. వణుకు, గట్టిగా అయిపోవడం, నెమ్మదించడం లాంటివి ఇందులో ప్రధానంగా ఉంటాయి. చేతులు, కాళ్లు విపరీతంగా వణుకుతుంటాయి. ఏవీ పట్టుకోలేరు, సరిగా నడవలేరు. నడకమీద నియంత్రణ ఉండదు. ఐదు నిమిషాల్లో అయిపోయే పనికి 20 నిమిషాలు పడుతుంది. ముఖంలో కదలికలు తగ్గిపోతాయి. ఇక నాన్ మోటార్ సమస్యల్లో నిద్ర లేకపోవడం, మూత్రవిసర్జనపై నియంత్రణ లేకపోవడం, మలబద్ధకం, మానసిక సమస్యలు, వాసన లేకపోవడం లాంటి వాటితో పాటు.. శరీరం బ్యాలెన్స్ లేకపోవడం వల్ల తరచు పడిపోయి గాయపడతారు. ఈ సమస్యల వల్ల వాళ్లు నలుగురితో కలవలేక ఒంటరిగా మిగిలిపోతారు. పెళ్లిళ్లు, ఇతర ఫంక్షన్లకు వెళ్లలేరు. విపరీతమైన కుంగుబాటు ఉంటుంది. ఇలాంటి సమస్యలన్నీ పార్కిన్సన్స్ వల్ల అదనంగా వస్తాయి.(చదవండి: శిల్పారామంలో..సమ్మర్ ఆర్ట్ క్యాంపు.. ) -

తండ్రి వైద్యం కోసం ఇళ్ల పనికి వెళ్తున్న కుమార్తె..
కుటుంబాన్ని పోషించేందుకు ఆ తండ్రి రెక్కలు ముక్కలు చేసుకుని బండరాళ్లు కొట్టాడు. మండుటెండలో పునాది రాళ్లను కొడుతూ అహర్నిశలు శ్రమించాడు. నాలుగు రాళ్లు సంపాదించి కుమార్తెలకు పెళ్లిళ్లు చేయాలనే తపనతో ఆకలి దప్పికలు మరిచాడు. తాను ఒకటి తలిస్తే దైవం మరొకటి తలచింది. విధి వక్రీకరించి మంచానపడ్డాడు. ఏనాడూ గడప దాటి ఎరుగని కుమార్తె.. నేడు తండ్రి వైద్యం ఖర్చులు, కుటుంబ పోషణ కోసం పలువురి ఇళ్లలో పనులకు వెళుతోంది. మెరుగైన వైద్యం అందిస్తే తన తండ్రి మామూలు మనిషిగా మారుతాడని, అయితే వైద్యానికి అయ్యే ఖర్చు తమ తలకు మించిన భారం కావడంతో ఆపన్నహస్తమందించాలని నిరుపేద కుటుంబం వేడుకుంటోంది.ధర్మవరం అర్బన్: స్థానిక మహాత్మాగాంధీ కాలనీకి చెందిన మల్లిపోగుల శ్రీనివాసులు, లక్ష్మి దంపతులకు ఇద్దరు కుమార్తెలు ఉన్నారు. ఇంటి పునాదులకు అవసరమైన రాళ్లను కొడుతూ కుటుంబాన్ని శ్రీనివాసులు పోషించుకుంటున్నాడు. ఈ క్రమంలో అరకొర సంపాదనలోనే దాచుకుంటూ వచ్చిన డబ్బుతో పెద్ద కుమార్తె శిరీషకు పెళ్లి చేసి, అత్తారింటికి పంపారు. చిన్న కుమార్తె జ్యోతిని పదో తరగతి వరకు చదివించగలిగారు. అపై చదువులకు పంపే ఆర్థిక స్తోమత లేకపోవడంతో ఇంటి పట్టునే ఉంచేశారు. సాధారణ జబ్బు కాదది నెల రోజుల క్రితం మహాశివరాత్రి పండుగను సంతోషంగా జరుపుకునేందుకు శ్రీనివాసులు కుటుంబం సిద్ధమైంది. ఉదయం తలంటి స్నానం చేసిన తర్వాత ఇంట్లో పూజలు చేసుకుని ఆలయానికి వెళ్లేందుకు సిద్ధమవుతుండగా శ్రీనివాసులు తీవ్ర అస్వస్థతకు లోనయ్యాడు. పరిస్థితి గమనించిన భార్య లక్ష్మికి, కుమార్తె జ్యోతి వెంటనే అనంతపురంలోని సర్వజనాస్పత్రికి తీసుకెళ్లారు. వైద్య పరీక్షల అనంతరం శ్రీనివాసులుకు రెండు కిడ్నీలు చెడిపోయాయని వైద్యులు నిర్ధారించారు. పరిస్థితి విషమిస్తుండడంతో వెంటనే కర్నూలులోని ఆస్పత్రికి తీసుకెళ్లారు. అక్కడ డయాలసిస్ చేయడంతో కాస్త ఉపశమనం దక్కింది. ఈ క్రమంలో ఎడమ కాలికి ఇన్ఫెక్షన్ సోకి సెఫ్టిక్ కావడంతో పెద్ద గాయమైంది. దీంతో శ్రీనివాసులు కనీసం కూర్చొనే పరిస్థితి కూడా లేకపోయింది. ఇంటి వద్ద మంచానికే పరిమితం ఎడమ కాలికి కట్టు కట్టిన తర్వాత కర్నూలు ఆస్పత్రి నుంచి వైద్యులు డిశ్చార్జ్ చేసి, ఇంటికి పంపారు. ఈ నేపథ్యంలో మరోసారి డయాలసిస్ అవసరం కావడంతో ఆస్పత్రికి తీసుకెళితే.. శ్రీనివాసులు పరిస్థితిని గమనించిన వైద్యులు డయాలసిస్ చేయడానికి సాధ్యం కాదని వెనక్కు పంపారు. అప్పటి నుంచి ఇంట్లోనే మంచానికే ఆయన పరిమితమయ్యాడు. ఈ మొత్తం ప్రక్రియలో ఇంట్లో చిన్న కుమార్తె పెళ్లికని దాచిన డబ్బు మొత్తం శ్రీనివాసులు చికిత్స కింద ఖర్చయి.. మరికొంత తెలిసిన వారి వద్ద అప్పులు చేయాల్సి వచ్చింది. నిరుపేద కుటుంబం కావడంతో రోజూ పనికి వెళితే తప్ప పూట గడవని పరిస్థితి. ఈ పరిస్థితుల్లో ఇంటి వద్ద భర్తకు సపర్యలు చేయడంలోనే భార్య లక్ష్మికి సమయం సరిపోతోంది. దీంతో ఏనాడు గడప దాటి ఎరుగని చిన్న కుమార్తె జ్యోతి.. తండ్రి ఆరోగ్యం మెరుగుపడాలనే తపనతో తొలిసారిగా ఇల్లు విడిచి బయట కూలి పనులకు సిద్ధమైంది. ఇంటింటికీ తిరిగి వారికి అవసరమైన పనులు చేసి పెట్టి, వారిచ్చిన కొద్ది పాటి డబ్బుతో తండ్రికి అవసరమైన మందులు, కాలికి డ్రస్సింగ్ చేసేందుకు అవసరమైన మందులు, డయపర్స్ కొనుగోలు చేస్తోంది. వీరి దుస్థితిని గమనించిన చుట్టుపక్కల వారు అప్పుడప్పుడు చిన్నపాటి సాయం అందిస్తున్నారు. ఆపన్న హస్తం కోసం ఎదురుచూపుతన తండ్రి మంచాన పడటంతో కుటుంబ పోషణ భుజాల మీదకు వేసుకున్న జ్యోతి ఇంటి పనులతో కుటుంబానికి ఆసరాగా నిలుస్తోంది. అయితే తన సంపాదనతో తండ్రి ఆరోగ్యం ఎన్నటికీ బాగుపడదని గుర్తించిన ఆమె ఆపన్న హస్తం కోసం ఎదురు చూస్తోంది. తన తండ్రికి మెరుగైన వైద్యానికి ఆర్థిక సాయం అందించాలని దాతలను వేడుకుంటోంది. -

ఇది తీవ్రమైన ఉల్లంఘనే.. కేంద్రానికి ‘సుప్రీం’ చీవాట్లు
న్యూఢిల్లీ: రోడ్డు ప్రమాద బాధితులకు నగదు రహిత చికిత్స (Cashless Treatment) అందించే విషయంలో కేంద్ర ప్రభుత్వ అలసత్వాన్ని సుప్రీం కోర్టు మందలించింది. ఈ విషయాన్ని తీవ్ర ఉల్లంఘనగా పరిగణించాల్సి ఉంటుందని హెచ్చరిస్తూ బుధవారం సంబంధిత అధికారులకు సమన్లు జారీ చేసింది.ప్రమాదం జరిగిన వెంటనే సమీప ఆసుపత్రిలో ఉచిత వైద్య సాయం కల్పించడమే క్యాష్లెస్ ట్రీట్మెంట్ స్కీమ్ ఉద్దేశం. ప్రత్యేకించి గోల్డెన్ అవర్ (ప్రమాదం జరిగిన గంటలోపే)తో సహా రోడ్డు ప్రమాద బాధితులందరికీ దీన్ని వర్తింపజేయాల్సి ఉంటుంది. దీని అమలుకుగానూ కేంద్రానికి సుప్రీం కోర్టు మార్చి 14వ తేదీని గడువుగా ప్రకటించింది. అయితే గడువు దాటినా కేంద్రం ఇంతదాకా దీనిని అమలు చేయలేదు.‘‘ప్రభుత్వానికి ఇచ్చిన గడువు ముగిసిపోయింది. దీనిని తీవ్రమైన కోర్టు ఆదేశాల ఉల్లంఘనగా పరిగణిస్తున్నాం’’ అని జస్టిస్ అభయ్ ఎస్ ఓకా ధర్మాసనం బుధవారం వ్యాఖ్యానించింది. ఈ అలసత్వానికి సంబంధించి రోడ్డు రవాణా & జాతీయ రహదారుల మంత్రిత్వ శాఖ కార్యదర్శి, సీనియర్ అధికారులకు కోర్టు సమన్లు జారీ చేసింది. ‘‘అధికారులు కోర్టులకు హాజరైతేనే మా ఆదేశాలను తీవ్రంగా పరిగణిస్తారు. ఈ విషయాన్ని మా సుదీర్ఘ అనుభవం ద్వారా మేం తెలుసుకున్నాం. ఏప్రిల్ 28వ తేదీన సమన్లు అందుకున్నవాళ్లు కోర్టుకు హాజరై వివరణ ఇవ్వాలి. సకాలంలో చికిత్స అందకపోవడంతో రోడ్డు ప్రమాదాల్లో దేశవ్యాప్తంగా ఎంతోమంది ప్రాణాలు కోల్పోతున్నారు. ఇక్కడ.. ఒక్క విషయాన్ని మేం స్పష్టంగా చెప్పదల్చుకున్నాం. ఎటువంటి పురోగతి సాధించలేదని మేం గనుక గుర్తిస్తే కోర్టు ధిక్కార నోటీసులు జారీ చేస్తాం అని జస్టిస్ ఓకా సంబంధిత అధికారులను హెచ్చరించారు.రోడ్డుప్రమాదాల సమయంలో ఆ దారిన వెళ్లేవాళ్లు, పోలీసులు,కొన్నిసార్లు ఆస్పత్రులు కూడా ఎవరైనా ముందుకు వస్తారేమో అని ఎదురు చూస్తున్నాయి. ఇది ప్రజల ప్రాణాలను ప్రమాదంలో పడేస్తోంది అని ధర్మాసనం వ్యాఖ్యానించింది.ఇదిలా ఉంటే.. 2023 డిసెంబర్లో నగదు రహిత చికిత్స (Cashless Treatment) అందించే విషయంలో కేంద్రం తొలి అడుగు వేసింది. ప్రమాదాల్లో (Road Accidents) గాయపడిన బాధితులకు ఉచిత, నగదు రహిత వైద్య చికిత్స అందించడం ఎంవీఏ యాక్టు 2019లో భాగం. ఇప్పటికే కొన్ని రాష్ట్రాలు దీన్ని అమలు చేస్తున్నాయి. అయితే.. కేంద్ర ఆరోగ్య, కుటుంబ సంక్షేమశాఖ సహకారంతో రోడ్డు రవాణా, హైవే మంత్రిత్వశాఖ దీన్ని దేశవ్యాప్తంగా అమలు చేయాలనుకుంది.రోడ్డు ప్రమాదాలు జరిగిన ప్రాణాంతకంగా ఉన్న సమయంలో.. ప్రత్యేకించి గోల్డెన్ అవర్ టైంలో రోడ్డు ప్రమాద బాధితుడి ప్రాణాలు రక్షించే చికిత్స కోసం నగదు చెల్లింపులు చేయడానికి ఎవరూ లేనప్పుడు ఈ పథకం వర్తిస్తుంది. క్యాష్లెస్ ఎమర్జెన్సీ ట్రీట్మెంట్ స్కీమ్ కింద.. రోడ్డు ప్రమాదాలకు గురైన వాళ్ల చికిత్స కోసం ఏడు రోజులకుగానూ లక్షా 5 వేల రూపాయల ఖర్చు భరిస్తుంది. అయితే ఇది ప్రమాదం జరిగిన 24 గంటలలోపు పోలీసులకు తెలియజేస్తేనే!. ఇక..ఆస్పత్రులు మోటార్ వెహికిల్స్ యాక్ట్ ఫండ్ నుంచి ట్రీట్మెంట్ సొమ్మును రీయింబర్స్మెంట్ ద్వారా పొందుతాయి. ఇదికాక.. అదనంగా హిట్ అండ్ రన్ కేసుల్లో మరణించిన వాళ్ల కుటుంబాలకు ప్రభుత్వం రూ.2 లక్షల ఎక్స్గ్రేషియా కూడా అందిస్తుంది. అయితే.. ఏడాదిన్నరగా ఈ పథకాన్ని ఆచరణలో పెట్టాలనే ప్రయత్నాలు మాత్రం ముందుకు సాగడం లేదు. ఈ ఏడాది జనవరి 8వ తేదీన సరైన విధివిధానాలతో ఓ పథకం రూపొందించాలంటూ కేంద్రానికి సుప్రీం కోర్టు స్పష్టమైన ఆదేశాలు జారీ చేసింది. ఇదే కాకుండా.. మోటార్ వెహికిల్స్ యాక్ట్(సవరణ చట్టం)లోని సెక్షన్ 162(2) ప్రకారం.. ఇన్సూరెన్స్ కంపెనీలు కూడా బాధితుల చికిత్సకు అయ్యే ఖర్చును భరించాల్సి ఉంటుంది. కానీ, ఇది కూడా అమలు కావడం లేదని సర్వోన్నత న్యాయస్థానం గుర్తించింది. -

ఆయుష్మాన్ భారత్ పథకంలో అవకతవకలు.. ఈడీ దాడులు
ఢిల్లీ: కేంద్రం అత్యంత ప్రతిష్టాత్మకంగా అమలు చేస్తున్న ఆయుష్మాన్ భారత్ (pmjay) పథకంలో అవకతవకులు జరిగాయి. కాగ్ రిపోర్ట్ ఆధారంగా ఎన్ఫోర్స్ మెంట్ డైరెక్టరేట్ (Enforcement Directorate) చర్యలకు ఉపక్రమించింది. దేశంలోని పలు రాష్ట్రాల్లో ఈడీ ఏక కాలంలో దాడులకు దిగింది. 2023లో పార్లమెంటులో కాగ్ నివేదికను ప్రవేశ పెట్టింది. జార్ఖండ్లో ఆయుష్మాన్ పథకం పేరుతో పెద్ద ఎత్తున ఆర్థిక అవకతవకలు జరిగిందనేది ఆ నివేదిక సారాశం. రోగులను చేర్చుకోకుండా, బీమా మొత్తాన్ని మోసపూరితంగా క్లయిమ్ చేస్తున్నారని అందులో పేర్కొంది. కాగ్ తన రిపోర్ట్లో దేశంలోని 212 ఆస్పత్రులలో పీఎంజేఏవైలో ఈ అవకతవకలు జరిగినట్లు గుర్తించింది. చికిత్స అందించకుండాఈ నేపథ్యంలో శుక్రవారం ఆయుష్మాన్ భారత్ పథకం కింద మోసపూరిత కార్యకలాపాలు, ఆర్థిక దుర్వినియోగానికి సంబంధించి జార్ఖండ్లోని రాంచీ, పశ్చిమ బెంగాల్, ఉత్తరప్రదేశ్, ఢిల్లీలో ఈడీ సోదాలు నిర్వహిస్తోంది. పీఎంజేఏవైలోని నెట్ వర్క్ ఆస్పత్రులలో ఎటువంటి వైద్య చికిత్స లేకుండా, ఏ రోగిని చేర్చకుండా చెల్లింపులు జరిగాయని ఆరోపణల నేపథ్యంలో ఈడీ ఈ దాడులకు దిగింది. పలు కీలక డాక్యుమెంట్లను స్వాధీనం చేసుకుంది. పీఎంజేఏవై పథకం కిందపీఎంజేఏవై పథకం కింద కేంద్రం నిరుపేదలకు మెరుగైన వైద్యం అందిస్తుంది. ఈ పథకంలో రూ.5లక్షల వరకు ఉచితంగా చికిత్స పొందవచ్చు. ప్రస్తుతం దాదాపు 12.3 కోట్ల కుటుంబాలకు అందుబాటులో ఉంది. తాజాగా కేంద్రం ఈ పథకాన్ని 70 ఏళ్లు, అంతకంటే ఎక్కువ వయస్సు ఉన్న వర్తించేలా మార్పులకు శ్రీకారం చుట్టింది. -

ఎయిమ్స్లో లాలూకు కొనసాగుతున్న చికిత్స
న్యూఢిల్లీ: ఆర్జేడీ అధ్యక్షుడు, బిహార్ మాజీ ముఖ్యమంత్రి లాలూ ప్రసాద్ యాదవ్ ఢిల్లీలోని ఎయిమ్స్లో చేరారు. లాలూ ప్రసాద్ వీపు, చేతులపై పుండ్లు పడినట్లు సమాచారం. దీంతో బుధవారం రాత్రి ఆయన్ని కార్డియో క్రిటికల్ కేర్ యూనిట్(CCU)కి తరలించి చికిత్స అందిస్తున్నట్లు ఆసుపత్రి వర్గాలు తెలిపాయి. వైద్య బృందం ప్రస్తుతం ఆయన ఆరోగ్య పరిస్థితిని పరిశీలిస్తోంది. ప్రస్తుతం ఆయన ఆరోగ్యం నిలకడగానే ఉందని పార్టీ వర్గాలు వెల్లడించాయి. ప్రస్తుతం లాలూ వెంట ఆయన సతీమణి రబ్రీదేవి ఉన్నారు. వాస్తవానికి.. బుధవారం ఆయన ఢిల్లీకి బయలుదేరినప్పటికీ.. విమానాశ్రయానికి చేరుకోగానే ఒక్కసారిగా రక్తపోటులో తేడా కనిపించింది. దీంతో వెంటనే పాట్నాలోని పరాస్ ఆసుపత్రికి తరలించారు. అక్కడ కోలుకున్న అనంతరం ఢిల్లీ తరలించారు.లాలూ ఆరోగ్యంపై ఆయన తనయుడు, బిహార్ మాజీ డిప్యూటీ సీఎం తేజస్వీ యాదవ్ స్పందించారు. పరాస్ ఆసుపత్రి నుంచి లాలూను తొలుత ఎయిర్ అంబులెన్స్లో ఎయిమ్స్కు తరలించాలని అనుకున్నట్లు తెలిపారు. అయితే ఆయన ఆరోగ్యం బాగానే ఉందని, ప్రయాణికుల విమానంలో వెళ్తానని చెప్పడంతో తీసుకెళ్లినట్లు చెప్పారు. తన తండ్రి చాలా ధైర్యవంతుడన్నారు. అయినప్పటికీ ఆయన ఆరోగ్యంపై ఆందోళనగా ఉందని తేజస్వి అంటున్నారు. 76 ఏళ్ల చాలా ఏళ్లుగా మధుమేహంతో బాధపడుతుండడంతో ఇప్పటికే గుండె, కిడ్నీ మార్పిడి శస్త్ర చికిత్సలు జరిగాయి. గత ఏడాది జూలైలో ఆరోగ్యం క్షీణించడంతో ఢిల్లీ ఎయిమ్స్లో చికిత్స పొంది కోలుకున్నారు. -
HKU1 కోలకతా మహిళకు అరుదైన కరోనా, అప్రమత్తం అంటున్న వైద్యులు
కోల్కతాలో 45 ఏళ్ల మహిళకు హ్యూమన్ కరోనావైరస్ HKU1 (HCoV-HKU1) ఉన్నట్లు నిర్ధారణ అయింది. తాజా నివేదికల ప్రకారం హెచ్ కేయూ1 వైరస్ కారణంగా బాధిత మహిళ గత 15 రోజులుగా జ్వరం, దగ్గు, జలుబుతో బాధపడుతోంది. ప్రస్తుతం ఆమె దక్షిణ కోల్కతాలోని ఒక ప్రైవేట్ ఆసుపత్రిలో వైద్యుల పర్యవేక్షణలో చికిత్స పొందుతోంది. ఆమె పరిస్థితి నిలకడగా ఉందని వైద్యులు ప్రకటించారు. ఈ వార్తతో దేశంలో మళ్లీ కరోనా మహమ్మారి వచ్చిందనే ఆందోళన మొదలైంది. అసలు హ్యూమన్ కరోనావైరస్ అంటే ఏమిటి? కరోనా అంత తీవ్రమైనదా? తెలుసుకుందాం ఈ కథనంలో.హ్యూమన్ కరోనావైరస్ అంటే ఏమిటి?మానవ కరోనావైరస్ HKU1 (హాంకాంగ్ విశ్వవిద్యాలయం) 2004లో తొలుత గుర్తించారు.ఇది కరోనా వైరస్ జాతికి చెందినదే. కానీ అంత తీవ్రమైనదే. అయితే అప్రమత్తంగా ఉండాలని, వ్యాప్తిని నివారించాలని వైద్యులు కోరుతున్నారు. బాధిత మహిళను ఐసోలేషన్లో ఉంచినట్టు తెలిపారు. ఇది కోవిడ్-19 లాంటిది కాదని, కోవిడ్-19 కి కారణమయ్యే SARS-CoV-2 వైరస్ కంటే తక్కువ తీవ్రమైనదని వారు స్పష్టం చేశారు.హ్యూమన్ కరోనావైరస్ HKU1ని బెటాకోరోనావైరస్ హాంగ్కోనెన్స్ అని కూడా పిలుస్తారు. ఇది మానవులను జంతువులను ప్రభావితం చేస్తుంది. అనేక రకాల హ్యూమర్ కరోనావైరస్లు ఉన్నాయి. వీటిలో కొన్ని 229E, NL63, OC43, HKU1.. ఈ వైవిధ్యాలు సాధారణంగా సాధారణ జలుబు వంటి తేలికపాటి నుండి ఊపిరి ఆడకపోవడం లాంటి శ్వాసకోశ వ్యాధులకు కారణమవుతాయి.లక్షణాలు ఏమిటి?సీడీసీ (CDC), నేషనల్ ఇన్స్టిట్యూట్ ఆఫ్ హెల్త్ (National Institutes of Health) జలుబు, జ్వరం లాంటి సాధారణ లక్షణాలుంటాయి. నిజానికి చాలా సాధారణమైనవి, తేలికపాటివి, కానీ కొన్ని సందర్భాల్లో, ముఖ్యంగా చికిత్స చేయకుండా వదిలేస్తే బ్రోన్కియోలిటిస్ , న్యుమోనియాకు దారితీస్తుంది.ముక్కు కారటం, జ్వరం, ముక్కు దిబ్బడ, సైనస్,, గొంతు నొప్పి, అలసట తలనొప్పిఎవరికి ప్రమాదం ఉంది?వృద్ధులు, పిల్లలు, గర్భిణీ స్త్రీలు, రోగనిరోధక శక్తి తక్కువగా ఉన్నవారు, ఇతర అనారోగ్యాలు ఉన్నవారు అప్రమత్తంగా ఉండాలి.చదవండి: టికెట్ లేకుండా రైల్లో ఒంటరి మహిళలు : ఫైన్ కట్టేందుకు డబ్బుల్లేవా? డోంట్ వర్రీ!ఎలా వ్యాపిస్తుంది?సాధారణంగా సోకిన వ్యక్తి నుండి దగ్గు, తుమ్ములనుంచి తుంపర్ల ద్వారా, రోగి దగ్గరి సంబంధం ఉన్నవారికి సోకవచ్చు. డోర్ హ్యాండిల్స్, ఫోన్లు లేదా టేబుల్స్ వంటి వస్తువులపై వైరస్ జీవించగలదు. రోగి తాకిన వాటిని తాకిన వస్తువులను తాకి శానిటైజ్ చేసుకోకుండా ముక్కు, నోరు లేదా కళ్ళను తాకిన వారు వ్యాధి బారిన పడవచ్చు.చదవండి: Sunita Williams Earth Return: అంతరిక్షంలో పీరియడ్స్ వస్తే? ఏలా మేనేజ్ చేస్తారు?సురక్షితంగా ఎలా ఉండాలిమానవ కరోనావైరస్లకు టీకా లేదా నిర్దిష్ట చికిత్స లేదు. చాలామంది తొందరగానే కోలుకుంటారు. అయితే, కొన్ని రోజుల్లో తగ్గకపోయినా, లక్షణాలు మరింత ముదిరినా వైద్యుడిని సంప్రదించడం మంచిది. -

Breast Abscess బాధాకరమైన రొమ్ము గడ్డలకు కారణాలు, చికిత్స
రొమ్ము ఇన్ఫెక్షన్ అనేది స్త్రీ స్తనములలో చీముతో కూడిన బాధాకరమైన నొప్పిని రొమ్ము అబ్సెస్(Breast Abscesses) అంటారు. రొమ్ము గడ్డలు మాస్టిటిస్ యొక్క సాధారణ పరిణామం. మాస్టిటిస్ అనేది రొమ్ములలో వాపు మరియు నొప్పిని కలిగించే ఇన్ఫెక్షన్. పాలిచ్చే తల్లులు ఎక్కువగా ఈ పరిస్థితికి గురౌతారు.రొమ్ము గడ్డలకు కారణంరొమ్ము గడ్డలు ఈ క్రింది కారణాల వల్ల సంభవిస్తాయి:మాస్టిటిస్ అని పిలువబడే రొమ్ము ఇన్ఫెక్షన్లు రొమ్ము చీముకు అత్యంత సాధారణ కారణం. మాస్టిటిస్ అనేది రొమ్ము కణజాలాన్ని, ముఖ్యంగా పాల నాళాలు మరియు గ్రంథులను ప్రభావితం చేసే ఒక తాపజనక పరిస్థితి. ఈ పరిస్థితి సాధారణంగా తల్లిపాలు ఇచ్చే స్త్రీలలో సంభవిస్తుంది.చనుమొన నొప్పి లేదా పగిలిన చనుమొన ద్వారా బ్యాక్టీరియా ప్రవేశించడం వల్ల ఎక్కువగా తల్లిపాలు ఇవ్వని మహిళల్లో రొమ్ము గడ్డలుఏర్పడతాయి. ఏదైనా మచ్చల కారణంగా కూడా చనుమొన నాళాలు మూసుకుపోయినప్పుడు రొమ్ము గడ్డలు ఏర్పడవచ్చు.రొమ్ము అబ్సెసెస్ లక్షణాలుస్తనముల వాపు, బాధాకరమైన నొప్పి,వేడిగా ఉన్న రొమ్ము, చనుమొన నుండి చీము లేదా స్రావం కారడం,తలక్రిందులుగా ఉన్న చనుమొనలు, చలి,వికారం మరియు వాంతులు,అధిక శరీర ఉష్ణోగ్రత లేదా జ్వరం మొదలగునవి వుంటాయి.రొమ్ము అబ్సెసెస్ నిర్ధారణరోగి చరిత్రవైద్యులను సందర్శించి నపుడు సాధారణంగా లక్షణాలను రొమ్ము నొప్పి, వేడి, ఎరిథెమా (చర్మం ఎర్రగా మారడం) మరియు రొమ్ములలో వాపును కూడా డాక్టరుకు తెలియచేయాలి తల్లిపాలు ఇచ్చే సమాచారాన్ని తెలియచేయాలి.వైద్యుడు గతంలో ఏవైనా రొమ్ము ఇన్ఫెక్షన్లు మరియు వాటి చికిత్స గురించి కూడా విచారిస్తారు.మధుమేహం వంటి వైద్య చరిత్రను వైద్యుడికి తెలియజేయాలి.క్లినికల్ పరీక్షవైద్యుడు రోగ నిర్ధారణ చేయడానికి శారీరక పరీక్షను చేస్తారు. వైద్యుడు రొమ్ములో చీము ఉందని అనుమానించినట్లయితే, రోగ నిర్ధారణను నిర్ధారించడానికి గడ్డ యొక్క ఆస్పిరేషన్ నిర్వహించబడుతుంది. అటువంటి సందర్భంలో, రొమ్ము గడ్డలు చీముతో నిండి ఉందో లేదో చూడటానికి వాపు ఉన్న ప్రదేశంలోకి ఒక సూదిని చొప్పించబడుతుంది.అసౌకర్యం మరియు వాపు చీము వల్ల సంభవిస్తాయో లేదో నిర్ధారించడానికి వైద్యుడు రొమ్ము అల్ట్రాసౌండ్ స్కాన్ను కూడా సిఫారసు చేయవచ్చు.రొమ్ము అబ్సెసెస్ చికిత్సఇంటి నివారణలు: ఇన్ఫెక్షన్ సోకిన రొమ్ము కణజాలానికి వెచ్చని మరియు తేమతో కూడిన కంప్రెస్లను ఇవ్వవచ్చు.ఇన్ఫెక్షన్ సోకిన రొమ్ము నుండి చీము కారుతున్నట్లయితే, స్త్రీలు బ్రాను ధరించే ముందు చనుమొనను సున్నితంగా కడిగి, గాలికి ఆరనివ్వాలివాపు మరియు నొప్పి నుండి ఉపశమనం పొందడానికి, రొమ్ములపై 10-15 నిమిషాలు ఐస్ లేదా కోల్డ్ ప్యాక్ను ఉంచవచ్చు. తల్లి పాలిస్తున్నటువంటి స్త్రీలైతే పాలు ఇచ్చే సమయం లో మధ్య విరామాలలో ఇలా చేయండి : పాలు తాగేటప్పుడు బయటి అంచు నుండి చనుమొన వరకు రొమ్మును మసాజ్ చేయండి, ఇది పాల ప్రవాహాన్ని ప్రోత్సహించడానికి మరియు అడ్డుపడే పాల నాళాలను తొలగించడానికి సహాయపడుతుంది.మందులుపారాసెటమాల్ లేదా ఇబుప్రోఫెన్ వంటి నొప్పి నివారణ మందులతో నొప్పి మరియు జ్వరాన్ని తగ్గించవచ్చు. ఈ మందులు పాలిచ్చే తల్లులు తీసుకోవడం సురక్షితమని భావిస్తారు. రొమ్ము గడ్డలు నివారించడానికి ముందు లేదా తర్వాత ఇన్ఫెక్షన్ తగ్గించడానికి యాంటీబయాటిక్స్ వాడవచ్చు.చికిత్సరొమ్ము చీముకు ప్రాథమిక చికిత్స ఏమిటంటే, రొమ్మును నుండి చీమును తొలగించడం.వైద్యుడు చీమును తొలగించడానికి ఈ క్రింది పద్ధతులను ఉపయోగించవచ్చు:సూది ద్వారా చిమును బయటకు తీయడం. ఈ పద్ధతిలో, లక్ష్య ప్రాంతంలోకి ఒక సూదిని చొప్పించి, చీమును బయటకు పీలుస్తారు.కోత ద్వారా చీమును బయటకు పంపడం: ఇందులో ద్రవంతో నిండిన గడ్డపై చిన్న కోత చేసి దానిని పూర్తిగా బయటకు వచ్చేలా చేయడం జరుగుతుంది.- L. ఉమాపతి MA PGDHE(Dr. MGR MU) Chennaiవిశ్రాంత డెమో వైద్య ఆరోగ్య శాఖ అనంతపురం జిల్లా -

ఆన్లైన్ డాక్టర్ కన్సల్టేషన్ తీసుకుంటున్నారా? ఈ విషయాలు మీకోసమే!
పంజాగుట్టలోని ఆఫీస్లో కంప్యూటర్ సిస్టమ్ ముందు దీక్షగా పనిచేస్తున్న రవిరాజ్కి ఒక్కసారిగా కళ్లు బైర్లు కమ్మాయి.. నిలుచుంటే తూలి పడిపోతానేమో అని ఫీలింగ్, వెంటనే మొబైల్ చేతిలోకి తీసుకుని వేళ్లు కదిపాడు. అంతే.. నిమిషాల వ్యవధిలోనే అతని శారీరక, మానసిక పరిస్థితుల స్టేటస్ చార్ట్ సిద్ధమవడం, వ్యక్తిగత వైద్యునికి చేరడం, జాగ్రత్తలు, మందుల జాబితా రవిరాజ్కి చేతికి రావడం జరిగిపోయింది. నగరానికి చెందిన ఐటీ ఉద్యోగి నవీన్కి మూడేళ్ల బాబు.. ఉన్నట్లుండి అర్ధరాత్రి రెండు గంటలకు తీవ్ర జ్వరం, ఇతర ఆరోగ్య సమస్య తలెత్తింది.. అదే సమయంలో నవీన్ ఇంట్లో లేకపోవడంతో ఏం చేయాలో తెలియని పరిస్థితి.. ఆయన భార్య మొబైల్ యాప్ సహాయంతో ఆన్లైన్లో డాక్టర్ని సంప్రదించారు. డాక్టర్ సలహా మేరకు వెంటనే మందులను ఆన్లైన్లో ఆర్డర్ పెట్టడంతో సమస్య నుంచి పరిష్కారం లభించింది. ఇలా ఇటీవల కాలంలో ఆన్లైన్లో డాక్టర్ కన్సల్టేషన్ తీసుకునేవారు అనేకం.. ఈ నేపథ్యంలో దీని గురించిన మరిన్ని విషయాలు.. – సాక్షి, సిటీబ్యూరో రవిరాజ్ మాత్రమే కాదు పలువురు నగరవాసులు ఆరోగ్య సమస్యల పరిష్కారంలో స్మార్ట్ ఫోన్పైనే ఆధారపడుతున్నారు. కోవిడ్ సమయంలో ఎదుర్కొన్న క్లిష్ట పరిస్థితుల నేపథ్యంలో పలువురు టెక్నాలజీని బాగానే ఔపోసన పట్టారు. అనంతర పరిణామాల క్రమంలో ఆరోగ్యంపై పెరిగిన అవగాహన మొబైల్స్ని పలువురికి మెడికల్ అసిస్టెంట్లుగా మార్చేశాయి. తొలుత సకాలంలో వైద్యసేవలను మాత్రమే అందించిన మొబైల్ ఫోన్ యాప్స్ ద్వారా ఇప్పుడు విభిన్న రకాలుగా ఆరోగ్యరక్షణలోనూ కీలకపాత్ర పోషిస్తోంది. ప్రివెంటివ్..కేర్ అనారోగ్యాలకు చికిత్సతో పాటు కొన్ని యాప్లు ప్రధానంగా ప్రివెంటివ్ హెల్త్ కేర్పై దృష్టి పెడుతున్నాయి. వైద్యులు, శిక్షకులను అందుబాటులోకి తెస్తున్నాయి. వ్యక్తి రోజువారీ ఫిట్నెస్ స్థాయిలు, రక్తపోటు హెచ్చుతగ్గులు, రక్తంలో చక్కెర స్థాయిలు వగైరాలన్నీ పర్యవేక్షిస్తూ మార్పుచేర్పులపై హెచ్చరిస్తున్నాయి. వినియోగదారులతో వైద్యులకు రిమోట్ యాక్సెస్ అందించే యాప్స్ ద్వారా వ్యక్తులు తమ పరిస్థితిని డాక్టర్కు వివరించడానికి చాట్ చేసే సౌకర్యం, వీడియో కాల్స్ వంటివెన్నో అందుబాటులోకి తెచ్చాయి. యాప్స్ ద్వారా జెనెటిక్ వెల్నెస్.. డాక్టర్ దగ్గరకు వెళితే ప్రిస్కిప్షన్ రాస్తాడు. రోగం తగ్గిపోగానే ఆ ప్రిస్కిప్షన్ విసిరేస్తాం. కానీ వాటిని జాగ్రత్త చేయం. కానీ ఆ ప్రిస్కిప్షన్ చాలా అవసరం అనే విషయం గ్రహించం. భవిష్యత్తులో ఆరోగ్య చికిత్సలకు ఇది చాలా కీలకం. అందుకే డిజిటల్ హెల్త్ రికార్డ్స్ అందుబాటులోకి తెచ్చాం’ అంటూ చెప్పారు నగరానికి చెందిన హెల్త్కేర్ సంస్థ ఆసియానా నిర్వాహకులు సత్యనారాయణ. ఆరోగ్య పరిరక్షణ, వ్యాధుల విషయంలో జీన్స్ ప్రాధాన్యతను గుర్తిస్తూ సరికొత్త ఆన్లైన్ ఆరోగ్య వేదికను రూపకల్పన చేశారాయన. ప్రతి డయాబెటిక్ రోగికి తక్షణ చికిత్సగా వెట్ మార్పిన్ ఇస్తారని, కానీ వంశపారంపర్యంగా వచ్చిందా, జీవనశైలి ద్వారా వచ్చిందా? అని గుర్తించాకే ట్రీట్మెంట్ ఇవ్వాలనీ అంటున్నారాయన. దీనికి వ్యక్తి ఆరోగ్య చరిత్ర, ఫ్యామిలీ హిస్టరీ వంటివన్నీ డిజిటల్ రికార్డ్స్గా భద్రపరచి యాప్స్తో అనుసంధానిస్తే ఆరోగ్య సమస్యలకు మరింత మెరుగైన పరిష్కారం లభిస్తుంది అంటున్నారాయన. వంశ ఆరోగ్య చరిత్ర తెలిస్తే.. జెనెటిక్ వెల్నెస్ కోసం జెనెటిక్ టెస్టులు సైతం అందుబాటులోకి తెచ్చారు. భవిష్యత్తులో ఎలాంటి వ్యాధులు వచ్చే అవకాశాలు ఉన్నాయి? వంటివి సైతం గుర్తించవచ్చు. తద్వారా ముందస్తు జాగ్రత్తలు తీసుకోవచ్చు. అలాగే ఒక డాక్టర్ దగ్గరకి వెళ్లినప్పుడు అతని జీన్స్ ప్రకారం ఏ మెడిసిన్ ఇవ్వొచ్చు? ఇవ్వకూడదు? వంటివి కూడా సూచించగలుగుతున్నారు. అలాగే న్యూట్రిషనిస్ట్ దగ్గరకు వెళ్లినప్పుడు కూడా నప్పే, నప్పని ఆహారంపైనా ముందస్తు సూచనలు అందించేలా ఈ యాప్స్ వెల్నెస్ ప్రోగ్రామ్స్ డిజైన్ చేస్తున్నాయి. సరికొత్త సేవ ఫేస్స్కాన్.. ఎవరైనా తమ హెల్త్ ఎలా ఉంది? అని తెలుసుకోవాలి అనుకుంటే ఫేస్స్కాన్ టెక్నాలజీ అందుబాటులోకి వచ్చింది. కేవలం 30 సెకన్లలోనే 25 రకాల పరిశీలనలను ఇది అందిస్తుంది. ఇది కూడా యాప్ ద్వారానే సాధ్యమవుతోంది. అలాగే ఒక వెల్నెస్ ప్రోగ్రామ్లో జాయిన్ అయ్యాక ఇంప్రూవ్మెంట్ ఎలా ఉంది? అనేది సమీక్షించుకునేందుకు కూడా ఈ ఫేస్ స్కాన్ ఉపకరిస్తోంది. హార్ట్ రేట్, థైరాయిడ్, కొలె్రస్టాల్ శాతం, వాసు్క్యలార్ రిస్క్, షుగర్ కంటెంట్, హైపర్ గ్లైసీమియా.. వంటివాటికి సంబంధించిన విశేషాలన్నీ స్కాన్ చేసి చెబుతుంది. ఈ ఫలితాలను బట్టి అవసరమైతే మరిన్ని వైద్య పరీక్షలు చేయించుకోవచ్చు. హెల్త్కేర్ వర్చువల్ కేర్పై అవగాహన.. కోవిడ్ తర్వాత వర్చువల్ కేర్పై అందరికీ ఆసక్తి పెరిగింది. ఈ నేపథ్యంలోనే రోగులకు వైద్యసేవలకు మధ్య ఉన్న ఖాళీని పూరించేందుకు డిజిటల్ ప్లాట్ ఫార్మ్ ఏర్పాటు చేశాం. డిజిటల్ కన్సల్టేషన్, ఫార్మసీ కన్సల్టేషన్స్, ల్యాబ్ కన్సల్టేషన్స్ అన్నీ అందిస్తున్నాం. ఫేస్ స్కాన్, జెనెటిక్ వెల్నెస్ వంటి అత్యాధునిక సేవలను అందుబాటులోకి తెచ్చాం. – సత్యనారాయణ వంటిపల్లి, ఛీప్ టెక్నాలజీ ఆఫీసర్, ఆసియానా -

క్యాన్సర్ రోగులకు వరం.. యశోదలో అందుబాటులోకి ఆ కొత్త చికిత్స
-

ఉన్నపాటుగా ప్రాణాలు తీస్తున్న గుండెపోటు : ఎలా గుర్తించాలి?
తెలంగాణాలో హైకోర్టులో ఉండగానే హఠాత్తుగా కుప్పకూలి సీనియర్ న్యాయవాది ప్రాణాలు కోల్పోయిన వైనం ఆందోళన రేపింది. ఒకపుడు గుండెపోటు అంటే.. మధుమేహం ఉన్న వారికి, శారీరక శ్రమ లేని వారికి, వయసు మీద పడిన వారికి, ఊబకాయ ఉన్నవారికి మాత్రమే వస్తుంది అని అనుకునే వాళ్ళం. కానీ ప్రస్తుత కాలంలో గుండె పోటు తీరు మారింది. మాకు రాదులే అని అనుకోడానికి లేదు. చిన్నా పెద్దా తేడా లేకుండానే ఇటీవలి కాలంలో గుండెపోటు సమస్య చాలా ఎక్కువగా వస్తుంది. అసలు గుండె పోటు ఎందుకు వస్తుంది? గుండె పోటు వచ్చే ముందు మన శరీరం ఏమైనా సంకేతాలు పంపిస్తుందా? ఈ కథనంలో చూద్దాం.జీవనశైలి మార్పులు, శారీరక శ్రమ లేకపోవడం, బీపీ, షుగర్ లాంటి వ్యాధుల బారిన పడిన వారిలో గుండె వ్యాధుల ప్రమాదం ఎక్కువ. అయితే ఇటీవలి కాలంలో అసలు అనారోగ్య సమస్యలేకపోయినా కూడా హార్ట్ ఎటాక్తో చనిపోతున్నారు.గుండెపోటు అంటే? గుండె కండరానికి మంచి రక్తాన్ని తీసుకువెళ్లే రక్తనాళాలలో కొవ్వు కాని గడ్డలు కాని ఏర్పడడం వల్ల రక్తసరఫరాలో ఆటంకం ఏర్పడితే గుండె పోటు వస్తుంది. సాధారణంగా గుండె (కరోనరీ) ధమనులలో కొవ్వు, కొలెస్ట్రాల్ ,ఇతర పదార్థాలు పేరుకుపోవడం వల్ల అడ్డంకులు(బ్లాక్స్) ఏర్పడతాయి. రక్తనాళాలు పూడుకుపోవడం, రక్తాన్ని గుండె సరిగా సరఫరా చేయలేకపోవడం తదితర కారణాల వల్ల గుండె పోటు వచ్చే అవకాశముందని వైద్యులు చెబుతున్నారు. వీటికి సరైన సమయంలో చికిత్స అవసరం. అలాగే బాడీలో విపరీతంగా కొలెస్ట్రాల్ పెరిగిన వారు కూడా గుండెపోటు బారిన పడే ప్రమాదం ఉందని హెచ్చరిస్తున్నారు.గుండెపోటు వచ్చే ముందు కనిపించే లక్షణాలువాస్తవానికి కొంతమందిలో తేలికపాటి లక్షణాలు ఉంటాయి. మరికొందరికి తీవ్రమైన లక్షణాలు ఉన్నాయి. కొందరిలో ఎలాంటి లక్షణాలు ఉండవు. కానీ సాధారణంగా గుండెపోటు వచ్చే ముందు కచ్చితంగా కొన్ని లక్షణాలు కనిపిస్తాయని, కానీ చాలామంది వాటిని గుర్తించడంలో వైఫల్యంతోనే ముప్పు ముంచుకొస్తోందని వైద్యులు హెచ్చరిస్తున్నారు. ఈ లక్షణాలు గుర్తించి, ప్రాథమిక చికిత్స తీసుకుంటే ప్రాణాపాయం తప్పే అవకాశం చాలా ఉందిలో ఉంటుందని అంటున్నారు.గుండెల్లో మంట లేదా అజీర్ణంగొంతులో ఏదో ఇరుక్కున్నట్లు అనిపించడంఛాతీలో నొప్పి, గుండె లయలో మార్పులుశ్వాస తీసుకోవడంలో ఇబ్బందితల తిరుగుతున్నట్లుగా అనిపిస్తుంది. తొందరగా అలసిపోవడం, అంటే కొద్దిగా నడిస్తేనే నీరసంనాలుగు మెట్టు ఎక్కంగానే ఆయాసంఇలాంటి లక్షణాలున్నపుడు వెంటనే వైద్యుని సంప్రదించి తగిన పరీక్షలు చేయించుకోవాలి.► మరి కొందరిలో ముందు దవడ, మెడ, జీర్ణాశయం పై భాగంలో నొప్పిగా ఉంటుంది. ► ఒకటి లేదా రెండు రోజులకు మించి ఎడం చెయ్యి లేదా రెండు చేతులలో అకారణంగా నొప్పి, వికారం, వాంతి వచ్చినట్టు ఉంటే కచ్చితంగా వైద్యుడిని సంప్రదించాలిలక్షణాలు లేకపోయినా ఎవరు జాగ్రత్త పడాలి అధిక బరువు వున్నా, హైబీపీ డయాబెటిస్ సమస్యతో బాధపడుతున్నా, ధూమపానం అలవాటు ఉన్న వారంతా గుండె పోటు ప్రమాదం పట్ల అవగాహనతో ఉండాలి. అలాగే ఎక్కువ ఒత్తిడి ఉండే ఉద్యోగాలు చేసేవారిలోనూ గుండె పోటు వచ్చే అవకాశాలు ఎక్కువ అనేది గమనించాలి. ముఖ్యంగా మధ్య వయసులో స్త్రీల కన్నా మగవారికి గుండెపోటువచ్చే ప్రమాదం ఎక్కువని నిపుణులు చెబుతన్నారు.మెనోపాజ్ దశలో మహిళల్లో ఈస్ట్రెజెన్ స్థాయి తగ్గిపోతుంది. అప్పుడు వారిలో గుండె పోటు ముప్పు పెరుగుతుంది. అయితే 65 ఏళ్ల తర్వాత పురుషుల్లో కంటేమహిళల్లో ఎక్కువ గుండె పోటు వస్తున్నట్టు పలు అధ్యయనాల ద్వారా తెలుస్తోంది. ఈ నేపథ్యంలో ఇరువురిలోనూ అలసత్వం ఎంతమాత్రం మంచిది కాదు.మరీ ముఖ్యంగా కుటుంబంలో ఎవరికైనా గుండెపోటు వచ్చిన చరిత్ర ఉన్నా క్రమం తప్పకుండా వైద్య పరీక్షలు చేయించుకోవాలి. వంశపారంపర్యంగా ఈ గుండె వ్యాధుల బారిన పడే అవకాశం ఉంది.గుండెపోటు రావడానికి కారణంవృత్తి, వ్యాపారాల్లో భరించలేని టెన్షన్లు, సరైన పోషకాహారం తీసుకోకపోవడంచిన్నతనం నుంచే అలవాటుపడిన జంక్ఫుడ్లు వదలలేకపోవడంకాలానికి తగినట్లుగా పిరియాడికల్ టెస్టులు చేయించుకొని శరీరంలో వస్తున్న అనారోగ్య సంకేతాలను ముందే తెలుసుకొని తగిన చికత్సలు తీసుకోకపోవడంశక్తికి మించి జిమ్, ఎక్సర్సైజులు వంటివి చేయడంగుండెపోటు రాకుండా ఏం చేయాలి?క్రొవ్వు పదార్ధాలు అతిగా తినకుండా శరీరానికి అవసరమైన మేరకు తినడంప్రతి ఉదయం నలభై నుండి అరవై నిమిషాలు నడక, లేదా ఇతర వ్యాయామం చేయడం.ఒత్తిడి లేని జీవన శైలి పాటించడం, ఎత్తుకు తగ్గ బరువు ఉండేలా చూసుకోవడంనోట్: కొన్ని అనుమానాస్పద లక్షణాలున్నవారందరూగుండెజబ్బు వచ్చేసినట్టు ఆందోళన చెందాల్సిన అవసరం లేదు. కానీ లక్షణాలు కనిపించగానే రోగ నిర్ధరణ అనేది చాలా కీలకం. క్రమం తప్పని వ్యాయామం, సమతుల ఆహారంపై శ్రద్దతో పాటు ఏ చిన్న అనుమానం వచ్చినా అజాగ్రత్త చేయకుండా వైద్యులను సంప్రదించి చికిత్స తీసుకోవడం ఉత్తమం. -

చెప్పుకోలేని బాధ, సిగ్గుపడితే ముప్పే..!
కొందరికి మల విసర్జన ద్వారం వద్ద సన్నటి పగులు ఏర్పడుతుంది. ఈ పగులునే ‘యానల్ ఫిషర్ లేదా ఫిషర్ ఇన్ ఏనో’ అంటారు. ప్రతి 350 మందిలో ఒకరికి వచ్చే ఈ వ్యాధిసాధారణంగా 15 నుంచి 40 ఏళ్ల స్త్రీ, పురుషుల్లో కనిపిస్తుంది. ఇది చెప్పలేనంత నొప్పితో తీవ్రంగా బాధిస్తుంది. తమ బాధను ఎవరితోనైనా చెప్పుకోడానికీ, ఆ పగులును ఎవరికైనా చూపించడానికీ, బిడియం అడ్డువస్తుంది. తొలిదశలో చికిత్స తీసుకోకపోతే మరింత లోపలికి చీరుకు΄ోయి వేధిస్తూ ఉండే ‘యానల్ ఫిషర్’ గురించి తెలుసుకుందాం...నిజానికి మలద్వారమిలా చీరుకుపోయి ఫిషర్ ఏర్పడటానికి కారణాలేమిటన్నది ఇంకా పెద్దగా ఎవరికీ తెలియదు. అయితే మలవిసర్జన సమయంలో ఈ చీలిక మరింతగా ఒరుసుకు΄ోయేలా మలం బయటికి వస్తుండటం వల్ల తీవ్రమైన నొప్పి కలగడం వల్ల దీని ఉనికి తెలుస్తుంది. తాము తీసుకునే ఆహారంలో ముదురాకుపచ్చ రంగులో ఉండే ఆకుకూరలు, తాజాపండ్ల వంటి పీచు (ఫైబర్)ను పుష్కలంగా కలిగి ఉంటే ఆహార పదార్థాలు తక్కువగా తీసుకుంటూ ఉండటం వల్ల కూడా ఫిషర్ ఏర్పడుతుందని అనేక అధ్యయనాల్లో నిర్ధారణ అయ్యింది.మలద్వారం వద్ద ఉండే కండరాలు కొన్ని సందర్భాల్లో మందంగా, గట్టిగా మారడం వల్ల మలవిసర్జన సాఫీగా జరగదు. ఈ క్రమంలో మలం మందంగా, గట్టిగా మారిన కండరాలను బలంగా ఒరుసుకుంటూ బయటకు వస్తుంది. అలా ఒత్తిడితో బలంగా బయటకు వచ్చే క్రమంలో మొదట చిన్న చిరుగు, ఆ తర్వాత చీలిక ఏర్పడటం, ఆ తర్వాత అది మరింత విస్తరించడం వల్ల యానల్ ఫిషర్ రావచ్చు. మలబద్దకం కారణంగా కొందరు ముక్కుతూ ముక్కుతూ మల విసర్జన చేస్తుంటారు. మలబద్ధకం కారణంగా మలాశయం దగ్గర మలం చాలా గట్టిగా (ఫీకోలిథ్గా) మారడం వల్ల ఇలా ముక్కాల్సి వస్తుంటుంది. ఇలా మలం గట్టిగా రాయిలా మారడం వల్ల కూడా మల విసర్జన సమయంలో ఆప్రాంతం చీరుకుపోవచ్చు. మరికొందరిలో దీర్ఘకాలం పాటు నీళ్లవిరేచనాలు అవుతుండటం వల్ల... చాలాకాలం పాటు ఆ ప్రాంతం తడిగానూ, తేమగానూ ఉండటంతో ఆ ప్రాంతానికి రక్తసరఫరా తగ్గడం వల్ల కూడా ఫిషర్ ఏర్పడవచ్చు. మల విసర్జన జరిగిన తర్వాత... ఇక అక్కడి నుంచి మలం మళ్లీ లీక్ కాకుండా ఉండేందుకు మలద్వారాన్ని చాలా గట్టిగా మూసుకు΄ోయేలా చేసే స్ఫింక్టర్ కండరాలు మలద్వారం చుట్టూతా ఉంటాయి. ఈ స్ఫింక్టర్ కండరాల వల్లనే... మల విసర్జన తర్వాత మళ్లీ ఇంకోసారి మల విసర్జనకు వెళ్లే వరకు ఎలాంటి మలమూ లీక్ కాదు. అయితే ఏదైనా కారణం వల్ల కొందరిలో మలద్వార ప్రాంతంలో శస్త్రచికిత్స జరిగిన తర్వాత స్ఫింక్టర్కు గాయం కావచ్చు లేదా మలద్వారం ఉండాల్సిన రీతిలో కాకుండా సన్నబడిపోవచ్చు. ఇలా సన్నబడి పోవడాన్ని స్టెనోసిస్ అంటారు. ఇలా జరిగినప్పుడు ఆ సన్నబడ్డ ద్వారం నుంచి మలం బయటకు రావాలంటే చాలా బలంగా ఒత్తిడి కలిగించాల్సి వస్తుంది. ఈ కారణంగా మలద్వారం చీరుకుపోయి ఫిషర్కు దారితీసే ప్రమాదం ఉంది. కొన్ని సందర్భాల్లో దీర్ఘకాలిక టీబీ, ల్యూకేమియా, క్యాన్సర్లు, ఎయిడ్స్ వంటి జబ్బుల కారణంగా దీర్ఘకాలంలో మలవిసర్జన ప్రాంతంలో ఇన్ఫ్లమేషన్ ఏర్పడటం, అది క్రమంగా ఫిషర్కు దారితీయడం కూడా జరగవచ్చు. సెక్స్ ద్వారా సంక్రమించే వ్యాధులు (ఎస్టీడీలు) సోకినప్పుడు అవి క్రమంగా ముదిరి కొంతకాలం తర్వాత ఫిషర్కు దారితీయవచ్చు. ఉదాహరణకు సిఫిలిస్, హెర్పిస్ సింప్లెక్స్ వైరస్, క్లమీడియా వంటి వ్యాధులు మలవిసర్జన ద్వారానికీ విస్తరించడం వల్ల అక్కడ పగుళ్లు రావడం, చీరుకుపోవడంతో ఫిషర్ ఏర్పడవచ్చు. గర్భవతులైన మహిళల్లో ప్రసవం సమయంలో మలద్వారం చీరుకుపోయి ఫిషర్ రావచ్చు. కొందరిలో క్రోన్స్ డిసీజ్, మాటిమాటికీ మలవిసర్జనకు వెళ్లాల్సి వచ్చే అల్సరేటివ్ కొలైటిస్, మలవిసర్జన తర్వాత మలద్వార ప్రాంతాన్ని శుభ్రంగానూ, పొడిగానూ ఉంచుకోకపోవడం వంటి వ్యక్తిగత పరిశుభ్రత విధానాలు పాటించకపోవడంతో (పూర్ టాయిలెటింగ్ హ్యాబిట్స్) కూడా ఫిషర్ ఏర్పడవచ్చు.లక్షణాలు మలవిసర్జన సమయంలో తీవ్రమైన నొప్పి వస్తుంది. ఇలా వచ్చిన నొప్పి మల విసర్జన తర్వాత కూడా కొద్ది గంటల సేపు బాధిస్తూనే ఉంటుంది. ఈ నొప్పి మలవిసర్జనకు వెళ్లిన ప్రతిసారీ తిరగబెడుతుంటుంది. దీంతో మలవిసర్జనకు వెళ్లాలంటేనే బాధితులు తీవ్రమైన ఆందోళనకు గురై, మలవిసర్జనకు వెళ్లడానికి విముఖత చూపుతారు. దాంతో మలబద్దకం ఏర్పడి, మలవిసర్జన క్రమం (సైకిల్) దెబ్బతినవచ్చు. పైగా మలవిసర్జనకు వెళ్లడానికి విముఖత చూపుతూ... మాటిమాటికీ ఆపుకోవడం వల్ల మలం మరింత గట్టిగా మారి, మలవిసర్జన ప్రక్రియ మరింత బాధాకరంగా మారుతుంది.చాలా మంది బాధితుల్లో మల విసర్జన జరిగినప్పుడు రక్తస్రావం కావడం లేదా ప్రక్షాళన సమయంలో చేతికి లేదా టాయిలెట్ పేపర్కు రక్తం అంటుకుంటుంది. అయితే ఫిషర్ విషయంలో చాలా ఎక్కువ రక్తస్రావం జరగదు. కాస్తంత రక్తం మాత్రమే కనిపించి, మలద్వార ప్రాంతంలో దురదగా (ప్రూరిటస్ యానీ) అనిపించవచ్చు. ఇక మరికొందరిలో మలద్వారం వద్ద దుర్వాసనతో కూడా స్రావాలూ కనిపించవచ్చు.కొంతమందిలో మూత్రవిసర్జన కూడా నొప్పిగా ఉంటుంది. కొందరిలోనైతే ఒక్కోసారి అసలు మూత్రవిసర్జన జరగడమే కష్టంగా అనిపించవచ్చు. యానల్ ఫిషర్ అంటే... మలద్వారం వద్ద చిన్న పగులులా కనిపించే యానల్ ఫిషర్...తన తొలి దశలో మలద్వారం అంచున చిన్న చిరుగులా కనిపిస్తుంది. అంటే తొలిదశలో ఇది కేవలం చర్మం తాలూకు పై పొరకు (ఎపిథీలియమ్కు) మాత్రమే పరిమితమై ఉంటుంది. ఆ దశలో ఎలాంటి చికిత్సా తీసుకోకుండా నిర్లక్ష్యం చేస్తే క్రమంగా అది అక్కడి మృదువైన లోపలి పొరల్లోకి (మ్యూకస్ మెంబ్రేన్లలోకి) పగుళ్లు ఏర్పడేలా చీరుకు΄ోయే ప్రమాదం ఉంది. ఫిషర్లలో రకాలు... ఫిషర్ ఏర్పడిన వ్యవధిని బట్టి దీన్ని రెండు రకాలుగా చెప్పవచ్చు. మొదటిది అప్పటికప్పుడు కనిపించే అక్యూట్ ఫిషర్. రెండోది దీర్ఘకాలం పాటు కొనసాగుతూ బాధించే క్రానిక్ ఫిషర్.ఆక్యూట్ ఫిషర్ ఇందులో తొలుత మలద్వారం బయటి చర్మం చీరుకు΄ోయినట్లుగా అవుతుంది. ఆ తర్వాత అక్కడి మెత్తటి కణజాలం పొరల (మ్యూకోజా)లో కూడా పగుళ్లు ఏర్పడినట్లు అవుతుంది. ఒకవేళ ఈ ఫిషర్కు తగిన చికిత్స తీసుకోకుండా అలాగే వదిలేసి, అలా చాలాకాలం పాటు ఉంటే అదే దీర్ఘకాలం కొనసాగే ఫిషర్ (క్రానిక్ ఫిషర్)గా రూ పొందవచ్చు.క్రానిక్ ఫిషర్ ఇది దీర్ఘకాలం పాటు కొనసాగే ఫిషర్. ఇలా చాలాకాలంపాటు కొనసాగే క్రానిక్ ఫిషర్లో కొన్ని నిర్దిష్టమైన లక్షణాలు కనిపిస్తుంటాయి.ఉదాహరణకు మలద్వారాన్నిగట్టిగా, బలంగా మూసుకుపోయేలా చేసే స్ఫింక్టర్ కండరాలు చీరుకుపోయినట్లుగా కనిపిస్తుంటాయి. ఫిషర్ చివరల్లో మలద్వారం వద్ద చీరుకుపోయిన చోట కండ పెరిగినట్లుగా ఉండి, దాని చివరభాగం బయటకు తోసుకొచ్చినట్లుగా కనిపిస్తుంది. నిర్ధారణ: క్లినికల్గా తెలుసుకునే ప్రక్రియలో... బాధితుల వ్యాధి చరిత్రను (డిసీజ్ హిస్టరీని) అడిగి తెలుసుకోవడం, విసర్జన ద్వారం ఉన్న ప్రాంతాన్ని జాగ్రత్తగా పరిశీలించడం ద్వారా ఫిషర్ను నిర్ధారణ చేయవచ్చు. ఒక్కోసారి ఆ ప్రాంతంలో నిశితంగా చూసినా కూడా ఫిషర్ కనిపించకపోవచ్చు. అలాంటి సందర్భాల్లో ఆ ప్రాంతంలో పూతమందు రూపంలో లభ్యమయ్యే నొప్పి, స్పర్శ తెలియనివ్వని మత్తుమందును (లోకల్గా ఇచ్చే టాపికల్ అనస్థీషియా) అక్కడ పూసి పరిశీలించాల్సిన అవసరం ఏర్పడవచ్చు. ఇక మలద్వారం నుంచి రక్తస్రావం అయ్యేవారిలో... ఆప్రాంతంలో సిగ్మాయిడోస్కోపీతో పరీక్షించాల్సిన అవసరం ఏర్పడవచ్చు. సాధారణంగా బాధితులు 50 ఏళ్లలోపు వారైతే ఈ పరీక్ష అవసరమవుతుంది. యాభై ఏళ్లు దాటిన కొందరిలో ఒకవేళ వాళ్ల కుటుంబాల్లో మలద్వార క్యాన్సర్ ఉన్న కుటుంబ చరిత్ర ఉన్నవారైతే వారి పెద్దపేగునంతా పరిశీలించడానికి డాక్టర్లు కొలనోస్కోపీ అనే పరీక్షను చేసే అవకాశం ఉంది. అయితే ఇవన్నీ వెంటనే కాకుండా కొంతకాలం మందులు ఇచ్చి చూసి, మెరుగుదల కనిపించడాన్ని బట్టి అవసరమైతే పైన పేర్కొన్న పరీక్షలను చేయాల్సి రావచ్చు. ఇక కొందరిలో మలద్వారం స్ఫింక్టర్ మూసుకు΄ోయేందుకు కలిగే ఒత్తిడి ఎంత ఉందో పరిశీలించేందుకు ‘యానోరెక్టల్ మ్యానోమెట్రీ’ అనే పరీక్షనూ చేయాల్సి రావచ్చు. ఫిషర్నునివారించడంఇలా... ఫిషర్ కేవలం నొప్పిని కలిగించేదే కాదు... అది సామాజికంగానూ చాలా ఇబ్బందిని కలిగించే సమస్య. ఎవరికైనా చూపించుకోవాలన్నా, నలుగురితో బాధ పంచుకోవాలన్నా చాలా కష్టం. అందుకే వచ్చాక దీనికి చికిత్స చేయించుకోవడం కంటే అసలు రాకుండానే నివారించుకోవడం చాలా మంచిది. ఫిషర్ను నివారించుకోవడం చాలా సులువు కూడా.నివారణ మార్గాలివి...ఆహారంలో తేలిగ్గా జీర్ణమయ్యే పీచు (సొల్యుబుల్ ఫైబర్) ఎక్కువగా ఉండే ఆకుకూరలు, తాజా పండ్లు వంటివి ఎక్కువగా తీసుకోవడం, రోజులో ఎక్కువసార్లు మంచినీళ్లు తాగుతూ ఉండటం.మలం గట్టిగా మారడానికి తోడ్పడే ఆహారపదార్థాలైన మసాలాలూ, మాంసాహారం, పచ్చళ్లను బాగా తగ్గించుకోవడం.మాటిమాటికీ నీళ్ల విరేచనాలు అవుతున్నవారు, ఇలా తరచూ ఎందుకు జరుగుతుందన్న విషయాన్ని డాక్టర్ను సంప్రదించి తెలుసుకుని తగిన చికిత్స తీసుకోవడం.మలవిసర్జన తర్వాత ఆ ప్రాంతాన్ని చక్కగా శుభ్రం చేసుకోవడం పొడిగా ఉంచుకోవడం వంటి వ్యక్తిగత పరిశుభ్రత (పర్సనల్ హైజీన్) విధానాలను పాటించడం.మలవిసర్జన తర్వాత టాయిలెట్ పేపర్తో శుభ్రపరచుకునే వారు చాలా మృదువైన వాటినే ఉపయోగించడం.ఒకవేళ అప్పటికే చిన్న పాటి ఫిషర్ ఉన్నవారు మలవిసర్జన సాఫీగా జరిగేలా అక్కడ ఒరిపిడిని తగ్గించే ల్యూబ్రికేటింగ్ ఆయింట్మెంట్స్ వాడటం... లాంటి నివారణ చర్యలు తీసుకోవడం అవసరం. చికిత్స అక్యూట్ ఫిషర్ను కనుగొన్నప్పుడు... నేరుగా ఫిషర్కే చికిత్స అందించడం కాకుండా... దాదాపు 80 శాతం సందర్భాల్లో... అసలు ఫిషర్ ఏర్పడటానికి కారణమైన అంశాలను నివారించడానికే చికిత్స చేస్తుంటారు. ఇందుకోసం తొలుత మలబద్దకాన్ని నివారించే మందుల్ని సూచించడం, మలాన్ని మృదువుగా మార్చే మందులు వాడటం, మలవిసర్జన సమయంలో కలిగే నొప్పిని తగ్గించే మందులు ఇవ్వడం లాంటి చికిత్సలు అందిస్తారు. అలాగే మలవిసర్జన సాఫీగా జరిగేలా పేగు కదలికలు (బవెల్ మూవ్మెంట్స్) క్రమబద్ధంగా జరిగేలా చూసే మందులిస్తారు.శస్త్ర చికిత్స ప్రక్రియలు అక్యూట్ ఫిషర్కు మందులను 3 నుంచి 4 వారాల పాటు వాడినా పెద్దగా గుణం కనిపించని సందర్భాల్లోనూ లేదా యానల్ ఫిషర్ దీర్ఘకాలిక ఫిషర్ (క్రానిక్)గా మారినప్పుడు శస్త్రచికిత్స (సర్జరీ) అవసరం పడవచ్చు. ఆ సర్జరీ విధానాలివి... ల్యాటరల్ ఇంటర్నల్ స్ఫింక్టరెక్టమీ : ఈ శస్త్రచికిత్సను కూడా దేహమంతటికీ పూర్తి మత్తు (జనరల్ అనస్థీషియా) ఇవ్వడం ద్వారా... లేదా వెన్నెముకకు మత్తుమందు (స్పైనల్ అనస్థీషియా) ఇవ్వడం ద్వారా చేస్తారు. ఇందులో స్ఫింక్టర్లో గట్టిబారిన కండర ప్రాంతాన్ని (హైపర్ట్రొఫాయిడ్ ఇంటర్నల్ స్ఫింక్టర్ను) జాగ్రత్తగా ఒలిచినట్లుగా తొలగిస్తారు. దాంతో స్ఫింక్టర్ కండరం తన బిగుతును కోల్పోయి మునుపటిలా మృదువుగా మారుతుంది. ఫలితంగా మలవిసర్జన సమయంలో ఒరిపిడి తగ్గి, మలద్వారం వద్ద ఉన్న పగులు/చిరుగు క్రమంగా తగ్గిపోతుంది. ఇక రెండోదశ చికిత్సగా (సెకండ్ లైన్ ఆఫ్ ట్రీట్మెంట్) మలద్వారం లోపలికి 0.4% నైట్రోగ్లిజరిన్ వంటి మందులతో పాటు గ్లిజెరాల్ ట్రైనైట్రేట్ ఆయింట్మెంట్ వంటివి స్ఫింక్టర్ లోపల పూతమందుగా వాడాల్సి ఉంటుంది. నిఫైడిపైన్ ఆయింట్మెంట్, డిల్షియాజెమ్ ఆయింట్మెంట్ వంటి పూతమందులు కూడా బాగానే పనిచేస్తాయి. స్ఫింక్టర్ డయలేషన్ : ఈ సమస్యకు చేసే శస్త్రచికిత్సలో దేహానికంతటికీ మత్తు (జనరల్ అనస్థీషియా) ఇచ్చి సర్జరీ నిర్వహిస్తారు. ఇందులో మలద్వారాన్ని గట్టిగా మూసుకు΄ోయేలా చేసే స్ఫింక్టర్ను వెడల్పు చేస్తారు. నిజానికి ఈ ప్రక్రియను చాలామంది డాక్టర్లు అంతగా సిఫార్సు చేయరు. ఎందుకంటే ఈ తరహా శస్త్రచికిత్స తర్వాత చాలామంది మలనియంత్రణపై అదుపు కోల్పోయే ప్రమాదం ఉంది. అందుకే ఈ తరహా శస్త్రచికిత్స నిర్వహించాలంటే సర్జన్కు చాలా మంచి నైపుణ్యం ఉండాలి.ల్యాటరల్ ఇంటర్నల్ స్ఫింక్టరెక్టమీ : ఈ శస్త్రచికిత్సను కూడా దేహమంతటికీ పూర్తి మత్తు (జనరల్ అనస్థీషియా) ఇవ్వడం ద్వారా... లేదా వెన్నెముకకు మత్తుమందు (స్పైనల్ అనస్థీషియా) ఇవ్వడం ద్వారా చేస్తారు. ఇందులో స్ఫింక్టర్లో గట్టిబారిన కండర్ర ప్రాతాన్ని (హైపర్ట్రొఫాయిడ్ ఇంటర్నల్ స్ఫింక్టర్ను) జాగ్రత్తగా ఒలిచినట్లుగా తొలగిస్తారు. దాంతో స్ఫింక్టర్ కండరం తన బిగుతును కోల్పోయి మునుపటిలా మృదువుగా మారుతుంది. ఫలితంగా మలవిసర్జన సమయంలో ఒరిపిడి తగ్గి, మలద్వారం వద్ద ఉన్న పగులు/చిరుగు క్రమంగా తగ్గిపోతుంది. శస్త్రచికిత్స వల్ల కలిగే దుష్పరిణామాలు (సైడ్ ఎఫెక్ట్స్) :ఫిషర్కు శస్త్రచికిత్స వల్ల కలిగే ప్రయోజనాలతో పాటు కొన్ని దుష్పరిణామాలను కూడా తెలుసుకోవడం మంచిది. సాధారణంగా ఫిషర్కు శస్త్రచికిత్స చేశాక, ఆ ప్రాంతమంతా గాలిసోకని విధంగా, అవయవాల ముడుతల్లో ఉంటుంది కాబట్టి అక్కడ ఇన్ఫెక్షన్ సోకే ప్రమాదం ఎక్కువ. ఒక్కోసారి శస్త్రచికిత్స తర్వాత రక్తస్రావమూ కావచ్చు. ఫిషర్ క్రమంగా లోపలివైపునకు సాగుతూ పేగుల్లో పొడుగాటి పైపులా పాకుతూ... ‘ఫిస్టులా అనే కండిషన్కూ దారితీయవచ్చు. ఇక అన్నింటికంటే ప్రమాదకరమైన పరిస్థితి ఏమిటంటే... శస్త్రచికిత్స తర్వాత కొందరిలో మలాన్ని లోపలే పట్టి ఉంచేలా చేసే నియంత్రణ శక్తి కోల్పోయి... అక్కడి నుంచి కొద్దికొద్దిగా మలం బయటకు వస్తూ ఉండవచ్చు. దీన్నే ‘ఫీకల్ ఇన్కాంటినెన్స్’ అంటారు. శస్త్రచికిత్స తర్వాత ఈ ఇన్కాంటినెన్స్ వస్తే అది మరింత ఇబ్బందికరం. కాబట్టి ఇలాంటి శస్త్రచికిత్సలు అవసరమైనప్పుడు అత్యంత నిపుణులైన సర్జన్ల ఆధ్వర్యంలోనే ఈ శస్త్రచికిత్సలు జరిగేలా జాగ్రత్తలు తీసుకోవాలి. ఫిషర్ సర్జరీ విషయంలో మరో ముప్పు... ఫిషర్ సమస్యను తగ్గించడానికి చేసే సర్జరీ విజయవంతమైతే ఎలాంటి ఇబ్బందీ ఉండదుగానీ... ఆరు శాతం కేసుల్లో మాత్రం శస్త్రచికిత్స తర్వాత కూడా ఫిషర్ మళ్లీ తిరగబెట్టే అవకాశముంటుంది. ఈ ముప్పును గుర్తుంచుకోవడం మంచిది. ఫిషర్ అనేది ఇటు వ్యక్తిగతంగానూ, అటు సామాజికంగా నలుగురితో కలుస్తుండాన్ని నిరోధిస్తూ... ఇలా అన్ని విధాలా ఇబ్బంది కలిగించే సమస్య. శస్త్రచికిత్స తో నయం చేసుకోవాలనుకున్నా అప్రయత్నంగా, శస్త్రచికిత్సకుల ప్రమేయం లేకుండా కూడా మళ్లీ మళ్లీ తిరగబెట్టేందుకు ఎక్కువ అవకాశమున్న ఇబ్బంది ఇది. చికిత్స కంటే నివారణ మేలు అన్న సూక్తి అన్నిటికంటే ఈ సమస్యకే ఎక్కువగా వర్తిస్తుంది. పైగా చికిత్స కంటే నివారణ చాలా సులువు కూడా. కాబట్టి తేలిగ్గా నివారించే మార్గాలైన... వేళకు భోజనం చేయడం, పీచు (ఫైబర్) పుష్కలంగా ఉండే ఆహారపదార్థాలు తీసుకోవడం, నీళ్లు ఎక్కువగా తాగడం వంటి మంచి ఆహారపు అలవాట్లతోనూ, మలద్వారం వద్ద వ్యక్తిగత పరిశుభ్రత (పర్సనల్ హైజీన్)పాటించడం వంటి మంచి టాయిలెట్ అలవాట్లతోనే ఈ సమస్య నివారణ చాలా తేలిగ్గా జరుగుతుంది. కాబట్టి ఈ మార్గాలను అనుసరిస్తూ ఆరోగ్యకరమైన జీవనశైలితో (ఆహారపు అలవాట్లూ, కొద్దిగా తేలికపాటి వ్యాయామాలతో) అసలు ఫిషర్ అనే సమస్యే దరిచేరకుండా నివారించవచ్చని తెలుసుకోవడం మేలు. ఈ ఆరోగ్యకరమైన జీవనశైలి కేవలం ఫిషర్నే కాదు... అనేక ఇతర ఆరోగ్యసమస్యలనూ నివారిస్తుందని గుర్తుంచుకోవడం మరీ మంచిది. -

‘హెల్త్’ ఛేంజర్!
సాక్షి, అమరావతి: దీర్ఘకాలిక అనారోగ్య సమస్యలకు వ్యాయామం చక్కటి చికిత్సగా మారుతోంది. శారీరక దృఢత్వాన్ని మాత్రమే కాకుండా మానసిక ఆరోగ్యాన్ని మెరుగుపర్చడంలో కీలక భూమిక పోషిస్తోంది. అందుకే ఇటీవల ప్రపంచవ్యాప్తంగా వ్యాయామంపై ఆసక్తి పెరుగుతోంది. అనారోగ్య సమస్యలతో బాధపడుతున్న వ్యక్తులు జిమ్ల బాట పడుతున్నారు. యునైటెడ్ కింగ్డమ్కు చెందిన ఒక సంస్థ ‘యూకే యాక్టివ్’ పేరుతో చేసిన పరిశోధనలో ఈ విషయాలు గుర్తించారు.ప్రమాదంలో గాయపడటం వల్ల వచ్చే సమస్యలు, ఆందోళన, నిరాశ వంటి మానసిక ఆరోగ్య రుగ్మతల నుంచి కాపాడటంలో జిమ్లు కీలకంగా వ్యవహరిస్తున్నట్లు ఈ పరిశోధనలో గుర్తించారు. ‘దాదాపు దీర్ఘాకాలిక ఆరోగ్య సమస్యలతో బాధపడుతూ జిమ్లకు వెళుతున్నవారిలో 77శాతం మంది శారీరక దృఢత్వం, మానసిక ఆరోగ్యాన్ని కోరుకుంటున్నారు. ఆత్మవిశ్వాసం పెంచుకునేందుకు, నిద్ర సమస్యలను అధిగమించేందుకు, ఆరోగ్య సూత్రాలు పాటించాలనే ఆకాంక్షలతో జిమ్ సభ్యత్వాలు తీసుకుంటున్నారు’ అని ఆ సర్వేలో తేలింది. ఇదే పరిస్థితి ప్రపంచ వ్యాప్తంగా ఉందని ఆ సర్వే వెల్లడించింది.మరికొన్ని సర్వేల్లో తేలిన ముఖ్యాంశాలు⇒ వ్యాయామం వల్ల కలిగే ఉపయోగాల గురించి మరి కొన్ని సంస్థలు కూడా తమ పరిశోధనల్లో గుర్తించిన అంశా లను ఇటీవల వెల్లడించాయి.⇒ క్రమం తప్పకుండా శారీరక శ్రమ చేయడం ద్వారా టైప్–2 డయాబెటిస్ నుంచి బయటపడవచ్చని స్పోర్ట్ ఇంగ్లండ్ వెల్లడించింది. నిరాశ వంటి మానసిక రుగ్మతలతో బాధపడుతున్న కేసులు కూడా వ్యాయామం వల్ల గణనీయంగా తగ్గుతున్నాయని పేర్కొంది.⇒ఫిట్నెస్ సేవలను విస్తృతం చేయడం వల్ల కలిగే ఆర్థిక ప్రయోజనాలను అందరూ గుర్తించాలని స్పోర్ట్ ఇంగ్లాండ్ సూచించింది.⇒ ప్రపంచ ఆరోగ్య సంస్థ గత ఏడాది విడుదల చేసిన డేటా ప్రకారం ప్రపంచ వ్యాప్తంగా దాదాపు 31శాతం మంది వ యోజనులు... అంటే సుమారు 180కోట్ల మంది అవసరమైన శారీరక శ్రమ స్థాయి కన్నా దిగువన ఉన్నారని డబ్ల్యూహెచ్వో వెల్లడించింది. ఇదే పరిస్థితి కొనసాగితే 2030 నాటికి ఆ సంఖ్య 35శాతానికి పెరుగుతుందని అంచనా వేసింది. ⇒ ఈ క్రమంలో వారానికి కనీసం 75–150 నిమిషాలకు పైగా తీవ్రమైన శారీరక శ్రమ లేదా దానికి సమానమైన పని చేయాలని డబ్ల్యూహెచ్వో సూచించింది.⇒ శారీరక నిష్క్రియాత్మకత వల్ల పెద్దలు గుండెపోటు, స్ట్రోకులు, టైప్–2 డయాబెటిస్, రొమ్ము, పెద్ద పేగు క్యాన్సర్లు వంటి వ్యాధుల బారిన పడే ప్రమాదం ఉందని హెచ్చరించింది. ⇒ భారతీయుల్లో ఎక్కువ మంది ఫిట్నెస్ సమస్యలతో బాధపడుతున్నారని, ప్రస్తుతం ఉన్న పరిస్థితి ఇలాగే కొనసాగితే 2030 నాటికి 60శాతం మంది పెద్దలు అనారోగ్యం బారినపడతారని లాన్సెట్ అధ్యయనంలో తేలింది. ముఖ్యంగా పురుషులతో పోలిస్తే మహిళలు తగినంత శారీరకంగా చురుగ్గా లేరని తేల్చింది. -

హవ్వ.. అవ్వ
-

పిగ్మెంటేషన్ సమస్య తగ్గాలంటే..!
రకరకాల కారణాల వల్ల ముఖంపై పిగ్మెంటేషన్ వస్తుంటుంది చాలామందికి. చూడటానికి అది చాలా ఇబ్బందిగా ఉంటుంది. దానికి క్రీములు, ఇతర మందులు వాడే బదులు ఒక బంగాళదుంపని తురిమి అందులో పావు కప్పు నిమ్మరసం కలపండి. పిగ్మెంటేషన్ ఎక్కువగా ఉన్న చోట ఈ మాస్క్ని వేసుకుని అరగంట ఆగి చల్లని నీటితో కడిగేయాలి. ఇలా రోజుకి రెండుసార్లు చేయవచ్చు. రెండు టేబుల్ స్పూన్ల తేనెలో రెండు టేబుల్ స్పూన్ల నిమ్మరసం కలిపి అవసరమున్న చోట ఈ మిశ్రమాన్ని పూతలా వేసుకోవాలి. తర్వాత గోరు వెచ్చని నీటిలో మెత్తటి బట్ట ముంచి పిండేసి ఆ బట్టని ఈ మిశ్రమం అప్లై చేసిన చోట కవర్ చేసినట్లుగా వేయండి. ఇరవై నిమిషాల తరువాత గోరు వెచ్చని నీటితో కడిగేయండి. ఇలా వారానికి ఒకసారి చేయాలి. ఇలా చేయడం వల్ల పిగ్మెంటేషన్ సమస్య తగ్గి ముఖం మిలమిలలాడుతుంది. పిగ్మంటేషన్ని పోగొట్టే డ్రింక్లు ..కీర, దానిమ్మ, కరివేపాకు ఆకులు, నిమ్మరసంతో ఈ ఇంటి డ్రింకు ఎంతో సులువుగా తయారు చేసుకోవచ్చు. ఈ డ్రింకు లాభాలు ఎన్నో. కీరకాయల్లో యాంటాక్సిడెంట్లు, సిలికా అత్యధికంగా ఉంటాయి. ఇవి పిగ్మెంటేషన్ ను తగ్గించడంలో బాగా ఉపయోగపడతాయి. ఈ డ్రింకులో ఉపయోగించే దానిమ్మ పండులో విటమిన్ సి పుష్కలంగా ఉంటుంది. అలాగే యాంటాక్సిడెంట్లతో పాటు చర్మాన్ని మెరిపించే సుగుణాలు ఎన్నో ఉన్నాయి. ఇవి పిగ్మెంటేషన్ మచ్చలను పోగొట్టడంలో బాగా పనిచేస్తాయి.ఈ డ్రింకులో వేసే కరివేపాకుల్లో కూడా యాంటాక్సిడెంట్లతో పాటు విటమిన్ సి బాగా ఉంది. అలా కరివేపాకులు కూడా పిగ్మెటేషన్ ను తగ్గించడంలో ఎంతో శక్తివంతంగా పనిచేస్తాయి. ఇక నిమ్మరసంలో విటమిన్ సి ఎంత ఎక్కువగా ఉంటుందో అందరికీ తెలిసిన విషయమే. నిమ్మరసం చర్మంపై ఏర్పడ్డ నల్లమచ్చలను తగ్గించి చర్మాన్ని కాంతివంతంగా చేస్తుంది. అంతేకాదు స్కిన్ టోన్ కూడా సమంగా ఉండేలా తోడ్పడుతుంది.తయారీ విధానం: చిన్న కీరకాయ ఒకటి, అరకప్పు దానిమ్మ గింజలు, పది పన్నెండు కరివేపాకులు, అరచెక్క నిమ్మరసం రెడీ పెట్టుకోవాలి. వీటన్నింటినీ బ్లెండర్ లో వేసి బాగా కొట్టాలి. ఆ డ్రింకును గ్లాసులో పోసుకుని తాగాలి అంతే. ఈ డ్రింకు వల్ల పిగ్మెంటేషన్ తగ్గడంతో పాటు ఇందులోని యాంటాక్సిడెంట్ల వల్ల శరీరంలోని ఫ్రీరాడికల్స్ న్యూట్రలైజ్ అవుతాయి. ఆక్సిడేటివ్ స్ట్రెస్ ను ఈ డ్రింకు తగ్గిస్తుంది. అంతేకాదు సెల్యులార్ పునరుద్ధరణ కూడా చేస్తుంది. -

కొత్త ‘వెపన్స్’తో కేన్సర్పై ‘వార్’
ప్రస్తుతం మానవాళిని వణికిస్తోన్న అత్యంత ప్రమాదకర వ్యాధుల్లో కేన్సర్ ఒకటి. దీనికి సంబంధించిన చికిత్సలతో పాటు కొత్త కొత్త కేన్సర్లు కూడా పుట్టుకొస్తున్నాయి. ఈ నేపథ్యంలో మంగళవారం(ఫిబ్రవరి 4) కేన్సర్ అవగాహన దినోత్సవాన్ని పురస్కరించుకుని వైద్యులు అందిస్తున్న కొన్ని కొత్త చికిత్సా విధానాలు ఒకసారి చూద్దాం.అందుబాటులోకి అత్యాధునిక చికిత్సలు..ఓ వైపు కేన్సర్ వ్యాధి విజృంభణతో పాటు మరోవైపు ఆ వ్యాధి చికిత్సకు సంబంధించి అనేక కొత్త కొత్త పద్ధతులు కూడా అందుబాటులోకి వస్తున్నాయి. అన్ని కేన్సర్లకు సంబంధించి ఇటీవల ట్రీట్మెంట్ అడ్వాన్స్ చికిత్సా విధానాలు బాగా ఎక్కువయ్యాయి. రోగుల క్షేమం దృష్ట్యా ఎప్పటికప్పుడు ఆయా చికిత్సలను మేం అందిపుచ్చుకోవాల్సిందే.. అనుసరించాల్సిందే. ఈ మధ్య కాలంలో రోబోటిక్ సర్జరీ ఎక్కువ ఉపయోగించడం వల్ల చాలా మెరుగైన ఫలితాలు వస్తున్నాయి. బ్రెస్ట్ కేన్సర్కు సంబంధించి సెంటినల్ లింఫ్ మోడ్ బయాప్సీ అనే కాన్సెప్ట్ ఒకటి. దీని ద్వారా సంక భాగంలో సర్జరీ అసవరాన్ని నివారించవచ్చు. ఇదే విధంగా రేడియేషన్స్లో కూడా కేవలం కేన్సర్ సోకిన ప్రదేశంలోని గడ్డ వరకే రేడియేషన్ చేసే టెక్నిక్స్ వచ్చాయి. దీని వల్ల సైడ్ అఫెక్ట్స్ బాగా తక్కువ ఉంటాయి. అంతేకాకుండా రీ కన్స్ట్రక్షన్స్... అంటే సర్జరీ తర్వాత కాస్మెటిక్ సర్జరీ బాగా ఎక్కువైంది. కొంత మంది పేషెంట్స్కి బ్రెస్ట్ కేన్సర్కి రోబోటిక్ సర్జరీ కూడా చేస్తున్నాం. థైరాయిడ్ కేన్సర్ చికిత్సలో ‘స్కార్ లెస్ నెక్ సర్జరీ విత్ రోబోటిక్’ వంటివి వచ్చాయి. అంటే మెడ మీద మచ్చ లేకుండానే సర్జరీ చేసే ఛాన్సుంది.ఇక పాంక్రియాటిక్ కేన్సర్ చికిత్సలో రోబోటిక్ టెక్నాలజీ అందుబాటులోకి వచ్చింది దీని వల్ల అతి తక్కువగా లేదా అసలు ఐసీయూలో ఉండాల్సిన అవసరం లేకుండా, అలాగే హాస్పిటల్లో ఉండాల్సిన సమయం బాగా తగ్గించేస్తూ రికవరీ త్వరగా అవుతుంది. అలాగే హైటెక్ అనే కొత్త కాన్సెప్ట్ను కూడా అండాశయ కేన్సర్లకు మాత్రమే కాకుండా ఇతర కేన్సర్లకు కూడా ఉపయోగిస్తున్నారు. అవయవాన్ని కాపాడుతూ కేన్సర్ చికిత్స చేసే ఆర్గాన్ కన్సర్వేషన్ కూడా కొత్తగా వచ్చిందే. వ్యాధి రాక ముందే పోగొట్టవచ్చు...అంతేకాకుండా కేన్సర్ చికిత్సలో జెనెటిక్ రీసెర్చ్ అనేది ఈ మధ్య చాలా ఎక్కువైంది. ఈ జెనెటిక్ కౌన్సిలింగ్, జెనెటిక్ టెస్టింగ్ చేయడం వల్ల కేన్సర్ని రాక ముందుగానే గుర్తించి తగిన చికిత్స ఇవ్వొచ్చు తద్వారా . కేన్సర్ డెవలప్ రాకుండానే సర్జరీ చేసేస్తారు. అదే విధంగా పెట్ స్కాన్ లాగే పెట్ ఎంఆర్ అనే కొత్త డయాగ్నసిస్ కూడా ఒకటి.–డా.మధు దేవరశెట్టి, సీనియర్ కన్సల్టెంట్ సర్జికల్ అంకాలజిస్ట్రోబొటిక్ సర్జన్, కిమ్స్ ఆసుపత్రి. -

గూడు లేక.. అద్దె ఇంటికి వెళ్లలేక
ముస్తాబాద్(సిరిసిల్ల): గూడు లేక.. అద్దె ఇంటికి వెళ్లలేక.. మృతదేహంతో ఓ కుటుంబం రాత్రంతా అంబులెన్స్లో ఉన్న హృదయ విదారకర సంఘటన రాజన్నసిరిసిల్ల జిల్లా ముస్తాబాద్ మండల కేంద్రంలో చోటుచేసుకుంది. ఖరీదైన వైద్యం పొందలేని నేత కార్మికుడు మృతిచెందగా.. భార్య ముగ్గురు పిల్లలతో కలిసి భర్త మృతదేహంతో రాత్రంతా చలిలోనే ఉండటం చూసి గ్రామస్తులు కంటతడి పెట్టారు. వివరాల్లోకి వెళ్తే.. ముస్తాబాద్కు చెందిన బిట్ల సంతోష్(48) వార్పిన్ నేత కార్మికుడిగా పని చేసేవాడు. కేన్సర్తో బాధపడుతూ శుక్రవారం రాత్రి తీవ్ర అస్వస్థతకు గురయ్యాడు. కుటుంబసభ్యులు అంబులెన్స్లో సిరిసిల్లకు తరలిస్తుండగా మార్గమ«ధ్యలో మృతిచెందాడు. అద్దె ఇంట్లో ఉంటూ భార్య శారద, ఇద్దరు కూతుళ్లు, కుమారుడిని పోషిస్తున్న సంతోష్ మృతితో వారు కన్నీరుమున్నీరుగా విలపించారు. అతని మృతదేహాన్ని అద్దె ఇంటికి తీసుకెళ్లలేక పూర్తిగా శిథిలమైన తమ పూర్వీకుల ఇంటికి తీసుకెళ్లి, రాత్రంతా చలిలో ఉన్నారు. ఈ ఘటన సోషల్మీడియాలో వైరల్ అవడంతో తహసీల్దార్ సురేశ్, కాంగ్రెస్ మండల అధ్యక్షుడు యెల్ల బాల్రెడ్డి, కాంగ్రెస్, బీఆర్ఎస్ నాయకులు స్పందించారు. చందాలు పోగు చేశారు. బాధిత కుటుంబాన్ని ఓదార్చారు. బాధిత కుటుంబానికి ఇల్లు..నేత కార్మికుడు సంతోష్ కుటుంబ దీనగాథ తెలుసుకున్న కాంగ్రెస్ సిరిసిల్ల ఇన్చార్జి కేకే మహేందర్రెడ్డి విషయాన్ని కలెక్టర్ సందీప్కుమార్ ఝా దృష్టికి తీసుకెళ్లారు. వెంటనే స్పందించిన ఆయన.. బాధితులకు డబుల్ బెడ్రూం ఇల్లు ఇవ్వాలని తహసీల్దా ర్ సురేశ్, ఎంపీడీవో బీరయ్యలను ఆదేశించారు. వారు కాంగ్రెస్ మండల అధ్యక్షుడు బాల్రెడ్డి చేతులమీదుగా బాధిత కుటుంబానికి డబుల్ బెడ్రూం ఇంటి తాళాలు అందజేశారు. సంతోష్ కుటుంబానికి అండగా ఉంటామని, చిన్నారుల చదువులకు సహకరిస్తామని అధికారులు హామీ ఇచ్చారు. -

అనుమానిత వ్యాధి: ఒకరు మృతి.. వెంటిలేటర్పై 16 మంది.. 100 దాటిన బాధితులు
ముంబై: మహారాష్ట్రను అనుమానిత వ్యాధి వణికిస్తోంది. గుల్లెయిన్-బారే సిండ్రోమ్(జీబీఎస్)గా భావిస్తున్న ఈ వ్యాధి కారణంగా షోలాపూర్లో చార్టర్డ్ అకౌంటెంట్ ఒకరు మృతిచెందారు. కొత్తగా ఈ వ్యాధి మరో 28 మందికి సోకిందని, దీంతో బాధితుల సంఖ్య 101కి చేరిందని మహారాష్ట్ర ఆరోగ్య శాఖ తెలిపింది.టైమ్స్ ఆఫ్ ఇండియా నివేదిక ప్రకారం ఈ వ్యాధితో బాధపడుతున్న 16 మంది బాధితులు ప్రస్తుతం వెంటిలేటర్ సాయంతో చికిత్స పొందుతున్నారు. ఈ వ్యాధి లక్షణాలు కలిగిన వారిలో 19 మంది తొమ్మిదేళ్ల కంటే తక్కువ వయస్సు గలవారని, ఇప్పటివరకు 50 నుంచి 80 ఏళ్ల మధ్య వయస్సు గల వారిలో 23 కేసులు నమోదయ్యాయని వైద్య అధికారులు తెలిపారు. జనవరి 9న పూణేలోని ఒక ఆస్పత్రిలో చేరిన రోగి మొదటి జీబీఎస్ కేసుగా ఆరోగ్య శాఖ అనుమానిస్తోంది.బాధితుల నుండి తీసుకున్న నమూనాలలో క్యాంపిలో బాక్టర్ జెజుని బ్యాక్టీరియా ఉన్నట్లు పరీక్షల్లో తేలింది. పూణేకు ప్రధాన నీటి వనరు అయిన ఖడక్వాస్లా ఆనకట్ట సమీపంలోని బావిలో ఈ. కోలి అనే బాక్టీరియా అధిక స్థాయిలో ఉందని అధికారుల పరీక్షల్లో తేలింది. దీంతో ఈ నీటిని వినియోగించేవారు ముందుగా మరిగించి, వినియోగించాలని అధికారులు సూచిస్తున్నారు.ఆదివారం నాటి వరకు 25,578 ఇళ్లను సర్వే చేసినట్లు ఆరోగ్య శాఖ అధికారులు తెలిపారు. బాధితులను కనుగొనేందుకే ఈ సర్వే చేపడుతున్నట్లు పేర్కొన్నారు. జీబీఎస్ చికిత్స చాలా ఖరీదైనదని, ఒక్కో ఇంజెక్షన్ ధర రూ.20 వరకూ ఉంటుందనే వార్తలు వినిపిస్తున్నాయి. జీబీఎస్ అనేది శరీర రోగనిరోధక వ్యవస్థను అమితంగా ప్రభావితం చేస్తుంది. మెదడుకు సంకేతాలను తీసుకెళ్లే నరాలపై దాడి చేస్తుంది. అయితే ఈ వ్యాధి బారినపడిన 80 శాతం మంది రోగులు సరైన చికిత్స తీసుకుంటే ఆరు నెలల్లోనే కోలుకుంటారని వైద్యులు చెబుతున్నారు. ఇది కూడా చదవండి: Mahakumbh-2025: ఏడాదిన్నరగా పరారై.. పుణ్యస్నానం చేస్తూ పోలీసులకు చిక్కి.. -

ఇలాంటి పీడ కలలు మీకూ వచ్చాయా? అర్థం, అనర్థాలేమిటి?
పీడకలలు (Nightmares) ప్రతి ఒక్కరికీ తమ జీవితంలోని ఏదో ఒక సమయంలో రావడం మామూలే. తీవ్రమైన మానసిక ఒత్తిడికీ, ఆవేదనకు గురైన / గురవుతున్న వారితో పాటు ఆర్థిక, సామాజిక కారణాలతో బాధపడుతూ ఉండేవారికి ఇలా పీడకలలు వచ్చే అవకాశం ఎక్కువ. ఇక మరికొందరిలో సుదీర్ఘ విమాన ప్రయాణం తర్వాత జెట్లాగ్ టైమ్లో లేదా ఆ తర్వాత కూడా పీడకలలు రావచ్చు. ఇవి అదేపనిగా వస్తుంటే అందుకు కారణాలేమిటి, వాటికి చికిత్స ఏమిటన్న విషయాలను తెలుసుకుందాం.అందరి జీవితాల్లో ఏదో ఒక సమయంలో పీడకలలు రావడం అన్నది సాధారణమే అయినా... కొందరిలో రోజూ అలాంటి కలలే వస్తూ ఉండటం వల్లా... అలాగే వాటి దుష్ప్రభావం వారి దైనందిన జీవితంపై పడటంతో సామాజికంగా, వృత్తిపరంగా, ఆర్థికంగా దెబ్బతినడం జరగవచ్చు. దాంతో తమకు సంబంధించిన ఇతరత్రా పనులేవీ చేసుకోలేని విధంగా తీవ్రమైన మానసిక ఆందోళనకూ, తీవ్రమైన ఒత్తిడికీ, ఆందోళనకూ గురయ్యే అవకాశాలు ఎక్కువ. మాటిమాటికీ పీడకలలు వచ్చే కండిషన్ను ‘నైట్మేర్ డిజార్డర్’(Nightmare disorder)గా చెబుతారు. గతంలో ఈ మానసిక సమస్యను ‘డ్రీమ్ యాంగ్జైటీ డిజార్డర్’(Dream anxiety disorder) అనే వారు. అయితే ఇప్పుడు ఈ సమస్యను ‘నైట్మేర్ డిజార్డర్’ లేదా ‘రిపీటెడ్ నైటమేర్స్’ (Repeated nightmares) అంటున్నారు. (కాలుష్యం కాటేస్తది.. చెవి, ముక్కు, గొంతు జాగ్రత్త!)సాధారణంగా ‘నైట్మేర్ డిజార్డర్’ సమస్యకు మందుల అవసరం పెద్దగా ఉండకపోవచ్చు. అయితే ఇలాంటి బాధితులకు ధైర్య వచనాలు చెప్పి సాంత్వన కలిగించడం అవసరం. అలాగే వాళ్లకు యాంగై్జటీ, ఒత్తిడి కలిగించే అంశాల విషయంలో కౌన్సెలింగ్ ఇవ్వాల్సి ఉంటుంది. ఇలాంటి చర్యలతో ఈ సమస్యను చాలావరకు పరిష్కరించవచ్చు. అయితే కొంతమందిలో పదే పదే ఇలాంటి కలలు రావడానికి మరో అంతర్గత కారణం ఏదో ఉండి ఉంటుంది. అలాంటి అండర్లైయింగ్ మెడికల్ సమస్యలకు తగిన మందులు ఇవ్వడం ద్వారా కూడా ఇలాంటి కలలు రాకుండా చూడవచ్చు. మానసిక వైద్యనిపుణుల పర్యవేక్షణలో స్ట్రెస్ రెడ్యూసింగ్ టెక్నిక్లతో బాధితుల్లో ఒత్తిడి తగ్గించడం వల్ల కూడా ఇవి తగ్గిపోవచ్చు. అయితే భయంకరమైన యుద్ధం, కుటుంబంపై దాడి, కుటుంబ పెద్ద మరణం... ఇలాంటి ఏవైనా కారణాలతో కుటుంబమంతా అల్లకల్లోలం కావడం వంటి అత్యంత తీవ్రమైన వేదన కలిగించే దుర్ఘటన తర్వాత కలిగే... పోస్ట్ ట్రామాటిక్ స్ట్రెస్ డిజార్డర్’కు లోనైనవారిలో ‘ఇమేజరీ రిహార్సల్ థెరపీ’ అనే చికిత్సను అందిస్తారు. ఇందులో బాధితుల్లో వచ్చే పీడకల చివర్లో అంతా సుఖాంతమైనట్లుగా బాధితుల మనసులో నాటుకుపోయేలా చేస్తారు. ఫలితంగా పీడకలలు క్రమంగా తగ్గిపోయే అవకాశం ఉంటుంది. ఇదీ చదవండి: భరించలేని మోకాళ్ల నొప్పులకు.. సూపర్ ఫుడ్ ఈ లడ్డూ...అంతేనా! -

వింటర్ కేర్ : పాదాల పగుళ్లకు స్ప్రే
చలికాలంలో చర్మ సమస్యలు సాధారణం. వీటిలో పాదాల పగుళ్లు, ట్యాన్, తిమ్మిర్లు,పాదాల నుంచి వేడి ఆవిర్లు కమ్మినట్లు అనిపించడం వంటివి ఎదుర్కొంటూ ఉంటాం. ఇంట్లోనే కొన్ని జాగ్రత్తలు తీసుకుంటూ పాదాలచర్మాన్ని కాపాడుకోవచ్చు.మృదువుగానూ మార్చుకోవచ్చు.తిమ్మిర్లు తగ్గడానికి...∙ఈ కాలం ఎక్కువసేపు కుర్చీ, సోఫాలో కూర్చునే వారికి తిమ్మిర్ల సమస్య ఎక్కువ. అలాంటప్పుడు గ్లాసు వేడినీళ్లలో స్పూన్ వెనిగర్ కలిపి, దానిలో దూదిముంచి, దాంతో రెండు పాదాలు పూర్తిగా తుడవాలి. దీనివల్ల తిమ్మిర్లు,పాదాల చర్మం ΄÷డిబారడం వంటి సమస్యలు తగ్గుతాయి. కాటన్ సాక్సులు వేసుకుంటే కాళ్ల తిమ్మిర్లు తగ్గుతాయి.పగుళ్ల నివారణకు...పాదాల చర్మం భరించగలిగేంత వేడినీటిలో రాళ్ల ఉప్పు వేసి ఐదు నిమిషాలు ఉంచి తీయాలి. స్పూన్ అలోవెరా జెల్, స్పూన్ గ్లిజరిన్, విటమిన్ – ఇ క్యాప్సుల్, కొంచెం రాక్ సాల్ట్... ఇవన్నీ బాగా కలపాలి. పాదాల పగుళ్లుపైన ఈ మిశ్రమాన్ని అప్లై చేయాలి. తర్వాత పాలిథిన్ కవర్తోపాదం మొత్తం మూసేయాలి. 10 నిమిషాలు అలాగే ఉంచి, తర్వాత కవర్ తీసేయాలి. దీనివల్ల పాదాల వేడి, నెమ్మదిగా పగుళ్లు తగ్గుతాయి.ట్యాన్ ఏర్పడితే...∙చలికాలం క్రీములు, లోషన్లు పాదాలకు ఎక్కువ రాస్తుంటాం. బయటకు వెళ్లినప్పుడు దుమ్ము, ఎండవల్ల ట్యాన్ ఏర్పడుతుంది. ఈ సమస్య నివారణకు.. స్పూన్ టమోటా రసంలో స్పూన్ బంగాళ దుంప రసం, స్పూన్ వెనిగర్, శనగపిండి లేదా కాఫీ పొడి వేసి కలపాలి. ఈ మిశ్రమాన్నిపాదాలకు అప్లై చేసి, పదిహేను నిమిషాలు ఉంచి, వాటర్ స్ప్రే చేసి, కాటన్ క్లాత్తో తుడిచేయాలి. వారానికి 2–3 సార్లు చేసుకుంటే ట్యాన్ తగ్గిపోతుంది.శుభ్రమైన గోళ్లుపాదాల గోళ్లు శుభ్రంగా ఉండాలంటే పెట్రోలియం జెల్లీని కొద్దిగా కరిగించి, దాంట్లో విటమిన్– ఇ క్యాప్సుల్, గ్లిజరిన్, రోజ్వాటర్ కలిపి రాత్రి పడుకునే ముందు గోళ్లచుట్టూ అప్లై చేయాలి. రోజూ ఇలా చేస్తుంటే గోళ్లు ఆరోగ్యంగా ఉంటాయి.మృదువైన చర్మానికి...రోజ్వాటర్, రోజ్మెరీ ఆయిల్, నీమ్ ఆయిల్, అలోవెరా ఆయిల్ అన్నీ సమపాళ్లలో కలిపి స్ప్రే బాటిల్లో పోయాలి. ఈ మిశ్రమాన్ని రోజూ పడుకునే ముందు పాదాలకు స్ప్రే చేయాలి. ఇలా చేస్తే పాదాల చర్మం మృదువుగా అవుతుంది. – సంతోష్ కుమారి, బ్యూటీషియన్ -

నగదు రహిత చికిత్స పథకం తీసుకురావాలి
న్యూఢిల్లీ: రోడ్డు ప్రమాద బాధితులకు చికిత్స అందించే విషయంలో సుప్రీంకోర్టు కీలకమైన తీర్పు వెలువరించింది. ప్రమాదం జరిగిన తర్వాత గోల్డెన్ అవర్ కాలంలో బాధితులకు నగదు రహిత వైద్య చికిత్స అందించేలా ఒక పథకాన్ని తీసుకురావాలని కేంద్ర ప్రభుత్వాన్ని ఆదేశించింది. మోటార్ వాహనాల చట్టం–1988లోని సెక్షన్ 162(2) ప్రకారం ఈ పథకం అమల్లోకి తేవాలని పేర్కొంది. ఈ ఏడాది మార్చి 14వ తేదీలోగా పథకాన్ని రూపొందించి, అమలు చేయాలని స్పష్టంచేసింది. దీనివల్ల విలువైన ప్రాణాలను కాపాడవచ్చని పేర్కొంది. సెక్షన్ 2(12–ఎ) ప్రకారం గోల్డెన్ అవర్ అంటే ప్రమాదం జరిగిన తర్వాత తొలి గంట. రోడ్ ప్రమాదంలో క్షతగాత్రులుగా మారిన వారికి తొలి గంటలో చికిత్స అందిస్తే వారి ప్రాణాలు కాపాడే అవకాశాలు అధికంగా ఉంటాయని డాక్టర్లు చెబుతున్నారు. చికిత్స ఆలస్యమవుతున్న కొద్దీ ప్రాణాలు కాపాడడం కష్టమవుతుందని పేర్కొంటున్నారు. చట్టప్రకారం గోల్డెన్ అవర్లో బాధితు లకు నగదు రహిత చికిత్స అందించేలా కేంద్ర ప్రభుత్వాన్ని ఆదేశించాలని కోరుతూ దాఖలైన పిటిషన్పై జస్టిస్ అభయ్ ఎస్.ఓకా, జస్టిస్ అగస్టీన్ జార్జి మాసిహ్తో కూడిన సుప్రీంకోర్టు ధర్మాసనం బుధవారం విచారణ చేపట్టింది. ఈ ఏడాది మార్చి 14వ తేదీలోగా పథకాన్ని తీసుకురావాల్సిందేనని, ఈ గడువును పొడిగించే ప్రసక్తే లేదని తేల్చిచెప్పింది. -

HMPV : మళ్లీ మాస్క్ వచ్చేసింది.. నిర్లక్ష్యం వద్దు!
హ్యూమన్మెటాప్ న్యుమో వైరస్(HMPV) భయం లేదు.. ఆందోళన లేదు అనుకుంటూ ఉండగానే మాయదారి వైరస్ మన దేశంలోకి కూడా ప్రవేశించింది.ప్రస్తుతం చైనా దేశాన్ని ఉక్కిరిబిక్కిరి చేస్తున్న వైరస్ క్రమంగా ఇండియాతోపలు పలు దేశాల్లోతన ఉనికిని చాటుకుంటోంది. కేసుల సంఖ్య పెరుగుతూ ఉండటంతో ప్రజలు అప్రమత్తంగా ఉండాలని మలేషియా ఆరోగ్య మంత్రిత్వ శాఖ కూడా ఒక ప్రకటన విడుదల చేసింది. ప్రస్తుతానికి ఆందోళన చెందాల్సిన అవసరం లేదని భారత్ ఆరోగ్య అధికారులు నొక్కి చెప్పారు. అలా ప్రకటించారో లేదో ఇలా హెచ్ఎంపీవీ వైరస్ తొలి కేసు కర్ణాటక రాజధాని బెంగళూరులో నమోదైంది. ఈవైరస్ బారిన శిశువుకు వైద్యం చేస్తుండగానే మరో చిన్నారికి కూడా ఇలా మూడు కేసులు నమోదు కావడంతో దేశంలో అందోళన మొదలైంది. కొత్తది కాదు మనదేశంలో విస్తరించకుండా ఉండాలేంటే ఏం చేయాలి? ఎలాంటి జాగ్రత్తలు తీసుకోవాలి. HMPV వైరస్ కొత్తతేదీ కాదు. న్యుమోవిరిడే కుటుంబానికి చెందిన మెటాప్న్యూమోవైరస్ ఒక సాధారణ శ్వాసకోశ వైరస్. శ్వాసకోశ ఇన్ఫెక్షన్ అంటే జలుబుకు కారణమవుతుంది. శీతాకాలంలో సాధారణంగా వచ్చే జలుబు..శ్వాసకోశ సిన్సిటియల్ వైరస్, ఫ్లూ లాంటిదే అంటున్నారు వైద్యులు. సరైన సమయంలో చికిత్స తీసుకుంటే సరిపోతుంది.టీకా లేదుఅయితే ప్రస్తుతానికి దీనికి టీకా అందుబాటులో లేదు కనుక కొన్ని కచ్చితమైన జాగ్రత్తలు తీసుకోవాల్సిందే. ఈ వైరస్ వ్యాప్తిని అడ్డుకునేందుకు మాస్క్, శానిటైజేషన్, హ్యాండ్ వాష్, సామాజికి దూరం చాలా ముఖ్యం. 20 సెకన్ల పాటు సబ్బు నీటితో తరచుగా చేతులు కడుక్కోవాలి. అనారోగ్యంతో ఉన్న వ్యక్తులతో దూరాన్ని పాటించాలి. వైరస్బారిన పడిన వారు సెల్ఫ్ ఐసోలేషన్ పాటించడం ఉత్తమం.ఎలా వ్యాపిస్తుందిHMPV సోకిన వ్యక్తిదగ్గినప్పుడు లేదా తుమ్మినప్పుడు వచ్చే తుంపరల ద్వారా వ్యాపిస్తుంది. వైరస్-కలుషితమైన వాతావరణాలకు గురికావడం వల్ల కూడా ఇన్ఫెక్షన్ వ్యాప్తి చెందుతుంది.మాస్కే మంత్రం!మాస్క్ కచ్చితంగా ధరించాలిచేతులను శుభ్రంగా కడుక్కోవాలి. సామాజిక దూరాన్ని పాటించాలి.పదే పదే కళ్ళు, ముక్కు , నోటిని తాకడం మానువాలి. అనారోగ్యంగా అనిపిస్తే లేదా దగ్గు, గొంతు నొప్పి లేదా జ్వరం వంటి లక్షణాలు కనిపిస్తే, చికిత్స తీసుకోవాలి.వైరస్ ఇతరులకు వ్యాపించకుండా ఉండేందుకు ఇంట్లోనే ఉండాలిడోర్ నాబ్లు, లైట్ స్విచ్లు , స్మార్ట్ఫోన్లు వంటి కలుషితమైన ఉపరితలాలను క్రమం తప్పకుండా శానిటైజ్ చేయాలి.అనారోగ్యం సంకేతాలను చూపించే వ్యక్తుల నుండి సురక్షితమైన దూరం పాటించాలి.ఈ వైరస్ ఎక్కువగా, పిల్లలు, వృద్ధుల్లో కనిపిస్తోంది కనుక వీరి పట్ల మిగిలిన కుటుంబ సభ్యులు అప్రమత్తంగా ఉండాలి.వేడి నీటిని తాగుతూ, ఆహార పదార్థాలను వేడి వేడిగా తింటూ ఉండాలి.బయటి ఫుడ్కు ఎంత దూరంగా ఉంటే అంత మంచిది.రోగ నిరోధక శక్తిని పెంచే ఆహారాన్ని తీసుకోవాలి.హెచ్ఎంపీవీ లక్షణాలుదగ్గు, జ్వరం. జలుబు,గొంతు నొప్పి, ఊపిరి ఆడకపోవడంఎగువ శ్వాసకోశ ఇన్ఫెక్షన్, కొన్నిసార్లు న్యుమోనియా, ఆస్తమా వంటి ఇతర శ్వాసకోశ వ్యాధులకు దారితీస్తుంది. లక్షణాలు మరింత ముదిరితే క్రానిక్ అబ్స్ట్రక్టివ్ పల్మనరీ డిసీజ్ (COPD)గా మారవచ్చు.నోట్: జలుబు, ఫ్లూ లక్షణాలు కనిపిస్తే అందోళన పడకుండా వెంటనే వైద్యులను సంప్రదించాలి. లక్షణాలున్నవారు ఐసోలేషన్గా ఉంటే ఇంకా మంచిది. ఇంట్లో చిన్న పిల్లలు, వృద్ధులు ఉన్నవారు మాస్క్, హ్యాండ్ వాష్, స్వీయ శుభ్రత పాటించాలి. -

చైనాలో విజృంభిస్తోన్న హెచ్ఎంపీవీ : లక్షణాలు, నివారణ చర్యలు
China HMPV : కోవిడ్-19 మహమ్మారి సృష్టించిన మహా విలయం తాలూకు గుర్తులు ఇంకా సమసి పోనేలేదు. ఇంతోనే చైనాలో మరో వైరస్ విజృంభణ ఆందోళన రేపుతోంది. కరోనా బీభత్సం జరిగిన ఐదేళ్ల తరువాత చైనాలో HMPV వేగంగా విస్తరిస్తోంది. ఈవైరస్ సోకిన రోగులతో ఆసుపత్రులు కిక్కిరిసి పోయాయని, శ్మశాన వాటికల్లో స్థలంకూడా లేదంటూ , సోషల్ మీడియా వస్తున్న వీడియోలు, నివేదికలు మరోసారి ప్రపంచాన్ని వణికిస్తున్నాయి.ముఖ్యంగా చైనా ఉత్తర ప్రాంతంలోనే ప్రభావం అధికంగా ఉన్నట్టు సమాచారం. దీంతో పాటు ఇన్ఫ్లుఎంజా A, HMPV, మైకోప్లాస్మా న్యుమోనియా, కోవిడ్-19 లాంటివి వైరస్లు చైనాలో వ్యాపిస్తున్నాయని తెలుస్తోంది.అసలేంటీ హ్యూమన్ మెటాప్న్యూమోవైరస్2001లోనే హ్యూమన్ మెటానిమోవైరస్ (HMPV) డ్రాగన్ దేశం గుర్తించింది. యూఎస్ సెంటర్స్ ఫర్ డిసీజ్ కంట్రోల్ అండ్ ప్రివెన్షన్ (CDC) ప్రకారం ఇది రెస్పిరేటరీ సిన్సిటియల్ వైరస్ (RSV)తో పాటు న్యుమోవిరిడే కుటుంబానికి చెందినది. చిన్నపిల్లలు, వృద్ధులలో ఈ వైరస్ ప్రభావం తీవ్రంగా ఉంటుంది. బలహీనమైన రోగనిరోధక శక్తి ఉన్నవారికి, వైరస్ తీవ్రత మరింతగా ఉంటుందంటున్నారు వైద్య నిపుణులు.అనారోగ్యం తీవ్రతను బట్టి వ్యాధి తీవ్రత, వ్యవధి మారవచ్చు. సాధారణ ఈ వైరస్ పొదిగే కాలం 3 నుంచి 6 రోజులు ఉంటుంది. హెచ్ఎంపీవీ సంక్రమణ లక్షణాలు బ్రోన్కైటిస్ లేదా న్యుమోనియాకు దారితీస్తాయి. ఎగువ, దిగువ శ్వాసకోశ ఇన్ఫెక్షన్లకు కారణమయ్యే ఇతర వైరస్ల మాదిరిగానే దీని లక్షణాలు ఉంటాయి.హెచ్ఎంపీవీ లక్షణాలుఎగువ శ్వాసకోశ ఇన్ఫెక్షన్, కొన్నిసార్లు న్యుమోనియా, ఆస్తమా వంటి ఇతర శ్వాసకోశ వ్యాధులకు దారితీస్తుంది. లక్షణాలు మరింత ముదిరితే క్రానిక్ అబ్స్ట్రక్టివ్ పల్మనరీ డిసీజ్ (COPD)ని అధ్వాన్నంగా మారుస్తుంది. సాధారణ జలుబు మాదిరిగా లక్షణాలు కనిపిస్తాయి.దగ్గుజ్వరంజలుబు,గొంతు నొప్పిఊపిరి ఆడకపోవడంజాగ్రత్తలుహెచ్ఎంపీవీ వైరస్ వ్యాప్తికి నిర్దిష్ట యాంటీవైరల్ చికిత్స లేదు. వ్యాక్సిన్ కూడా ఇంతవరకూ అభివృద్ధి చేయలేదు. ఈ వైరస్ వ్యాప్తిని అడ్డుకునేందుకు శానిటైజేషన్, హ్యాండ్ వాష్, సామాజికి దూరం చాలా ముఖ్యం. 20 సెకన్ల పాటు సబ్బు నీటితో తరచుగా చేతులు కడుక్కోవాలి. అనారోగ్యంతో ఉన్న వ్యక్తులతో దూరాన్ని పాటించాలి. వైరస్బారిన పడిన వారు సెల్ఫ్ ఐసోలేషన్ పాటించడం ఉత్తమం. -

సూడాన్ శిశువుకు పునర్జన్మ
సాక్షి, హైదరాబాద్/ నాంపల్లి: సూడాన్ దేశానికి చెందిన ఓ శిశువుకు హైదరాబాద్ నిలోఫర్ ఆస్పత్రి వైద్యులు పునర్జన్మ ప్రసాదించారు. అత్యంత విషమ పరిస్థితుల్లో ఉన్న శిశువుకు సుమారు నెల రోజులపాటు నిలోఫర్లో పూర్తి ఉచితంగా వైద్యం అందించారు. సూడాన్ దేశానికి చెందిన దంపతులు ఐవీఎఫ్ ద్వారా బిడ్డను కనేందుకు ఏడాది క్రితం హైదరాబాద్కు వచ్చారు. ఓ కార్పొరేట్ హాస్పిటల్లో సయీదా అబ్దుల్ వాహెద్ అనే మహిళ ఐవీఎఫ్ చేయించుకుని నెలరోజుల క్రితం మగ పిల్లాడికి జన్మనిచ్చి0ది. శిశువుకు పుట్టుకతోనే బ్లడ్ ఇన్ఫెక్షన్, బ్రెయిన్ ఇన్ఫెక్షన్, ఊపిరితిత్తుల్లో సమస్య ఉన్నట్టుగా గుర్తించారు. శిశువు పరిస్థితి విషమంగా ఉండటంతో ఆరు రోజులపాటు కార్పొరేట్ ఆసుపత్రి ఐసీయూలో ఉంచి చికిత్స అందించారు. ఈ క్రమంలో సూడాన్ దంపతుల వద్ద డబ్బులు పూర్తిగా అయిపోవడంతో శిశువును నిలోఫర్కు రిఫర్ చేశారు. ఆ శిశువును అడ్మిట్ చేసుకున్న నిలోఫర్ డాక్టర్లు నెల రోజులపాటు పూర్తి ఉచితంగా చికిత్స అందించారు. శిశువు తల్లిదండ్రులకు భోజన వసతి ఏర్పాటు చేశారు. శిశువు పూర్తిగా కోలుకోవడంతో, మంగళవారం డిశ్చార్జ్ చేశామని చికిత్స చేసిన నిమోనాటాలజిస్ట్ డాక్టర్ స్వప్న తెలిపారు. తన బిడ్డను బతికించిన డాక్టర్లకు ఆ తల్లి (43 ఏళ్లు) కృతజ్ఞతలు తెలియజేశారు. తనకు ఇప్పటికే ఐదుసార్లు అబార్షన్ అయిందని, ఎన్నో ఏళ్లుగా పిల్లల కోసం తపించామని ఆమె తెలిపారు. చావుబతుకుల్లో ఉన్న తన బిడ్డకు నిలోఫర్ వైద్యులు పునర్జన్మను ప్రసాదించారన్నారు. విషమ పరిస్థితిలో ఉన్న శిశువుకు ట్రీట్మెంట్ అందించిన డాక్టర్ల బృందాన్ని, హాస్పిటల్ సూపరింటెండెంట్ డాక్టర్ రవికుమార్, ఆరోగ్య, కుటుంబ సంక్షేమ కమిషనర్ ఆర్.వి. కర్ణన్ అభినందించారు. -

14 ఏళ్ల పాటు వైద్యం అందించిన డాక్టర్కు రూ. 10 లక్షల జరిమానా
మనుషులన్నాక పొరపాట్లు చేయడం సహజం అని అంటారు. దీనికి వైద్యులేమీ మినహాయింపు కాదనిపించే పలు ఘటనలను మనం చూసే ఉంటాం. తాజాగా అటువంటి ఉదాహరణ మన ముందు నిలిచింది. ఒక వైద్యుడు తాను 14 ఏళ్లుగా వైద్యం అందించిన బాధితునికి రూ. 10 లక్షలు జరిమానా చెల్లించాల్సి వచ్చింది. వివరాల్లోకి వెళితే..ఉత్తరప్రదేశ్ రాజధాని లక్నోలో ఓ బాధితునికి 14 ఏళ్లుగా వైద్యం అందించడం ఆ వైద్యునికి తలకుమించిన భారంలా మారింది. సదరు వైద్యుడు అందించిన ఔషధాలు ఆ బాధితునికి వికటించాయి. ఫలితంగా అతను ఇకముందు తండ్రి కాలేని పరిస్థితికి చేరుకున్నాడు. ఈ ఉదంతం కోర్టు వరకూ చేరింది. వాదనల అనంతరం కోర్టు ఆ వైద్యునికి రూ. 10 లక్షల జరిమానా విధించింది. ఈ మొత్తాన్ని బాధితునికి 30 రోజుల్లోగా చెల్లించాలని కోర్టు ఆదేశించింది.యూపీ రాష్ట్ర వినియోగదారుల కమిషన్ ప్రిసైడింగ్ అధికారి తన తీర్పులో డాక్టర్ అరవింద్ గుప్తాకు ఈ జరిమానాను విధించారు. జరిమానా మొత్తంతో పాటు కేసు ఖర్చుల నిమిత్తం బాధితునికి రూ.25 వేలు చెల్లించాలని కూడా ఆదేశించారు. 30 రోజుల్లోగా బాధితునికి తొమ్మిది శాతం వడ్డీతో సహా మొత్తం సొమ్ము చెల్లించాలని ఆదేశించారు. జౌన్పూర్కు చెందిన ఓ బాధితుడు వినియోగదారుల కమిషన్లో ఈ ఉదంతంపై పిటిషన్ దాఖలు చేశాడు. తనకు పెళ్లి అయ్యిందని, పిల్లలను కనేందుకు 14 ఏళ్లుగా ప్రముఖ వైద్యుని దగ్గర చికిత్స చేయించుకున్నట్లు యువకుడు తన పిటిషన్లో పేర్కొన్నాడు.ఆయనకు ఫీనిక్స్ హాస్పిటల్లో ప్రయాగ్రాజ్కు చెందిన డాక్టర్ అరవింద్ గుప్తా చికిత్స అందించారు. డాక్టర్ అరవింద్ గుప్తా ప్రయాగ్రాజ్లోని మోతీలాల్ నెహ్రూ మెడికల్ కాలేజీలో నెఫ్రాలజీ ప్రొఫెసర్గా కూడా పనిచేస్తున్నారు. ఆయన చికిత్స సమయంలో, బాధితుడికి పలుమార్లు హార్మోన్ ఇంజెక్షన్లు ఇచ్చారు. అయినా బాధితునికి ఉపశమనం లభించకపోవడంతో ఆయన మరో వైద్యుడిని సంప్రదించారు ఆ రెండో వైద్యుడు నిర్వహించిన పరీక్షలో డాక్టర్ అరవింద్ గుప్తా చికిత్స కారణంగా బాధితునికి మరో అనారోగ్యం వాటిల్లిందని తేలింది. డాక్టర్ అరవింద్ గుప్తా చికిత్సలో దుష్ప్రభావాల కారణంగా బాధితునికి ఇక తండ్రి అయ్యే అవకాశాలు లేకుండా పోయాయని వైద్య పరీక్షల్లో తేలింది. ఇది కూడా చదవండి: నాలుగు రాష్ట్రాల్లో ‘మహిళా పథకాలు’.. ప్రయోజనాల్లో తేడాలివే -

లైంగికదాడి బాధితులకు వైద్యం నిరాకరణ నేరమే
న్యూఢిల్లీ: లైంగిక హింస, యాసిడ్ దాడి వంటి కేసుల బాధితులకు వైద్యం అందించే విషయమై ఢిల్లీ హైకోర్టు కీలక తీర్పు వెలువరించింది. ఆయా కేసుల బాధితులకు వైద్యం నిరాకరించడమే నేరమేనని స్పష్టం చేసింది. అత్యవసర వైద్యం అందించాల్సిన పరిస్థితిలో గుర్తింపు పత్రాలు తేవాలంటూ ఆస్పత్రులు, వైద్య నిపుణులు పట్టుబట్టడం సరికాదని పేర్కొంది. ప్రభుత్వ, ప్రైవేటు ఆస్పత్రులు ఇటువంటి బాధితులకు ఉచితంగా వైద్య సాయం అందించాల్సిందేనని, లేకుంటే చట్టపరమైన చర్యలు తప్పవంది. లేనట్లయితే బాధితుల ఫిర్యాదు మేరకు వెంటనే పోలీసులు కేసు నమోదు చేసి, చట్టపరంగా చర్యలు తీసుకోవాల్సి ఉంటుందని జస్టిస్ ప్రతిభా ఎం.సింగ్, జస్టిస్ అమిత్ శర్మలతో కూడిన ధర్మాసనం మంగళవారం హెచ్చరించింది. ఆస్పత్రులతోపాటు వైద్య చికిత్సలు అందించే అన్ని రకాల కేంద్రాలకు ఇదే సూత్రం వర్తిస్తుందని వివరించింది. ఆయా కేసుల బాధితులకు కేవలం ప్రాథమిక చికిత్స మాత్రమే కాదు, అవసరమైన ఇతర నిర్థారణ పరీక్షలు, ఆస్పత్రిలో చేర్చుకోవడం, ఔట్ పేషెంట్గా వైద్యం అందించడం, సర్జరీ, భౌతిక, మానసిక కౌన్సెలింగ్, ఫ్యామిలీ కౌన్సెలింగ్ వంటి సేవలను కూడా అందించాలని తెలిపింది. తక్షణమే ఈ విషయాన్ని వైద్యులు, పరిపాలన సిబ్బంది, అధికారులు, నర్సులు, పారామెడికల్ సిబ్బంది వంటి అందరికీ చేరేలా ప్రభుత్వ యంత్రాంగాలు చర్యలు తీసుకోవాలని సూచించింది. అత్యాచారం, సామూహిక అత్యాచారం, యాసిడ్ దాడి, లైంగికదాడి మైనర్ బాధితులు, ఇతరులకు ఉచిత వైద్య చికిత్సను అందించాలని కోరింది. -

HousewifeDermatitis గురించి విన్నారా? చలి చేతికి చిక్కొద్దు!
ఈ చర్మవ్యాధిని గృహిణులకు వచ్చే సమస్యగా ప్రత్యేకంగా పేర్కొంటారు. ఎందుకంటే ఇంటి గచ్చును శుభ్రం చేస్తుండటం, బట్టలు ఉతికే సమయంలో సబ్బు (డిటెర్జెంట్) వీళ్ల చేతుల్ని ప్రభావితం చేస్తుండటం, ఇంటిపనుల్లో ఇంకవైనా రసాయనాలు తగిలి చేతులు ఇరిటేషన్కు లోనవ్వడం వంటివి జరుగుతుంటాయి కాబట్టి దీన్ని ‘హౌజ్ వైఫ్ డర్మౖటెటిస్’ అంటారు. దాంతోపాటు చెయ్యిపై దుష్ప్రభావాలు పడతాయి కాబట్టి దీన్ని ‘హ్యాండ్ ఎక్సిమా’, ‘హ్యాండ్ డర్మటైటిస్’ అని కూడా అంటారు. నిజానికి ఇది కేవలం గృహిణులనే కాకుండా పలు రకాల రసాయనాలు వాడే వృత్తుల్లో ఉండే వారందరికీ వస్తుంది. ముఖ్యంగా శుభ్రం చేసే వృత్తుల్లో ఉన్నవారూ, కేటరింగ్, బ్యూటీ కేర్ సెలూన్లలో హెయిర్ డ్రస్సింగ్ చేసేవారూ, హెల్త్కేర్ ఇండస్ట్రీలో ఉన్నవారు... వీళ్లంతా ఏదో ఒక డిటర్జెంట్ లేదా రసాయనం చేతుల్లోకి తీసుకొని పనిచేస్తుంటారు కాబట్టి వీళ్లందరినీ ఈ ఎగ్జిమా లేదా డర్మటైటిస్ ప్రభావం చూపుతుంది. పైగా చలి పెరిగే ఈ సీజన్లో ఇది మరింత బాధిస్తుంటుంది. మహిళలను ఎక్కువగా బాధించే ఈ సమస్య గురించి తెలుసుకుందాం. ఈ వింటర్ సీజన్లో మామూలుగానే చర్మం పొడిబారడం ఎక్కువ. దీనికి తోడు రసాయనాలూ చేతులపై దుష్ప్రభావం చూపడం వల్ల ఈ సమస్య మరింతగా అరచేతులూ, చేతివేళ్లూ, గోళ్ల చుట్టూ ఉండే చర్మం (పెరీ ఉంగ్యువల్) ప్రభావితమయ్యే భాగాల్లో ఈ సమస్య తీవ్రంగా మారినప్పుడు అక్కడ నీటిపొక్కుల్లా రావడాన్ని పామ్ఫాలిక్స్’ అని అంటారు. ఒక్కోసారి కొందరిలో ఈ సమస్య అనువంశీకంగానూ కనిపిస్తుంది. తమ సొంత వ్యాధి నిరోధక శక్తే తమ చర్మాన్ని దెబ్బతీయడం వల్ల ఇలా జరుగుతుంది. కొన్ని అలర్జిక్ రియాక్షన్స్, ఆహారం వల్ల కలిగే అలర్జీలు, చాలాసేపు నీళ్లలో ఉండటం వంటి అంశాలూ దీన్ని మరింత పెచ్చరిల్లేలా చేస్తాయి. డ్రై స్కిన్ ఉన్నవారిలో ఈ సమస్య మరింత తీవ్రంగా ఉంటుంది. ఒక్కోసారి ఇక్కడ ఇన్ఫెక్షన్లా కూడా మారి మరింత ఇబ్బంది కలిగించే అవకాశముంది. నివారణ / మేనేజ్మెంట్ / చికిత్స... ఇంటి పనులు అయిన వెంటనే ఘాటైన సువాసనలు లేని మంచి క్లెన్సర్ను గోరు వెచ్చని నీటిలో వేసి చేతులు శుభ్రంగా కడుక్కోవాలి. (ఇందుకు వేడి నీళ్లు ఉపయోగించకూడదు. కేవలం గోరువెచ్చని నీళ్లే వాడాలి). ఇక క్లెన్సర్ను ఎంపిక చేసే విషయంలో వాటిల్లో ఘాటైన లేదా చేతికి హానిచేసే తీవ్రమైన రసాయన సాల్వెంట్స్ లేకుండా జాగ్రత్తపడాలి. ∙చేతులకు ఈ సమస్యను తెచ్చిపెట్టే డిటర్జెంట్లు / రసాయనాలు కలిపిన నీళ్లు... వంటి వాటికి వీలైనంత దూరంగా ఉండటం లేదా తప్పనప్పుడు ఈ ఎక్స్పోజర్ వ్యవధిని వీలైనంతగా తగ్గించడం. చేతులను శుభ్రంగా ఉంచుకోవడం (హ్యాండ్ హైజీన్ను పాటించడం). ఇందుకోసం ఘాటైన సబ్బులను కాకుండా గ్లిజరిన్, ఆల్కహాల్ బేస్డ్ మైల్డ్ శానిటైజర్లు వాడటం. (కీర్తి సురేష్ పెళ్లి చీర : స్పెషల్గా కీర్తి ఏం చేసిందో తెలుసా?)ఇల్లు శుభ్రం చేసే సమయంలో లేదా ఇంటి పనులప్పుడు శుభ్రమైన కాటన్ గ్లౌజ్ వాడటం. ఇంటికి సంబంధించిన కాస్తంత మురికి పనులు (డ్రైయిన్లు శుభ్రం చేయడం వంటివి) చేసేటప్పుడూ గ్లౌజ్ ధరించడం. చర్మ సంరక్షణ కోసం వాడే వాసన లేని ఎమోలియెంట్స్ (చేతులకు హాయిగొలిపే లేపనాల వంటివి) వాడటం. అరచేతులు, చేతివేళ్లు తేమ కోల్పోకుండా ఉండేందుకు చేతికి కొబ్బరి నూనె లేదా చేతులు తేమ కోల్పోకుండా చేసే ఆయింట్మెంట్స్ / క్రీమ్స్ వాడటం. చేతులకు తగిలే చిన్న చిన్న దెబ్బలు, గీరుకుపోవడం వంటి వాటినీ నిర్లక్ష్యం చేయకుండా వాటికి తగిన బ్యాండ్ఎయిడ్ వంటివి వేయడం. ఈ జాగ్రత్తలు పాటించాక కూడా ఇంకా చేతులు పొడిబారిబోయి, చర్మం లేస్తుండటం, పొట్టురాలుతుండటం, పగుళ్లు వస్తుండటం జరుగుతుంటే డర్మటాలజిస్టుకు చూపించాలి. వారు తగిన పూతమందులు, ఇతరత్రా చికిత్సలతో సమస్యను తగ్గిస్తారు. లక్షణాలు... చేతులపై చర్మం బాగా పొడిగా మారడం, ఇంతగా పొడిబారడంతో పొట్టు లేస్తుండటం చేతివేళ్లపై పగుళ్లు, ఈ పగుళ్ల తీవ్రత ఎక్కువగా ఉన్నప్పుడు చిన్న చిన్న పుండ్లలా మారడం (బ్లిస్టర్స్) చర్మం ఊడిపోతూ ఉండటం , చర్మం ఎర్రబారడం ఒక రకమైన నొప్పితో కూడిన ఇబ్బంది. -డా. స్వప్నప్రియసీనియర్ డర్మటాలజిస్ట్ -

ఇలాంటి చెవి సమస్యలు కనిపించాయా? ఓ కన్నేయండి మరి!
కొందరిలో అకస్మాత్తుగా చెవులు వినపడకుండాపోయే సమస్య కనిపిస్తుంటుంది. అకస్మాత్తుగా కనిపించే ఈ వినికిడి సమస్యను ఇంగ్లిష్లో ‘సడెన్ డెఫ్నెస్’ అనీ, వైద్యపరిభాషలో ‘సడెన్ సెన్సరీ న్యూరల్ హియరింగ్ లాస్’ (సంక్షిప్తంగా ఎస్ఎస్ హెచ్ఎల్) అంటారు. అకస్మాత్తుగా వచ్చే ఈ సమస్య సాధారణంగా ఒక్క చెవినే ప్రభావితం చేస్తుంది. ఇలా ఎందుకు జరుగుతుంది, అప్పుడు ఏం చేయాలి, వైద్యులు ఎలాంటి చికిత్సలు అందిస్తారనే అంశాలను తెలుసుకుందాం. అకస్మాత్తు వినికిడి సమస్యను గుర్తించడం కాస్త విచిత్రంగానే జరుగుతుంది. ఉదాహరణకు పొద్దున్నే వాకింగ్కు వెళ్తున్నప్పుడు వినిపించే అలారం ఒకవైపే వినిపిస్తుండం లేదా ఫోన్ మాట్లాడుతుంటే ఒకవైపు చెవి వినిపించక... మరో చెవితో వినాల్సి రావడం వంటి అంశాలతో ఈ సమస్య తెలిసి వస్తుంది. లక్షణాలు... చెవి పూర్తిగా నిండిపోయినట్లు భావన కలుగుతుండటం తల తిరుగు తున్నట్లుగా (డిజ్జీనెస్) అనిపిస్తుండటం ట్రాన్స్ఫార్మర్ దగ్గర నిల్చున్నప్పుడు వినిపిస్తున్నట్టుగా చెవిలో హోరుమనే శబ్దం వినిపిస్తుండటం (ఈ తరహా సమస్యను ‘టినైటస్’ అంటారు. ఇది విడిగా కూడా కనిపించే అవకాశముంది). గుర్తించడం / నిర్ధారణ ఎలా? ఈఎన్టీ డాక్టర్ను సంప్రదిస్తే... కొన్ని వైద్య పరీక్షలు నిర్వహిస్తారు. ‘కండక్టివ్ హియరింగ్ లాస్’ అనే వినికిడి సమస్య లేదనే అంశాన్ని నిర్ధారణ చేయడం కోసం ఈ పరీక్షలు ఉపయోగపడతాయి. అంటే చెవిలో గులిమి గానీ లేదా ద్రవాలు గాని అడ్డుపడటం వల్ల వినికిడి సమస్య రావడాన్ని కండక్టివ్ హియరింగ్ లాస్ అంటారు. ఆ అడ్డంకిని తొలగించగానే ఈ సమస్య తొలగిపోతుంది. కానీ ‘అకస్మాత్తుగా వచ్చే వినికిడి సమస్య’ (ఎస్ఎస్హెచ్ఎల్)లో అలా జరగదు. అటు తర్వాత ‘ప్యూర్ టోన్ ఆడియోమెట్రీ’ అనే మరో వైద్య పరీక్షతో చెవి ఏయే ఫ్రీక్వెన్సీలలో, ఎంతెంత గట్టి శబ్దాలు వినగలుగుతోందనే విషయాన్ని తెలుసుకుంటారు. అకస్మాత్తుగా వినికిడి సమస్య వచ్చిన వారు కేవలం 72 గంటల్లోనే 30 డెసిబుల్స్ కంటే తక్కువ తీవ్రత ఉన్న శబ్దాలను వినగలిగే శక్తిని కోల్పోతారు. ఇలా అకస్మాత్తుగా వినికిడి సమస్య వచ్చిన వారికి ఎదుటివారు మామూలుగా మాట్లాడుకుంటున్నప్పటికీ అవి గుసగుసల్లా అనిపిస్తుంటాయి. పైన పేర్కొన్న పరీక్షలతో పాటు మరికొన్ని రక్తపరీక్షలు, ఎమ్మారై వంటి ఇమేజింగ్ పరీక్షలు, బ్యాలెన్స్ పరీక్షలూ బాధితుల్లో ఈ సమస్యకు కారణమేమిటో తెలుసుకోడానికి ఉపయోగపడతాయి. కోల్పోయిన వినికిడి శక్తి మళ్లీ వస్తుందా? వినికిడి శక్తి కోల్పోయిన వెంటనే ఎంత త్వరగా చికిత్సకోసం వస్తే అంతగా వినికిడిని మళ్లీ పొందడం సాధ్యమవుతుంది. అయితే... ఇందులో కొందరికి కోల్పోయిన వినికిడి శక్తి పూర్తిగా వస్తే మరికొందరికి కొద్దిగానే వస్తుంది. చికిత్స ఆలస్యమవుతున్న కొద్దీ కోల్పోయిన వినికిడి శక్తిని తిరిగి పొందడం అన్నది కూడా తగ్గుతూ పోతుంది. అందుకే వినికిడి కోల్పోయినట్లు అనిపించగానే తక్షణమే డాక్టర్ను సంప్రదించి, అవసరమైన పరీక్షలు చేయించుకోవడం మంచిది. చికిత్స : వినికిడి శక్తిని కోల్పోయిన సందర్భాల్లో అది ఏ కారణం వల్ల జరిగిందో తెలియనప్పుడు ప్రధానంగా కార్టికో స్టెరాయిడ్స్ సహాయంతో చికిత్స అందిస్తారు. అవి చెవిలో వచ్చిన ఇన్ఫ్లమేషన్ (వాపు)ను తగ్గించి, వినికిడి శక్తిని పునరుద్ధరించడానికి తోడ్పడుతుంది. గతంలో ఈ స్టెరాయిడ్స్ను నోటి ద్వారా తీసుకునే మందుల రూపంలో ఇచ్చేవారు. అయితే ఇటీవల వీటిని చెవిలోపలికి ఇచ్చే ఇంజెక్షన్ల (ఇంట్రా టింపానిక్ ఇంజెక్షన్స్) రూపంలో ఇస్తున్నారు. ఇలా ఇవ్వడం వల్ల ఈ మందులు ప్రభావపూర్వకంగా పనిచేస్తాయి. అంతేకాకుండా, ఈ స్టెరాయిడ్స్ కారణంగా శరీరంలో కలిగే దుష్ప్రభావాలనూ (సైడ్ ఎఫెక్ట్స్) నివరించ వచ్చు. అంతేకాదు, ఇలా ఇంజెక్షన్ రూపంలో ఇవ్వడం వల్ల మందు చెవిలో లోపలి వరకు మందు చేరడం సులువవుతుంది. వీటిని ఔట్ పేషెంట్స్ విభాగంలోనే ఓటోలారింగాల జిస్టుల ఆధ్వర్యంలో ఇస్తుంటారు. ఫలితాలు ప్రభావ పూర్వకంగా ఉండాలంటే ఈ ఇంజెక్షన్లను సమస్య కనుగొన్న వెంటనే ఇవ్వాల్సి ఉంటుంది. ఒకవేళ ఈ అకస్మాత్తు వినికిడి సమస్యకు ఇంకేవైనా అంశాలు కారణమని తెలిస్తే... ముందుగా వాటికి చికిత్స అందించాల్సి ఉంటుంది. ఉదాహరణకు ఏదైనా ఇన్షెక్షన్ వల్ల ఈ సమస్య వచ్చిందని తేలితే, యాంటీబయాటిక్స్ ఇవ్వడం, ఏవైనా హానికరమైన మందుల వల్ల ఈ సమస్య వచ్చిందని తేలితే, ఆ మందుల్ని ఆపేసి, ప్రత్యామ్నాయ ఔషధాలను ప్రిస్క్రయిబ్ చేయడం, ఒకవేళ తమ సొంత వ్యాధి నిరోధక వ్యవస్థ ఈ సమస్యను తెచ్చిపెట్టిందని తేలినప్పుడు... ఆ వ్యవస్థను నెమ్మదింపజేసే మందులను వాడటం వంటి చికిత్సలను డాక్టర్లు సూచిస్తారు. ఒకవేళ వినికిడి లేమి సమస్య చాలా తీవ్రంగా ఉన్నా... లేదా సమస్య రెండువైపులా చెవులకూ వస్తే బయటి శబ్దాలను పెద్దగా వినిపింపజేసే ‘హియరింగ్ ఎయిడ్స్’ వాడటం లేదా నేరుగా చెవి నుంచి మెదడుకు శబ్దాలను వినిపించే ప్రక్రియను ప్రేరేపించే ‘కాక్లియార్ ఇంప్లాంట్స్’ అమర్చడం వంటి చికిత్సలు అవసరం కావచ్చు. విస్మరించే అవకాశాలు ఎక్కువ... అకస్మాత్తుగా తమకు ఒక చెవి వినిపించకుండా పోయిన ఈ సమస్యను కొందరు పూర్తిగా విస్మరిస్తుంటారు. దీనికి కారణం... తమకు ఏదో అలర్జీ కారణంగా చెవి దిబ్బెడ వేసినట్లు అనిపిస్తుందని అనుకుంటుంటారు లేదా తమకు సైనస్ వంటి ఇన్ఫెక్షన్ ఉన్నందున ఇలా జరుగుతుందని భావిస్తుంటారు. మరికొందరైతే చెవిలో గువిలి చేరిందనీ, అందువల్ల తమ చెవి నిండుగా అనిపిస్తుందనీ, దాన్ని శుభ్రం చేయిస్తే అంతా మామూలైపోతుందని భావిస్తుంటారు.-డా. మోగంటి అశోక్ పృథ్విరాజ్, సీనియర్ ఈఎన్టీ, హెడ్ అండ్ నెక్ సర్జన్ -

కంట్లో వలయం కనిపిస్తోందా? ఈ విషయాలు తెలుసుకోండి!
కొంతమందికి కంట్లో నల్లగుడ్డు చుట్టూరా ఓ తెల్లని రింగ్ కనిపిస్తుంటుంది. దీన్ని చూడగానే ఆందోళనకు గురవుతుంటారు. కానీ ఇది అంతగా ఆందోళన చెందాల్సిన అంశమూ కాదు... అంతగా ప్రమాదకారీ కాదు. ఇది కేవలం అలర్జీతో వచ్చిన సమస్య మాత్రమే. మన కన్ను ఆరు బయట ఉండే దుమ్మూ ధూళి వంటి కాలుష్యాలకూ, పుప్పొడికి ఎక్స్పోజ్ అయినప్పుడు... అలర్జీ ఉన్నవాళ్లలో కంటి నల్ల గుడ్డు చుట్టూ ఇలాంటి తెల్లటి రింగ్ కనిపించే అవకాశం ఉంది. అందుకే కేవలం ఇలా రింగ్ కనిపించే వాళ్లు మాత్రమే కాకుండా అందరూ ఈ తరహా కాలుష్యాలకు దూరంగా ఉండాలి. రక్షణ కోసం ప్లెయిన్ గ్లాసెస్ వాడటమూ మంచిదే. ఈ సమస్య ఉన్నవారు ఎన్నిసార్లు వీలైతే అన్నిసార్లు కన్ను స్వచ్ఛమైన నీటితో కడుగుతూ ఉండాలి. డాక్టర్ను సంప్రదించి యాంటీ అలర్జిక్ చుక్కల మందు వాడాల్సి ఉంటుంది. (కేవలం రూ. 500తో మొదలై, కష్టాలను ‘పచ్చడి’ చేసింది!)అయితే హానికరం కాదు కదా అంటూ ఈ సమస్యను అలాగే వదిలేస్తే... దీర్ఘకాలం తర్వాత చూపు కాస్తంత మందగించడం, కార్నియా పొర దెబ్బతినడం వంటి సమస్యలు వస్తాయి కాబట్టి వీలైనంత త్వరగా కంటి డాక్టర్కు చూపించుకొని వారు సూచించే మందులు వాడాలి. -

కంజెనిటల్ గ్లుకోమా: ఒకసారి వస్తే.. జీవితాంతం పరీక్షలు చేయించుకోవాల్సిందేనా?
కంటిలో ఉండే ఓ ద్రవం తాలూకు ఒత్తిడి పెరగడం వల్ల కంటి నరం (ఆప్టిక్ నర్వ్) దెబ్బతిని చూపు కోల్పోయే పరిస్థితిని గ్లుకోమా (నీటికాసుల జబ్బు) అంటారన్న విషయం తెలిసిందే. చిన్న పిల్లల్లోనూ పుట్టుకతో వచ్చే కారణాలతో గ్లుకోమా వస్తే, దాన్ని కంజెనిటల్ గ్లుకోమాగా చెబుతారు. గతంలో కాస్త అరుదుగా కనిపించే ఈ కేసులు ఇటీవల విపరీతంగా పెరుగుతుండటం ఆందోళన కలిగిస్తోంది. ఈ నేపథ్యంలో కంజెనిటల్ గ్లుకోమా అంటే ఏమిటి, దాని లక్షణాలూ, ప్రస్తుతం అందుబాటులో ఉన్న చికిత్సల వంటి అంశాలపై అవగాహన కోసమే ఈ కథనం. కన్ను ఆరోగ్యంగా ఉండటానికి తోడ్పడుతూ... కంటిలో ప్రవహించే ‘యాక్వస్ హ్యూమర్’ అనే ఒక ద్రవం సరైన రీతిలో ఎప్పటికప్పుడు ఒక డ్రైనేజ్ యాంగిల్ ద్వారా బయటకు ప్రవహిస్తూ ఉంటుంది. కొంతమంది చిన్నారుల్లో ఈ యాక్వస్ హ్యూమర్ ప్రవహించాల్సిన డ్రైనేజీ యాంగిల్ సరిగా అభివృద్ధి కాదు. దాంతో యాక్వస్ హ్యూమర్ బయటకు ప్రవహించలేక అక్కడే చిక్కుబడి΄ోతుంది. దాంతో కంటిలో ఒత్తిడి పెరిగి, కంటి నరంపైన కూడా ఒత్తిడి పెరిగి కంటి నరం దెబ్బతింటుంది. ఇలా కంటిలోని యాక్వస్ హ్యూమర్ బయటకు వెళ్లలేక ఒత్తిడి పెరిగి చూపు కోల్పోయే పరిస్థితినే ‘కంజెనిటల్ గ్లుకోమా’ లేదా చిన్నపిల్లల్లో పుట్టుకతో వచ్చే గ్లుకోమా అంటారు. ఎప్పుడు బయటపడుతుంది?కంజెనిటల్ గ్లుకోమా ముఖ్యంగా రెండు రకాలు. మొదటిది ప్రైమరీ కంజెనిటల్ గ్లుకోమా, రెండోది సెకండరీ కంజెనిటల్ గ్లుకోమా. ప్రైమరీ కంజెనిటిల్ గ్లుకోమాలో ఇతరత్రా అబ్నార్మాలిటీస్ ఉండవు. సెండకరీ కంజెనిటల్ గ్లుకోమాలో కార్నియాకు, ఐరిస్లకు సంబంధించిన అబ్ నార్మాలిటీస్ కూడా ఉంటాయి. ఇక ప్రైమరీ కంజెనిటల్ గ్లుకోమాలో వయసును బట్టి మరో మూడు రకాలుంటాయి. అవి... పుట్టుకతోనే వస్తే దాన్ని కంజెనిటల్ గ్లుకోమా. పుట్టిన మూడేళ్లప్పుడు (0 – 3) బయట పడేవి ఇన్ఫెంటైల్ గ్లుకోమా. మూడేళ్ల తర్వాతది జువెనైల్ గ్లుకోమా. లక్షణాలు... కొన్ని లక్షణాలను బట్టి పిల్లల్లో కంజెనిటల్ గ్లుకోమా ఉందేమోనని సాధారణంగా అనుమానిస్తుంటారు. ఉదాహరణకు పిల్లల కంట్లోంచి అదేపనిగా ఎక్కువగా నీరు స్రవిస్తున్నా, కొద్ది΄ాటి వెలుతురునూ పిల్లలు భరించలేక΄ోతున్నా లేదా కాంతి పడగానే కన్ను గట్టిగా మూయడం లేదా కనుగుడ్డు పెద్దదిగా మారడం, కంట్లోని నల్ల΄ాప మసకగా మారిపోతున్నా పిల్లల్లో కంజెనిటల్ గ్లుకోమా ఉందేమోనని అనుమానించాలి. వీటన్నింటిలోనూ కనుగుడ్డు పరిమాణం (సైజ్) పెద్దగా మారి΄ోతుండటాన్ని తీవ్రంగా పరిగణించాలి. ఈ లక్షణాలతో పాటు పిల్లలు అదేపనిగా ఏడుస్తుండటం, తరచూ వాంతులు చేసుకుంటుండటం, ముఖ్యంగా తిన్న వెంటనే ఇలా జరుగు తుంటే తక్షణం కంటి వైద్యనిపుణులకు తప్పనిసరిగా చూపించాలి. నిర్ధారణ ఇలా... ∙కంట్లో ఉండే ఇంట్రా ఆక్యులార్ ప్రెషర్ను కొలవడం ∙కంట్లోని నల్ల΄ాప వ్యాసాన్ని కొలవడం ∙కంటోని నల్ల΄ాప ఎంత స్పష్టంగా ఉందో చూడటం ∙కనుగుడ్డు మొత్తం పరిమాణం (యాగ్జియల్ లెంగ్త్)కొలవడం కంటి నరం, కంటి డిస్క్కు జరిగిన నష్టాన్ని తెలుసుకోవడం కంటిలో దృష్టిలోపాలు ఏవైనా ఉన్నాయేమో తెలుసుకోవడం ∙యాక్వియస్ హ్యూమర్ బయటకు వెళ్లే డ్రైనేజీ యాంగిల్ను అంచనా వేయడం కోసం ‘గోనియోస్కోపీ’ అనే పరీక్షను నిర్వహించడం. సర్జికల్ చికిత్సలు... ఇందులో యాంగిల్ సర్జరీ, ఫిల్టరేషన్ సర్జరీ, డ్రైయినేజ్ సర్జరీ అనే మూడు అంశాల కోసం సర్జరీలు జరుగుతాయి. యాంగిల్ సర్జరీ కోసం గోనియాటమీ, ట్రాబెక్యులాటమీ అనే శస్త్రచికిత్సలు చేస్తారు. కార్నియా స్పష్టంగా (క్లియర్గా) ఉన్నవాళ్లలో గోనియాటమీ అనే శస్త్రచికిత్స చేస్తారు. ఇందులో 70% వరకు మంచి ఫలితాలే వస్తాయి ∙కార్నియా మసకగా ఉన్నవాళ్లలో ట్రాబ్యెక్యులాటమీ అనే శస్త్రచికిత్స చేస్తారు ∙ఇంకా కొంతమందిలో ఫిల్టరింగ్ ఆపరేషన్స్ అనే ట్రాబెక్యులెక్టమీ, క్లియరెక్టమీ అనే శస్త్రచికిత్సలూ చేస్తారు ∙డ్రైయినేజ్ ప్రొసీజర్ కోసం షంట్ సర్జరీ / వాల్వ్ సర్జరీ అనేది చేస్తారు ∙చికిత్స కోసం పిల్లలను బాగా ఆలస్యంగా తీసుకువచ్చినప్పుడు వాళ్లలో క్రైయో లేదా డయోడ్ లేజర్ అనే ప్రక్రియలతో చికిత్స అందిస్తారు. ఈ చికిత్సలకు తోడు... పిల్లల్లో రెఫ్రాక్టివ్ ఎర్రర్స్ ఉన్నప్పుడు వాళ్లకు కంటి అద్దాలు ఇస్తారు. కొందరిలో ఒక కన్ను మూసి, ఒక కన్ను తెరచి ఉంచే ప్యాచింగ్ /ఆంబ్లోపియా చికిత్సలు అందిస్తారు. జెనెటిక్స్ విభాగంలోని ఇప్పుడు వచ్చిన పురోగతితో ఈ తరహా జెనెటికల్ సమస్యలకు మూడు రకాల జన్యువులు కారణం అని తెలుసుకున్నారు. తల్లిదండ్రుల్లో ఈ జన్యువులు ఉంటే, పుట్టిన పిల్లలను జాగ్రత్తగా పరిశీలిస్తూ ఉండాలి. ఒకసారి గ్లుకోమా శస్త్రచికిత్స అయ్యాక... ఆ పిల్లలు క్రమం తప్పకుండా జీవితాంతం డాక్టర్ల పర్యవేక్షణలో ఉండాలి. వంశపారంపర్యమా... కాదా?ఇది పూర్తిగ వంశ పారంపర్యమే అని చెప్పలేకపోయినప్పటికీ... తల్లిదండ్రులిద్దరిలోనూ గ్లుకోమా ఉంటే... వారి పిల్లల్లో ఛైల్డ్హుడ్ గ్లుకోమా వచ్చే అవకాశాలు 10 శాతం వరకు ఉంటాయి. ఒకవేళ తలిదండ్రులిద్దరిలో ఒకరికి గ్లుకోమా ఉంటే వారి తొలిచూలు, మలిచూలులో పుట్టిన పిల్లల్లో కంజెనిటల్ గ్లుకోమా వచ్చే అవకాశాలు 5 శాతం మందిలో ఉంటాయి. ఒకవేళ పుట్టిన తొలిచూలు, మలిచూలు పిల్లల్లో కంజెనిటల్ గ్లుకోమా ఉంటే... ఆ తర్వాత పుట్టే పిల్లల్లో గ్లుకోమా వచ్చే అవకాశాలు 25 శాతం మేరకు ఉంటాయి. కంజెనిటల్ గ్లుకోమా నిర్ధారణ అయితే... దానికి శస్త్రచికిత్స చేయడమన్నదే ప్రధానంగా అందించాల్సిన చికిత్స. గ్లుకోమా ఉన్నట్లు తేలగానే డాక్టర్లు ఇచ్చే చుక్కల మందులు కేవలం తాత్కాలిక ఉపశమనం కోసం మాత్రమే. ఇవి కంట్లో పెరుగుతున్న ఒత్తిడిని తగ్గించడమే కాకుండా కార్నియల్ క్లారిటీ కోసం ఉపయోగపడతాయి. ఈ కార్నియల్ క్లారిటీ వల్ల చిన్నారులకు ఏ ఆపరేషన్ ఉపయోగపడుతుందో నిర్ధారణ చేయవచ్చు. ఈ శస్త్రచికిత్సలో... కంట్లో యాక్వియస్ హ్యూమర్ వల్ల పెరుగుతున్న ఒత్తిడంతా తొలగి΄ోయేలా... ఆ ద్రవాన్నంతా బయటకు పంపుతారు (అంటే డ్రైయిన్ చేస్తారు). అయితే... కంట్లోని ఆ ఒత్తిడి తొలగించడానికి ఒక్కోసారి ఒకటి కంటే ఎక్కువ శస్త్రచికిత్సా విధానాలు (మల్టిపుల్ సర్జికల్ ప్రొసిజర్స్) అవసరం పడవచ్చు. డాక్టర్ రవికుమార్ రెడ్డి సీనియర్ కంటి వైద్య నిపుణులు -

గాయిటర్ అంటే...? లక్షణాలు, చికిత్స!
మన శరీరంలో అనేక గ్రంథులు ఉంటాయి. ఈ గ్రంథులలో థైరాయిడ్ గ్రంథి చాలా కీలకమైనది. మెడ భాగంలో సీతాకోకచిలుక ఆకృతిలో శ్వాసనాళానికి రెండువైపులా ఉండే ఈ గ్రంథి థైరాయిడ్ హార్మోన్లను విడుదల చేస్తుంది. కొందరిలో ఈ గ్రంథి చాలా పెద్ద సైజుకు పెరిగిపోతుంది. ఇలా థైరాయిడ్ గ్రంథి అసాధారణమైన సైజుకు పెరగడాన్ని ‘గాయిటర్’ అంటారు. గాయిటర్ రకాలు... ఇది రెండు రకాలుగా ఉంటుంది. ఒకటి డిఫ్యూస్ గాయిటర్, రెండోది నాడ్యులార్ గాయిటర్. సాధారణ పరిమాణం కంటే థైరాయిడ్ గ్రంథి ఉబ్బిపోయి ఇరువైపులా సమానంగా పెరగడాన్ని ‘డిఫ్యూస్ గాయిటర్’గా పరిగణిస్తారు. ఇక రెండోది ‘నాడ్యులార్ గాయిటర్’. ఈ నాడ్యులార్ గాయిటర్లో థైరాయిడ్ గ్రంథిలోని ఏదైనా ఒక భాగంలో ఒకటి లేదా ఇంకా ఎక్కువ సంఖ్యలో గడ్డలు ఏర్పడతాయి. థైరాయిడ్ గ్రంథిలో ఇలా గడ్డలు పెరగడాన్ని నాడ్యులార్ గాయిటర్ అంటారు. గాయిటర్ సమస్య వచ్చిన కొంతమందిలో సాధారణంగా థైరాయిడ్ హార్మోన్ల ఉత్పత్తిలో ఎలాంటి మార్పులూ కనిపించవు. కానీ మరికొందరిలో మాత్రం థైరాయిడ్ హార్మోన్లు ఎక్కువగా గానీ లేదా తక్కువ మోతాదులోగానీ ఉత్పత్తి అవుతుంటాయి. ఒకవేళ హార్మోన్ల ఉత్పత్తి మోతాదులు పెరిగితే దాన్ని ‘హైపర్ థైరాయిడిజం’ అనీ, తగ్గితే ‘హైపోథైరాయిడిజమ్’ అని అంటారు. హైపర్ థైరాయిడిజమ్లో జీవక్రియల వేగం పెరగడంతో బాధితులు సన్నబారిపోవడం, హైపో థైరాయిడిజమ్లో జీవక్రియలు మందగించడంతో బాధితులు లావెక్కడం అనే ప్రధాన లక్షణాలతో పాటు మరికొన్ని సమస్యలు కనిపిస్తాయి. నిర్ధారణ పరీక్షలు... గొంతు దగ్గర బాగా ఉబ్బి కనిపించడం అనే పైకి కనిపించే లక్షణంతో దీన్ని కొంతవరకు నిర్ధారణ చేసినప్పటికీ... పూర్తి నిర్ధారణ కోసం థైరాయిడ్ ప్రొఫైల్ పరీక్షలైన టీ3, టీ4, టీఎస్హెచ్, అల్ట్రాస్కాన్, ఎఫ్ఎన్ఏసీ వంటివి అవసరమవుతాయి. చికిత్స...థైరాయిడ్ సమస్య నిర్ధారణ కోసం చేసే పరీక్షల ఫలితాల ఆధారంగా గాయిటర్ చికిత్సకు ఎండోక్రైనాలజిస్ట్ ఆధ్వర్యంలో తగిన చికిత్స అందించాల్సి ఉంటుంది. ఇప్పటికి అందుబాటులో ఉన్న వైద్యపరిజ్ఞానంతో థైరాయిడ్ వ్యవస్థను సరిచేయడం ద్వారా కొంతమందిలో థైరాయిడ్ గ్రంథి వాపు (గాయిటర్) తగ్గుముఖం పడుతుంది. కాబట్టి ఇలాంటి రోగులు ఆందోళన పడాల్సిన అవసరం లేదు. డా. వ్రిందా అగర్వాల్ కన్సల్టెంట్ ఎండోక్రైనాలజిస్ట్ -

చిన్న పాప.. పెద్ద జబ్బు... నయం కావాలంటే రూ. 16 కోట్లు కావాలి
మైసూరు: చిత్రంలో కనిపించే చిన్నారికి పెద్ద జబ్బే సోకింది. ఆ జబ్బు నయం కావాలంటే రూ. 16 కోట్లు ఖర్చవుతుందని వైద్యులు చెప్పడంతో కన్నవారు హడలిపోయారు. తమ బిడ్డను కాపాడేందుకు దాతలు సహాయం చేయాలని వేడుకుంటున్నారు. వివరాలు.. మైసూరులో దేవరాజు మొహల్లాలో నివసించే హెచ్.నాగశ్రీ, ఎన్.కిశోర్ దంపతులకు 22 నెలల కీర్తన అనే కూతురు ఉంది. కానీ చిన్నారికి స్పైనల్ మస్కులర్ అట్రోఫీ (ఎస్ఎంఏ) అనే అరుదైన జబ్బు సోకిందని ఆదివారం విలేకరుల సమావేశంలో తెలిపారు. దీనివల్ల పాప ఎప్పుడూ నీరసంగా ఉంటుంది, కండరాలు బలహీనంగా ఉంటాయి, కనీసం ఆహారం నమలడం కూడా చేత కాదు. ఇక ఆడుకోవడం అనేదే ఉండదు. ఈ జబ్బు రెండవ దశలోకి వచ్చిందని, పాప మరింత బలహీనమైందని వాపోయారు. జన్యు చికిత్స, అరుదైన ఇంజెక్షన్లతో వైద్యం చేయిస్తే నయమవుతుందని వైద్యులు తెలిపారు, కానీ అందుకు రూ. 16 కోట్లు ఖర్చు అవుతుందని తెలిపారు. నిత్యం ఒక టానిక్ తాగాల్సి ఉంటుంది, ఒక్క బాటిల్ ధర రూ. 6 లక్షలని చెప్పారు. పేదవాళ్లయిన తమకు అంత స్తోమత లేదని, దాతలే ఆదుకోవాలని అభ్యర్థించారు. వివరాలకు చిన్నారి తండ్రి కిశోర్ని 9901262206 నంబర్లో సంప్రదించాలని కోరారు. -

జాకీర్ హుస్సేన్ ఉసురు తీసిన ప్రాణాంతక వ్యాధి, ఈ విషయాలు తెలుసుకోండి!
ప్రఖ్యాత తబలా వాయిద్య కళాకారుడు జాకీర్ హుస్సేన్ అనారోగ్యంతో కన్నుమూయడం సంగీత ప్రపంచాన్ని శోక సంద్రంలోకి నెట్టేసింది. ఇడియోపతిక్ పల్మనరీ ఫైబ్రోసిస్ (ఐపీఎఫ్) తో అనే దీర్గకాలిక వ్యాధితో బాధపడుతూ శాన్ ఫ్రాన్సిస్కోలో తుదిశ్వాసతీసుకున్నారు.దీంతో అసలేంటి ఐపీఎఫ్? ఇది అంత ప్రమాదకరమా? చికిత్స లేదా అనే చర్చ మొదలైంది. ఈ నేపథ్యంలో ఈ వ్యాధి లక్షణలు, నివారణ మార్గాలను తెలుసుకుందాం. ఇడియోపతిక్ పల్మనరీ ఫైబ్రోసిస్ అంటే ఏమిటి?సాధారణంగా ఊపిరితిత్తుల ఫైబ్రోసిస్ను ప్రాణాంతక వ్యాధిగా పరిగణిస్తారు. ఇడియోపతిక్ పల్మనరీ ఫైబ్రోసిస్ అనేది ఊపిరితిత్తులలోని గాలి సంచులు లేదా అల్వియోలీ ( ఊపిరితిత్తులలోని చిన్న, సున్నితమైన గాలి సంచులు)గాలి పీల్చినప్పుడు రక్తప్రవాహంలోకి ఆక్సిజన్ పొందడానికి అవి సహాయపడతాయి. వీటి చుట్టూ ఉన్న కణజాలాలను ప్రభావితం చేసే దీర్ఘకాలిక వ్యాధే ఇడియోపతిక్ పల్మనరీ ఫైబ్రోసిస్.అమెరికా నేషనల్ హార్ట్, లంగ్ అండ్ బ్లడ్ ఇన్స్టిట్యూట్ (NIH) ప్రకారం, ఇది తీవ్రమైన దీర్ఘకాలిక ఊపిరితిత్తుల వ్యాధి, ఇది అవయవంలోని గాలి సంచులు లేదా అల్వియోలీ చుట్టూ ఉన్న కణజాలాలను ప్రభావితం చేస్తుంది. ఊపిరితిత్తుల ఫైబ్రోసిస్ మచ్చలు, ఊపిరితిత్తుల కణజాలం మందంగా మారిపోతుంది. ఫలితంగా ఊపిరి తీసుకోవడం కష్టమవుతుంది. ఈ లక్షణాలు ఇవి మరింత ముదిరి ఊపిరితిత్తుల పనితీరు సన్నగిల్లి, రక్తంలోకి, శరీరంలోని మిగిలిన భాగాలకు ఆక్సిజన్ సరఫరా కష్టమవుతుంది. అల్వియోలీ గోడలు మందంగా మారి మచ్చలు రావడాన్నే ఫైబ్రోసిస్ అంటారు. అలాగే ఇడియోపతిక్ అంటే ఈ పరిస్థితికి కారణమేమిటో గుర్తించలేకపోవడం. ఈ వ్యాధిని సరియైన సమయంలో గుర్తించి చికిత్స తీసుకోకపోతే ప్రాణానికి కూడా ప్రమాదం.కారణాలుధూమపానం అలవాటున్న వారికి, ఫ్యామిలీలో అంతకుముందు ఈ వ్యాధి వచ్చిన చరిత్ర ఉన్నా ఆ వ్యాధి వచ్చే ప్రమాదం ఎక్కువగా ఉంటుంది . సాధారణంగా 60- 70 ఏళ్లు పైబడిన వారిలో ఈ వ్యాధికనిపిస్తుంది. అంతేకాదు ఈ వ్యాధి ఇడియోపతిక్ పల్మనరీ ఫైబ్రోసిస్ వ్యాధి స్త్రీల కంటే పురుషులలోనే ఎక్కువగా కనిపిస్తుంది. రసాయనాలు లేదా ప్రమాదకర పదార్థాలను ఎక్కువగా పీల్చడం వల్ల ఊపిరితిత్తులు దెబ్బతింటాయిలక్షణాలుఊపిరి ఆడకపోవడం: మొదట్లో అలసిపోయినపుడు ఊపిరి పీల్చుకోవడం కష్టమవు తుంది. వ్యాధి ముదురుతున్న కొద్దీ శ్వాస సమస్యలు పెరుగుతాయి. ఏపనీ చేయంకుండా, విశ్రాంతిగా ఉన్నప్పుడు కూడా శ్వాస తీసుకోవడం కష్టంగా మారుతుంది.విపరీతమైన పొడిదగ్గుకీళ్ళు ,కండరాలలో నొప్పిఅలసిపోయినట్లు లేదా బలహీనంగా అనిపించడం .కారణం లేకుండానే బరువు తగ్గడంనైల్ క్లబ్బింగ్ అంటే చేతివేళ్లు లేదా కాలి వేలి గోర్లు వెడల్పుగా, స్పాంజిలాగా ఉబ్బినట్లుగా అవ్వడం రక్తంలో చాలా తక్కువ ఆక్సిజన్ వల్ల సైనోసిస్, నీలిరంగు చర్మం , నోటి చుట్టూ, చర్మంపైనా, కళ్ల చుట్టూ బూడిద రంగు లేదా తెల్లటిమచ్చలుఈ లక్షణాలు కొందరిలో చాలా త్వరగా వ్యాపిస్తాయి. మరికొందరిలో చాలా నెమ్మదిగా వ్యాపిస్తాయి. దీర్ఘం కాలం పాటు ఉంటే ఇలాంటి లక్షణాలు కనిపిస్తే వెంటనే అప్రమత్తం కావాలి. తగిన వైద్యపరీక్షలు చేయించుకోవాలి. చికిత్స లేదుఇడియోపతిక్ పల్మనరీ ఫైబ్రోసిస్కు ప్రస్తుతానికి ఖచ్చితమైన చికిత్స లేదు. అయితే కొన్ని మందులు, ఇతర చికిత్సలు ద్వారా వ్యాధి ముదరకుండా జాగ్రత్తపడవచ్చు. ఊపిరితిత్తులకు ఎక్కువ నష్టం వాటిల్లకుండా కాపాడుకోవచ్చు. నోట్: ఇది ప్రాథమిక సమాచారం మాత్రమే అని గమనించగలరు. వ్యాధి ఏదైనా, నిపుణుల పర్యవేక్షణలో, సంబంధిత వైద్య పరీక్షల ద్వారా నిర్ధారించుకొని చికిత్సతీసుకోవాల్సి ఉంటుంది. -

ముక్కుదిబ్బడ బాధిస్తోందా?!
అదో చిత్రమైన పరిస్థితి. చూడ్డానికి అంతా బాగానే ఉంటుంది. కానీ ముక్కు రంధ్రాల్లో ఏదో అడ్డు ఉన్న భావనతో గాలి ఆడటం కష్టమవుతుంది. ఒక్కోసారి ఒక్కో ముక్కు రంధ్రం నుంచి మాత్రమే గాలాడుతుంటుంది. అదీ అతి కష్టంగా. నలుగురితో ఉన్నప్పుడు ముక్కు ఎగబీలుస్తూ, గాలాడని ముక్కు రంధ్రాన్ని తెరవడానికి ప్రయత్నిస్తున్నప్పుడు మరీ ఇబ్బందిగా ఉంటుంది. ఒక్కోసారి గురక కూడా వస్తుంది. ఈ గాలి ఆడకపోవడం సమస్యకు అదనంగా చికాకూ, చిరాకూ కలుగుతుంటాయి. ఈ సమస్య ఎందుకొస్తుంది, పరిష్కారాలేమిటో చూద్దాం.ముక్కుదిబ్బడ కారణంగా శ్వాస పీల్చుకోలేకపోవడానికి చాలా కారణాలు ఉంటాయి. రకరకాల కారణాలతో వచ్చే అలర్జీలు, సైనసైటిస్, ముక్కులోని రెండు రంధ్రాల మధ్యన ఉండే దూలం (సెప్టమ్) సరిగా లేకపోవడం, (అంటే) ముక్కు దూలం పూర్తిగా నిటారుగా లేకుండా అది ఎంతో కొంత ఒంపు తిరిగి ఉండటం వంటి అనేక అంశాలు శ్వాస సరిగా తీసుకోలేకపోవడానికి కారణమవుతాయి. నిజానికి ముక్కు నుంచి ఊపిరితిత్తుల్లోకి గాలి వెళ్లేలోపు... ఊపిరి పీల్చుకునే సమయంలోనే ముక్కులో కొన్ని ప్రక్రియలు జరుగుతాయి. ముందుగా బయటి నుంచి ముక్కులోకి ప్రవేశించిన గాలి ఉష్ణోగ్రతను... ఊపిరితిత్తుల వద్ద ఉన్న ఉష్ణోగ్రతతో దాదాపు సమం చేయడానికి ముక్కులోని మ్యూకస్ పొరలపై ఉండే నేసల్ టర్బినేట్స్ ప్రయత్నిస్తాయి. బయటి తేమను ఊపిరితిత్తుల వద్ద ఉన్న తేమతో సమం చేయడానికీ ఈ టర్బినేట్స్ కృషిచేస్తాయి. ముక్కులోపలి వెంట్రుకల సహాయంతో గాలిలోని కాలుష్యాలు కొంత ఫిల్టర్ అవుతాయి. అయితే అలర్జీల సమస్య ఉన్నవారిలో ముక్కులోని మ్యూకస్ పొరల్లో ఇన్ఫ్లమేషన్ కారణంగా వాపు వచ్చే అవకాశముంది కాబట్టి ముక్కు ద్వారా గాలి సాఫీగా లోపలికి వెళ్లే ప్రక్రియలో కొంత అడ్డంకులు ఏర్పడతాయి. ఈ అడ్డంకుల కారణంగానే ‘ముక్కు దిబ్బడ’ వస్తుంది. దాంతో గాలిని బలంగా పీల్చడం లేదా నోటితో గాలి పీల్చాల్సి రావడం జరుగుతుంటుంది. ఇలాంటివారు కాస్త పక్కకు ఒరుగుదామన్నా ప్రయోజనం ఉండదు. ఎందుకంటే పడుకుంటే ఈ బాధ మరింత పెరుగుతుంది. కూర్చున్నప్పుడే కొద్దిమేర ఈ సమస్య తగ్గినట్టు అనిపిస్తుంది. కొన్ని వైద్య చికిత్సలు... ముక్కుదిబ్బడ సమస్య ఉపశమనం కోసం కొన్ని రకాల సింపుల్ చికిత్స ప్రక్రియలు అందుబాటులో ఉన్నాయి. డాక్టర్ సలహాతో డీకంజెస్టెంట్స్, యాంటీహిస్టమైన్స్, నేసల్ స్ప్రేస్ వంటి మందుల్ని వాడటం మేలు. వీటితో చాలా వరకు మంచి ప్రయోజనం ఉంటుంది. ∙యాంటీహిస్టమైన్స్ : ట్యాబ్లెట్స్ రూపంలో లభ్యమయ్యే ఈ మందులు కఫం రూపంలో ఉండే మ్యూకస్ను వీలైనంతగా తొలగించి శ్వాస తీసుకోవడంలో ఇబ్బందిని దూరం చేసి, శ్వాస సాఫీగా జరిగేలా చూస్తాయి. అయితే యాంటీహిస్టమైన్స్లో ప్రతికూలత ఏమిటంటే ఇవి వాడినప్పుడు బాధితులు చాలావరకు మందకొడిగా కనిపిస్తుంటారు. చురుకుదనం ఎక్కువగా ఉండదు. డీకంజెస్టెంట్స్ : ముక్కులో కేవలం రెండు చుక్కలతో చాలావరకు ప్రయోజనం ఉంటుంది. ఈ చుక్కల మందు... ముక్కులోని అడ్డంకి ఫీలింగ్ను తొలగించడానికి, టర్బినేట్స్ డీ–కంజెషన్కు ప్రయత్నిస్తాయి. ముక్కు కారడం వంటి సమస్యలు పరిష్కారం దొరకక΄ోయినా శ్వాస సాఫీగా అయ్యేందుకు ఇవి చాలావరకు తోడ్పడతాయి. ∙సెలైన్ నేసల్ స్ప్రే : ముక్కులోకి స్ప్రే చేసుకునే ఈ మందులు ముక్కుదిబ్బడను తాత్కాలికంగా తగ్గిస్తాయి. ఆవిరి పట్టడం : అనేక శతాబ్దాలుగా అనుసరిస్తున్న ఇంటి చిట్కా ఇది. ముక్కు దిబ్బడ పట్టిన సందర్భాల్లో ప్రతి ఒక్కరూ ముందుగా ప్రయత్నించదగిన ప్రక్రియ ఆవిరి పట్టడం. విక్స్ లాంటి మందును వేడి నీటిలో వేసి ఆవిరి పట్టే ఈ ప్రక్రియ చాలా సురక్షితమైనది. అయితే వీటిన్నింటితో ప్రయోజనం లేనప్పుడు డాక్టర్లు ముక్కు దూలం సరిచేయడానికి శస్త్రచికిత్సను సూచిస్తారు. లేదా ఇతరత్రా కారణాలను బట్టి చికిత్స అందిస్తారు. మరికొన్ని అనర్థాలు కూడా... తరచూ ముక్కుదిబ్బడ సమస్యతో బాధపడుతుండేవారిలో దీర్ఘకాలంలో మరిన్ని సమస్యలు వచ్చే అవకాశం ఉంది. ఉదాహరణకు వాళ్లలో గురక, స్లీప్ ఆప్నియా, తగినంత నిద్ర లేకపోవడం, పట్టిన కొద్దిపాటి నిద్రలో నాణ్యత లేకపోవడం, రాత్రి నిద్ర సరిపోకపోవడంతో అసహనం, పనిపై దృష్టి కేంద్రీకరించలేకపోవడం వంటి అనేక సమస్యలు కనిపిస్తుంటాయి. డాక్టర్ ఈ.సీ. వినయకుమార్, సీనియర్ ఈఎన్టీ సర్జన్ (చదవండి: ప్లాస్టిక్స్ బరువును పెంచుతాయా..?) -

నిమ్మరసం, పచ్చిపసుపుతో క్యాన్సర్కు చెక్? సిద్ధూకి రూ. 850 కోట్ల లీగల్ నోటీసు
మాజీ క్రికెటర్, పంజాబ్ కాంగ్రెస్ మాజీ చీఫ్కి నవజ్యోత్ సింగ్ సిద్ధూకి భారీ షాక్ తగిలింది. అల్లోపతి మందులు లేకుండానే తన భార్య 4వ దశ క్యాన్సర్ నుంచి అద్భుతంగా కోలుకుందన్న వ్యాఖ్యలపై ఛత్తీస్గఢ్ సివిల్ సొసైటీ ఆగ్రహం వ్యక్తం చేసింది.వారం రోజుల్లోగా సిద్ధూ భార్య నవజ్యోత్ కౌర్ సిద్ధూ క్యాన్సర్ చికిత్సకు సంబంధించిన పత్రాలను సమర్పించాలని లీగల్ నోటీసులిచ్చింది. లేనిపక్షంలో రూ.850 కోట్ల పరిహారం చెల్లించాలంటూ నోటీసులిచ్చింది. అంతేకాదు సిద్ధూ వ్యాఖ్యలు క్యాన్సర్ బాధితులను తప్పుదోవ పట్టించేలా ఉన్నాయని, క్షమాపణలు చెప్పాలని కోరింది.డైట్ కంట్రోల్ వల్ల తన భార్య నవజ్యోత్ కౌర్కు స్టేజ్-4 క్యాన్సర్ (రొమ్ము క్యాన్సర్) నయమైందంటూ సిద్ధూ ఇటీవల ప్రకటించిన సంగతి తెలిసిందే. పాలు, చక్కెర పదార్థాలకు దూరంగా ఉంటూ, నిమ్మరసం, పచ్చిపసుపు, వేప, తులసి లాంటి పదార్థాలతో కేవలం 40 రోజుల్లోనే తన భార్య వైద్యపరంగా క్యాన్సర్ను జయించిందని మీడియా సమావేశంలో వెల్లడించారు. తాజాగా దీనిపై సివిల్ సొసైటీ తీవ్రంగా మండిపడింది. సిద్ధూ వాదనలు సందేహాస్పదమైనవి, తప్పుదారి పట్టించేవిగా ఉన్నాయని, ఇది క్యాన్సర్తో పోరాడుతున్న ఇతరులకు ప్రమాదకరంగా మారుతుందని సొసైటీ కన్వీనర్ డాక్టర్ కులదీప్ సోలంకి ఒక ప్రకటనలో తెలిపారు.కాగా పలువురు వైద్య నిపుణులు, ఆంకాలజిస్టులు కూడా సిద్ధూ వ్యాఖ్యల్ని ఖండించారు. సిద్ధూ వ్యాఖ్యలకు శాస్త్రీయంగా ఎలాంటి ఆధారాలు లేవని టాటా మెమోరియల్ ఆసుపత్రి కూడా ప్రకటించింది. కేవలం శస్త్రచికిత్స, రేడియేషన్ థెరపీ, కీమోథెరపీ వంటి నిరూపితమైన చికిత్సలతోనే క్యాన్సర్ను నయం చేయవచ్చని తెలిపింది. అయితే దీనిపై స్పందించిన నవజ్యోత్ సింగ్ సిద్ధూ డైట్ ప్లాన్ను వైద్యులతో సంప్రదించి అమలు చేశామని ,"చికిత్సలో సులభతరం"గా పరిగణించాలని సోమవారం తెలిపాడు. మరి తాజా నోటీసులపై ఎలా స్పందిస్తాడో వేచి చూడాలి. ఇదీ చదవండి: ఐశ్వర్య డ్రెస్సింగ్పై దారుణంగా ట్రోలింగ్ : ‘బచ్చన్’ పేరు తీసేసినట్టేనా? -

కనురెప్పలకూ చుండ్రు, నిర్లక్ష్యం చేస్తే ప్రమాదమే!
చుండ్రు ఇబ్బందికరంగా ఉంటుంది, ప్రత్యేకించి శీతాకాలంలో. చుండ్రు అనగానే తలలో మాత్రమే వస్తుందని అనుకుంటాం. కానీ కనురెప్పలు, కనుబొమ్మలపై సైతం చుండ్రు ఏర్పడుతుంది ఇది సాధారణంగా శీతాకాలం లేదా సీజన్ మార్పుల సమయంలో కనిపిస్తుందని నిపుణులు అంటున్నారు. ఇది సాధారణమే అయినా..చికిత్స చేయకుండా వదిలివేస్తే ప్రమాదకరం అని కూడా సూచిస్తున్నారు. ఇది ఎందుకు వస్తుంది, లక్షణాలు, నివారణ మార్గాలు చూద్దాం రండి!కనురెప్పలతోపాటు మీసాలు , ముక్కు మీద కూడా చుండ్రు కనిపిస్తుంది! ఇతర ప్రాంతాల మాదిరిగా కాకుండా, కనురెప్పల చుండ్రును చికిత్స చేయకుండా వదిలేస్తే కొన్ని తీవ్రమైన ప్రమాదాలొచ్చే అవకాశం ఉంది. ముఖ్యంగా లెన్స్ ధరించేవారు, ఇన్ఫెక్షన్లను నివారించడానికి కనురెప్పల చుండ్రు పట్ల జాగ్రత్తగా ఉండాలి. అలాగే ఐలైనర్, మస్కరాతో నిద్రించే అలవాటు ఉండే వారు కూడా అప్రమత్తంగా ఉండాలి. బాక్టీరియల్ ఇన్ఫెక్షన్ (స్టెఫిలోకాకస్) కనురెప్పల ద్వారా ఉత్పత్తి అయ్యే నూనెలలో తగ్గుదల, డెర్మటైటిస్,సెబోరిహెక్ డెర్మటైటిస్ మూలంగా కనుబొమ్మలు, కనురెప్పలపై చుండ్రు సమస్య తలెత్తుతుంటుంది. బ్లెఫారిటస్ డెర్మటైటిస్ వల్ల కనురెప్పల అంచుల్లోవాపు, మంట, ఇరిటేషన్ లాంటివి వస్తాయి. సెబోరిహెక్ డెర్మటైటిస్ లో క్రానిక్ ఇన్ఫ్లమేటరీ స్కిన్ కండిషన్ ఎదుర్కొంటాం. లక్షణాలుకనురెప్పల చుండ్రు బైటికి పెద్దగా కనిపించకపోయినప్పటికీ, కనురెప్పల దురద, కనురెప్పలు ఎర్రగా మారడం, కళ్లలో మంట లేదా కనురెప్పల అడుగుభాగంలో పొలుసుల చుండ్రు , కళ్ల వెంబడి నీళ్లు, వెలుగు చూడలేకపోవడం వంటి లక్షణాలు కనిపిస్తాయి. వెంట్రుకలపై చుండ్రు ఉండటం కేవలం సౌందర్య సమస్య కాదు, కంటి ఆరోగ్యానికి తీవ్రమైన ప్రమాదాన్ని కలిగిస్తుంది.కళ్లు ఎప్పుడూ చికాకు పెట్టడం, ఎర్రబడటం, కను బొమ్మలు ఊడిపోవడం పొడిబారడం, కార్నియల్ దెబ్బతినడం స్టైస్ లాంటి సమస్యలొస్తాయి. చికిత్స చేయకుండా వదిలేస్తే, కండ్లకలక లేదా కెరాటిటిస్ (కార్నియా వాపు) వంటి దీర్ఘకాలిక కంటి ఇన్ఫెక్షన్ల ప్రమాదాన్ని పెంచుతుంది. ఇరిటేషన్ వల్ల కళ్లను ఎక్కువగా రుద్దడం వల్ల కార్నియాలు బలహీనపడతాయి, ఇది కెరాటోకోనస్ (కార్నియా సన్నబడటానికి, కోన్ ఆకారంలోకి ఉబ్బడానికి కారణమయ్యే కంటి వ్యాధి) వంటి పరిస్థితులకు దారితీయవచ్చు.చిట్కాలు: రాత్రి పడుకోబోయే ముందు టేబుల్ స్పూను బాదం ఆయిల్ తీసుకుని దాన్ని వేడి చేసి, గోరువెచ్చగా ఉన్నపుడు కనుబొమ్మలు, కనురెప్పల మీద సున్నితంగా మసాజ్ చేయాలి. ఉదయం లేచిన తర్వాత చల్లటి నీళ్లతో కనురెప్పలు, కనుబొమ్మలు శుభ్రంగా కడుక్కోవాలి.కల్లీలేని కొబ్బరి నూనె, అలోవెరా జెల్ కలిపి, దురదగా ఉన్న చోట్ల మృదువుగా అప్లయ్ చేయాలి .ఫంగస్ కారణంగా కనుబొమ్మలు, కనురెప్పలపై ఏర్పడే చుండ్రు పోగొట్టడానికి టీ ట్రీ ఆయిల్ ఎంతో శక్తివంతంగా పనిచేస్తుంది. ఇందులో యాంటీఫంగల్ సుగుణాలు చాలా ఉన్నాయి. టేబల్ స్పూను టీట్రీ ఆయిల్ తీసుకుని దాన్ని మైక్రోవేవ్ లో కొన్ని సెకన్ల పాటు వేడిచేయాలి. ఈ నూనెను కాటన్ బాల్ సాయంతో కనుబొమ్మలపై, కనురెప్పలపై సున్నితంగా రాసి పది నిమిషాలు అలాగే ఉంచి, తరువాత శుభ్రంగా కడగాలి. నోట్ : ఇది అవగాహనకోసం అందించిన సమాచారం మాత్రమే. సమస్య తీవ్రతను గుర్తించి సమస్య మరీ ముదరకుండా వైద్యుడిని సంప్రదించి తగిన చికిత్స తీసుకోవాలి. -

పిల్లల్లో దొడ్డికాళ్లు, కారణాలు తెలుసుకోండి!
పిల్లల్లో మోకాళ్ల వద్ద దూరం ఎక్కువగా ఉండి, చిన్నారుల అరికాళ్లు దగ్గరగా ఉంచినప్పుడు ఈ రెండు కాళ్లూ బయటివైపునకు విల్లులా ఒంగి ఉండే కండిషన్ను ఇంగ్లిష్లో బౌడ్ లెగ్స్, వైద్యపరిభాషలో జీనూవేరమ్ అంటారు. తెలుగు వాడుక భాషలో ఈ కండిషన్ను ‘దొడ్డికాళ్లు’ అంటుంటారు. నిజానికి పుట్టిన పిల్లలందరూ చిన్నతనంలో కొన్నిరోజుల పాటు ఎంతోకొంత దొడ్డికాళ్ల (బౌడ్ లెగ్స్) కండిషన్ను కలిగి ఉంటారు. శిశువు తన పిండ దశలో దగ్గరగా ముడుచుకుని (ఫోల్డెడ్ పొజిషన్లో) ఉండటమే దీనికి కారణం. అందువల్ల అప్పుడే పుట్టిన పిల్లల్లో కాళ్లు ఇలా ఉండటం చాలా సాధారణం. పిల్లలు నడక మొదలు పెట్టాక, వాళ్లు తమ కాళ్లపై కొంత బరువు మోపుతుండటం మొదలుకావడంతో... అంటే... ఒకటిన్నర–రెండు సంవత్సరాలప్పటి నుంచి వాళ్ల కాళ్లు మామూలుగా కావడం మొదలవుతుంది. దాదాపు మూడేళ్ల వయస్సు వచ్చేసరికి కాళ్లు రెండూ నార్మల్ షేప్కు వస్తాయి. ఒకవేళ చిన్నారుల్లో వారు మూడేళ్లు పైబడ్డాక కూడా బౌడ్ లెగ్స్ (సివియర్ బౌడ్ లెగ్స్) కండిషన్ ఎక్కువగా కనిపిస్తుంటే అందుకు కారణాలు ఏమై ఉంటాయా అని ముందుగా ఆలోచించాలి. అంటే ఆ పరిస్థితికి... రికెట్స్ వంటి వ్యాధులు గానీ; లేదా లెడ్ (సీసం), ఫ్లోరైడ్స్ వంటి విష పదార్థాల ప్రభావం ఎక్కువ కావడం గానీ; లేదా ఎముకల షేప్ మారడం (బోన్ డిస్ప్లేసియాస్) వంటివి గానీ కారణం కావచ్చా అని ఆలోచించాల్సి ఉంటుంది. అలాంటి సందర్భాలతోనే ఒకవేళ బౌడ్ లెగ్స్ వచ్చి ఉంటే, దాన్ని కాస్తంత తీవ్రంగా పరిగణించాల్సి ఉంటుంది. ఈ జీనూవేరమ్ కండిషన్ ఉన్న పిల్లలకు ఎక్స్రే, రక్తపరీక్షల వంటివి చేసి కారణాలను నిర్ధారణ చేయాలి. కారణం తెలిశాక తగిన చికిత్స అందించాలి. అయితే మొదట్లో ఈ బౌడ్ లెగ్స్ కండిషన్ కనిపిస్తున్నప్పటికీ చిన్నారుల్లో మూడేళ్ల వయసు వచ్చే వరకు ఈ సమస్య గురించి ఆలోచించాల్సిన లేదా ఆందోళన పడాల్సిన అవసరం ఉండదు. మూడేళ్ల తర్వాత కూడా అలాగే ఉంటే మాత్రం అప్పుడు పిల్లల నిపుణులను లేదా ఆర్థోపెడిక్ నిపుణులను తప్పక సంప్రదించాలి. -

ఆస్టియోపోరోసిస్: 40 ఏళ్లు దాటాక.. ఈ జాగ్రత్తలు తప్పవు లేదంటే రిస్కే!
మామూలుగానే భారతీయుల్లో ఆస్టియో పోరోసిస్ కేసులు ఎక్కువ. ఇక మహిళల్లో ఈ రుగ్మత ముప్పు మరింత ఎక్కువ. యాభై ఏళ్లు దాటాక మహిళల్లో దాదాపు 40% నుంచి 50% మందిలో ఆస్టియోపోరోసిస్ కనిపించడం చాలా సాధారణంగా జరిగేదే. అలాగే మెనోపాజ్ దాటిన మహిళల్లో కనీసం 40% మందిలో ఇది కనిపిస్తుందంటే దీని విస్తృతి అర్థం చేసుకోవచ్చు. ఇక ఆస్టియోపోరోసిస్ వచ్చిన మహిళల్లో మూడింట ఒక వంతు మందికి ఏదో ఒక దశలో తుంటి ఎముక ఫ్రాక్చర్ కేసులు తప్పక కనిపిస్తాయి. వారికి ముప్పుగా పరిణమిస్తూ, వారిలో ఇంత విస్తృతంగా కనిపించే ఆస్టియోపోరోసిస్ గురించి తెలుసుకుందాం. మానవులందరిలోనూ 20 ఏళ్లు వచ్చే వరకు ఎముకల పెరుగుదల సంభవిస్తూనే ఉంటుంది. ఆ తర్వాత ఆగిపోతుంది. కానీ దాదాపు 40 ఏళ్లు వచ్చేవరకు ఇవి బలంగానే ఉంటూ, ఆ తర్వాత క్రమంగా తమ బలాన్ని కోల్పోతూ పెళుసుగా మారి΄ోతుంటాయి. కానీ మహిళల్లో మాత్రం వాళ్ల ఓవరీల నుంచి ఉత్పత్తి అయ్యే హార్మోన్– ఈస్ట్రోజెన్ తగ్గడం మొదలుకాగానే ఎముకలు బలహీనం కావడం ప్రారంభమవుతుంది. ఇక రుతుక్రమం ఆగిపోయాక ఈస్ట్రోజెన్ ఉత్పత్తి కూడా తగ్గిపోవడంతో ఈ అంశమే వాళ్లలో ఎముకలు బలహీనంగా, పెళుసుగా మారిపోయి, తేలిగ్గా విరిగిపోయే కండిషన్ అయిన ఆస్టియోపోరోసిస్కు కారణమవుతుంది. మహిళల్లోనూ ఈ ముప్పు ఎవరెవరిలో... వయసు పెరుగుతున్న కొద్దీ ఆస్టియోపోరోసిస్ వచ్చే అవకాశాలు అందరికీ ఉన్నప్పటికీ, కొందరిలో మాత్రం ఈ రిస్క్ మరీ ఎక్కువ పోషకాహార లోపాలున్నవారికి... మన దేశంలో మహిళలు పాలు, విటమిన్ డి ఉన్న పదార్థాలు తీసుకోవడం చాలా తక్కువ. అన్ని పోషకాలూ ఉన్న ఆహారాలు తీసుకోవడమూ వాళ్లలో తక్కువే. కాబట్టి మహిళల్లో ఈ రిస్క్ మరింత ఎక్కువ రుతుక్రమం ఆగిన మహిళల్లోనూ, గర్భసంచితో పాటు ఒకటి లేదా రెండు ఓవరీస్ తీయించుకున్న వాళ్లల్లో. చాలాకాలం పాటు స్టెరాయిడ్స్ వాడేవారిలో వ్యాయామం చేయని వారిలో (మన దేశంలో మహిళల్లో వ్యాయామం చాలా తక్కువ) పొగతాగే అలవాటు ఈస్ట్రోజెన్ ఉత్పత్తిని ప్రభావితం చేస్తుంది. కాబట్టి స్మోకింగ్ కూడా ఒక రిస్క్ ఫ్యాక్టరే టమద్యం తీసుకోవడం వల్ల శరీర కణాల (ప్రధానంగా ఎముక కణాల) అభివృద్ధి, పెరుగుదల ప్రభావితం అవుతాయి. ఫలితంగా మద్యం అలవాటు ఉన్నవాళ్లలో ఆస్టియోపోరోసిస్ రిస్క్ పెరుగుతుంది టకుటుంబ చరిత్ర... కుటుంబంలో ఎవరికైనా ఆస్టియో పోరోసిస్ ఉంటే ఆ కుటుంబ సభ్యులకు దీని రిస్క్ ఎక్కువ. ఆస్టియోపోరోసిస్ – నిర్ధారణ...రక్తపరీక్ష, ఎక్స్–రే, బీఎమ్డీ (బోన్ మాస్, డెన్సిటీ – అంటే ఎముక సాంద్రత నిర్ధారణ చేసే పరీక్షల ద్వారా రోగిలో దీన్ని నిర్ధారణ చేయవచ్చు)చికిత్స ఇలా...ప్రాథమిక నివారణ చర్యలు ఆస్టియోపోరోసిస్ కండిషన్ను ఆలస్యం చేస్తాయి. ఫలితంగా వయసు రిస్క్ తగ్గుతుంది. క్యాల్షియమ్, విటమిన్ ‘డి’...డాక్టర్లు ప్రాథమిక చికిత్సగా క్యాల్షియమ్, విటమిన్ ‘డి’ ఇస్తారు. అంటే... 60 ఏళ్లు దాటిన వారికి ప్రతిరోజూ 1500 ఎంజీ క్యాల్షియమ్నూ, విటమిన్–డిని రోజూ 10 నుంచి 15 ఎంజీ ఇస్తారు. బిస్ఫాస్ఫోనేట్స్...ఇవి ఒక రకం మందులు. వీటినే బిస్ఫాస్ఫోనేట్స్ అని కూడా అంటారు. ఎముక తనలోని పదార్థాన్ని కోల్పోయే ప్రక్రియను ఇవి ఆలస్యం చేస్తాయి. ఫలితంగా ఎముక సాంద్రత తగ్గే వేగం మందగిస్తుంది. దానివల్ల ఎముక మరింత కాలం దృఢంగా ఉంటుంది. హార్మోన్ రీప్లేస్మెంట్ థెరపీ రుతుక్రమం ఆగిన మహిళల్లో ఈస్ట్రోజెన్ హార్మోన్ను తిరిగి భర్తీ చేసే ఈ చికిత్స ప్రక్రియను కూడా అవసరాన్ని బట్టి డాక్టర్లు చేస్తుంటారు. అయితే ఈ హెచ్ఆర్టీ వల్ల కొన్ని దుష్ప్రభావాలు కూడా కనిపిస్తాయి. అంటే... రొమ్ముల సలపరం, మళ్లీ రుతుస్రావం మొదలుకావడం, బరువు పెరగడం, మూడ్స్ మాటిమాటికీ మారి΄ోవడం, మైగ్రేన్ తలనొప్పి రావడం వంటివన్నమాట. కాబట్టి రోగి కండిషన్ ను బట్టి హెచ్ఆర్టీ అవసరమా కాదా అన్నది డాక్టర్లే నిర్ధారిస్తారు. క్యాల్సిటోనిన్: ఈ మందులు ముక్కు ద్వారా పీల్చే మందుగా లభిస్తాయి. అయితే ఇవి తప్పనిసరిగా డాక్టర్ల సలహా మేరకే తీసుకోవాల్సి ఉంటుంది. టెరీపారటైడ్: ఇది ఆస్టియోపోరోసిస్ చికిత్స ప్రక్రియలో ఇది కూడా ఒక మందు. ఇది ఎముకలో పెళుసుబారిన చోట కొత్త కణజాలం ఉత్పత్తి అయ్యేలా దోహదపడుతుంది. ఫలితంగా ఎముక ఫ్రాక్చర్ అయ్యే అవకాశాలు తగ్గుతాయి. ఈ మందును కడుపు ప్రాంతంలోగాని, తొడల ప్రాంతంలోగాని ఇంజెక్షన్ చేయడం ద్వారా శరీరంలోకి పంపుతారు. దాదాపు ఏడాదిన్నరపాటు ఉపయోగించాల్సి ఉంటుంది. మంచి ప్రభావకారి అయినప్పటికీ ప్రస్తుతం దీని ఖరీదు ఎక్కువ. వికారం (నాసియా), తలనొప్పి, కాళ్లూచేతుల నొప్పి వంటి కొన్ని సైడ్ఎఫెక్ట్స్ కూడా కనిపించే ఈ మందుల దీర్ఘకాల ప్రభావాలు ఇంకా తెలియదు.డోనోసుమాబ్స్: ఇది సరికొత్త మందు. చాలా వేగంగా పనిచేస్తుంది. చవకగా కూడా లభిస్తుంది. తీసుకోవడమూ సులభం.లక్షణాలు... ఎముకలు దేహం లోపల ఉంటాయి కాబట్టి ఆస్టియోపోరోసిస్ వచ్చే సూచనలు ముందే కనిపించేందుకు అవకాశం లేదు. ఇది చాప కింద నీరులా వచ్చే పరిణామం. ఎముకలు పలచబారడం దీర్ఘకాలం జరుగుతూ పోతే చిన్న గాయలకే ఎముకలు విరిగే ముప్పు పెరుగుతుంది. చిన్నపాటి ప్రమాదానికే ఎముక తేలిగ్గా విరిగిపోతుంటే దాన్ని ఆస్టియో పోరోసిస్గా గుర్తించవచ్చు. ఇక సాధారణంగా కనిపించే కొన్ని లక్షణాలు... ఒళ్లు నొప్పులు (జనరలైజ్డ్ బాడీ పెయిన్స్) టఎముకలు, కీళ్ల నొప్పులు (బోన్ అండ్ జాయింట్ పెయిన్స్) అలసట (ఫ్యాటిగ్నెస్)చిన్న ప్రమాదానికే ఎముక విరగడం విపరీతమైన వెన్ను నొప్పి, కాస్తంత వెన్ను ఒంగినట్లయి శరీరం ఎత్తు తగ్గడంసీ, డీ, ఈ, ఎఫ్, జీ, ఎస్.. ఎముకలు వీక్ ఆస్టియోపోరోసిస్ నివారణ కోసం ఉపయోగపడే అంశాలను చాలా తేలిగ్గా గుర్తు పెట్టుకోవచ్చు. ఇంగ్లిష్ అక్షరాలు వరుసగా సీ, డీ, ఈ, ఎఫ్, జీ గుర్తు పెట్టుకుంటే చాలు. ‘సి’ ఫర్ క్యాల్షియమ్– అంటే అది ఎక్కువగా తీసుకోవాలి. ‘డి’ ఫర్ విటమిన్ డి – అంటే శరీరానికి తగినంత అందేలా చూసుకోవాలి. ‘ఈ’ ఫర్ ఎక్సర్సైజ్ – అంటే శరీరాన్ని కాస్తంత శ్రమపెట్టి ఎక్సర్సైజ్ చేయించాలి. ‘ఎఫ్’ ఫర్ ‘ఫాల్స్’ – అంటే ఇంగ్లిష్లో పడిపోవడం. కాస్తంత వయసు పైబడ్డాక బాత్రూమ్ల వంటి చోట్ల, ఇతరత్రా కింద పడిపోకుండా జాగ్రత్తగా ఉండాలి. ‘జి’ ఫర్ గెయిన్ వెయిట్ – అంటే శరీరం బరువు కాస్తంత పెరగాలి. అది ఎత్తుకు తగినట్లుగా ఉండాలి. -

నిమ్మకాయ, పచ్చిపసుపుతో సిద్ధు భార్య కేన్సర్ ఖతం: నిపుణుల హెచ్చరికలివే!
మాజీ క్రికెటర్, కాంగ్రెస్ నేత నవజ్యోత్ సింగ్ సిద్ధూ ఇటీవల కీలక విషయాన్ని ప్రకటించిన సోషల్ మీడియాలో సంచలనంగా మారారు. తన భార్య నవజ్యోత్ కౌర్ సిద్ధూ స్టేజ్-4 కేన్సర్ని విజయవంతంగా ఓడించిందని మీడియా సమావేశంలో ప్రకటించారు. కేవలం వైద్యులమీదే ఆధారపడకుండా కొన్ని ప్రత్యేక మైన చికిత్సా పద్దతులను అవలంబించామని క్రమశిక్షణ, కఠినమైన జీవనశైలి,ఆయుర్వేద పద్ధతులు, ఆహార నియమాలతో తీవ్రమైన స్టేజ్-4 కేన్సర్నుంచి బయటపడినట్టు వెల్లడించారు. ముఖ్యంగా నిమ్మరసం, పచ్చి పసుపు, యాపిల్ సైడర్ వెనిగర్, వేపాకులు, తులసి వంటి వాటి ద్వారా కేన్సర్ మహమ్మారిని జయించినట్టు ప్రకటించడం చర్చకు దారి తీసింది. మరి కేవలం స్ట్రిక్ట్ డైట్ మాత్రమే క్యాన్సర్ రికవరీకి సహాయపడుతుందా? నిపుణులు ఏమంటున్నారు?కొన్నాళ్ల క్రితం కేన్సర్ బారిన పడిన నవజ్యోత్ కౌర్ చికిత్స తీసుకుంది. తగ్గిపోయిందని అనుకున్నారు. కానీ కుమారుడి పెళ్లి తర్వాత స్టేజ్-3 రూపంలో తీవ్రంగా మళ్లీ వచ్చింది. చికిత్స తీసుకున్నా ఫలితం లేదు సరికదా మరింత ముదిరింది. కేవలం 5 శాతం మాత్రమే చాన్స్ ఉందని, కోలుకోవడం కష్టం అని వైద్యులు తేల్చేశారు. కానీ కఠినమైన ఆహార నియమాలు, జీవన శైలి మార్పులతో ఆమె క్యాన్సర్ను ఓడించిందని, అయితే ఇది దగ్గర డబ్బు ఉన్నందున కాదు, క్రమశిక్షణ, ఆహార నియమాలను పాటించి 40 రోజుల తర్వాత ఆసుపత్రి నుండి డిశ్చార్జ్ అయ్యిందంటూ సోషల్మీడియా ద్వారా వెల్లడించారు సిద్దూ. ఆమె ఇపుడు వైద్యపరంగా కేన్సర్ను ఓడించిందని సిద్దూ విలేకరుల సమావేశంలో తెలిపారు. ఉపవాసం ప్రాముఖ్యత, చక్కెర , కార్బోహైడ్రేట్లు లేని ఆహారం కేన్సర్ను దూరం చేస్తుందన్నారు. ఆమె తన రోజును నిమ్మరసంతో ప్రారంభించేదని, పచ్చి పసుపు తినేదని, ఆపిల్ సైడర్ వెనిగర్, వేపాకులు, తులసి లాంటి తీసుకునేదన్నారు. ఇంకా సిట్రస్ పండ్లు,గుమ్మడికాయ, దానిమ్మ, ఉసిరి, బీట్రూట్ , వాల్నట్స్ వంటి రసాలు ఆమె రోజువారీ ఆహారంలో భాగంగా ఉండేవన్నారు.My wife is clinically cancer free today ….. pic.twitter.com/x06lExML82— Navjot Singh Sidhu (@sherryontopp) November 21, 2024అందరికీ వర్తించదు: నిపుణుల హెచ్చరిక కేన్సర్ చికిత్సలో పోషకాహార పాత్ర కీలకమైనదే, కానీ అది మాత్రమే రికవరీకి ఆహారం మాత్రమే సరిపోదని హెచ్చరిస్తున్నారు. వ్యాధినుంచి కోలుకోవడానికి ఆహారం గణనీయంగా తోడ్పడుతుంది. కానీ కీమోథెరపీ, రేడియేషన్ లేదా శస్త్రచికిత్స వంటి సాంప్రదాయ చికిత్సలకు ఎంతమాత్రం సరిపోదు. కేన్సర్ బహు ముఖమైంది. తీవ్రతను బట్టి, కేన్సర్ కణాలను నాశనం చేయడానికి పలు చికిత్సల కలయిక అవసరం అంటున్నారు వైద్య నిపుణులుఅలాగే ఉపవాసం కేన్సర్ రోగులకు ఉపవాసం అస్సలు పనికిరాదని, కేన్సర్ రోగులను ఇంటర్మిటెంట్ ఫాస్టింగ్, లేదా ఉపవాసంలో ఉంచడం నేరమంటున్నారు మరికొందరు నిపుణులు. ఇది కోలుకోవడానికి అవసరమైన పోషకాహారాన్ని నిరోధిస్తుందన్నారు.తక్కువ-గ్లైసెమిక్ డైట్, న్యూట్రాస్యూటికల్స్ గ్లూకోజ్-ఆధారిత కేన్సర్లలో చికిత్సల సామర్థ్యాన్ని పెంచగలవని డాక్టర్ మల్హోత్రా ట్వీట్ చేశారు. అయితే అందరికీ ఇది వర్తించదన్నారు. కేన్సర్ రకం, దశ ఆధారంగా, జీవక్రియ అవసరాలకు అనుగుణంగా ఉండేలా ఆహార ప్రణాళికలను రూపొందించుకోవాలి. ముఖ్యంగా రోగులు ఆంకాలజిస్టులు, డైటీషియన్ల సలహాలను తీసుకోవాలని డాక్టర్ మల్హోత్రా జోడించారు.కేన్సర్నుంచి బయటపడాలంటే.. తొలి దశలోనే గుర్తించడం,కేన్సర్ రకం, లక్షణాలతో పాటు అత్యాధునిక చికిత్స, రోగి విల్ పవర్, ఆహార నియమాలు, రోగి శారీరక, మానసిక స్థితి, కుటుంబ సభ్యుల సహకారం, మద్దతు ఇవన్నీ కీలకమైనవి. -

మలబద్ధకంతో మహాబాధ... నివారణకు ఇలా చేయండి!
మలబద్ధకం ఉన్నవారికి అది చాలా బాధాకరమైన సమస్యే అయినప్పటికీ... నిజానికి వారికి అదొక్కటే కాకుండా, దాని నుంచి వచ్చే ఇతరత్రా ఆరోగ్య సమస్యలు ఎన్నెన్నో. అందుకే ఒక్క మలబద్ధకాన్ని నివారించుకుంటే చాలా రకాల ఆరోగ్య అనర్థాల నుంచి కాపాడుకోవచ్చు. అందుకే దీని నివారణ అంటే చాలా రకాల జబ్బుల నివారణ అని అర్థం చేసుకోవాలి. మలబద్ధకం నివారణకు పాటించాల్సిన కొన్ని జాగ్రత్తలివి... పీచుపదార్థాలు (ఫైబర్) మలబద్ధకాన్ని సమర్థంగా నివారిస్తుంది. అన్ని రకాల ధాన్యాల్లోనూ పొట్టులో పీచు పదార్థాలు ఎక్కువ. అందుకే పొట్టు తీయని ధాన్యాలు... మరీ ముఖ్యంగా వరి విషయానికి వస్తే దంపుడు బియ్యం వంటివి మేలు చేస్తాయి. ఇక మామూలు ధాన్యాల్లో కంటే తృణధాన్యాల్లో పీచు ఎక్కువ. వాటితో పాటు కాయగూరలు, ఆకుకూరలు, మొలకెత్తిన ధాన్యాల్లోనూ పీచు పాళ్లు ఎక్కువ. పీచు (ఫైబర్) సమృద్ధిగా ఉండే ఆహారాలతోపాటు తాజా పండ్లతో దీన్ని నివారించుకోవడం తేలికే. మొత్తం జీర్ణవ్యవస్థను ఆరోగ్యకరంగా ఉంచడంతో పాటు తేలిగ్గా విరేచనమయ్యేందుకు ఫైబర్ సహాయపడతుంది. అంతేకాకుండా... ఒంట్లోని చక్కెరను రక్తంలో నెమ్మదిగా కలిసేలా చేయడంతోపాటు కొలెస్ట్రాల్ వంటి కొవ్వులను అదుపులో ఉంచడానికీ ఫైబర్ సహాయం చేస్తుంది. చిక్కుళ్లలో ప్రొటీన్తోపాటు ఫైబర్ కూడా ఎక్కువే. ఇవి కండరాలకు బలాన్నివ్వడంతో పాటు మలబద్దకం నివారణకూ తోడ్పడుతుంది. ఇక పండ్ల విషయానికి వస్తే... పీచు ఎక్కువగా ఉండే బొ΄్పాయి, పుచ్చ, నారింజ వంటి పండ్లు మలబద్ధకాన్ని తేలిగ్గా నివారిస్తాయి. చక్కెర మోతాదులు తక్కువగానూ, పీచు ఎక్కువగానూ ఉండే పండ్లను డాక్టర్లు డయాబెటిస్ బాధితులకు తినమంటూ సూచిస్తారు. ఇవి మలబద్ధకంతో పాటు చాలా రకాల క్యాన్సర్లనూ నివారిస్తాయి. అయితే పళ్లరసాల రూపంలో తీసుకుంటే అందులో పీచుపదార్థాలు దాదాపుగా ఉండవు. అందుకే పండ్లను కొరికి తినడమే మంచిది. పీచుపదార్థాలతోపాటు తగినన్ని నీళ్లు తాగడం వల్ల కూడా విరేచనం సాఫీగా అవుతుంది. అందుకే రోజుకు కనీసం రెండు లీటర్ల (కనీసం పది గ్లాసుల)కు తగ్గకుండా నీళ్లు తాగడం మంచిది. మామూలు ధాన్యాల్లో కంటే తృణధాన్యాల్లో పీచు ఎక్కువ. వాటితోపాటు కాయగూరలు, ఆకుకూరలు, మొలకెత్తిన ధాన్యాల్లోనూ పీచుపాళ్లు ఎక్కువ. పీచు (ఫైబర్) సమృద్ధిగా ఉండే ఆహారాలతోపాటు తాజా పండ్లతో దీన్ని నివారించుకోవడం తేలికే. మొత్తం జీర్ణవ్యవస్థను ఆరోగ్యకరంగా ఉంచడంతోపాటు తేలిగ్గా విరేచనమయ్యేందుకు ఫైబర్ సహాయపడతుంది. అంతేకాకుండా... ఒంట్లోని చక్కెరను రక్తంలో నెమ్మదిగా కలిసేలా చేయడంతోపాటు కొలెస్ట్రాల్ వంటి కొవ్వులను అదుపులో ఉంచడానికీ ఫైబర్ సహాయం చేస్తుంది. -

ఎముక కేన్సర్ అంటే..?
ఎముక మీద ఏదైనా అసాధారణ లేదా అవాంఛిత కణజాలం పెరుగుదలతో కనిపించే ‘ఎముక ట్యూమర్’లను ఎముక క్యాన్సర్గా చెప్పవచ్చు. ఇలాంటి ఎముక గడ్డలు శరీరంలోని ఏ ఎముకపైన అయినా రావచ్చు. అంటే ఎముక పైభాగంలో లేదా లోపలి వైపునా ఇంకా చెప్పాలంటే ఎముకలోని మూలుగ (బోన్ మ్యారో)లో... ఇలా ఎక్కడైనా రావచ్చు. ఈ బోన్ కేన్సర్ గురించి సాధారణ ప్రజలకూ అవగాహన కలిగేలా యూకే బర్మింగ్హమ్లోని రాయల్ ఆర్థోపెడిక్ హాస్పిటల్కు చెందిన మస్క్యులో స్కెలిటల్ రేడియాలజీ స్పెషలిస్ట్ ప్రొఫెసర్ డాక్టర్ బి. రాజేశ్, అలాగే అక్కడి వైద్యురాలు డాక్టర్ సుష్మితా జగదీశ్ చెబుతున్న కొన్ని ముఖ్యమైన విషయాలు తెలుసుకుందాం. ఎముక కేన్సర్లో రకాలివి...ఎముకల గడ్డల గురించి... ఎముక మీద వచ్చే ఈ గడ్డ (బోన్ ట్యూమర్) అన్నది ప్రమాదాన్ని తెచ్చిపెట్టే (మేలిగ్నెంట్) బోన్ కేన్సర్ గడ్డ కావచ్చు లేదా అది ఎలాంటి ప్రమాదాన్నీ కలిగించని (బినైన్) గడ్డ కూడా కావచ్చు. ఇక ఎముక కేన్సర్ గురించి చెప్పాలంటే వచ్చే విధానాన్ని బట్టి వీటిని రెండు రకాలుగా చెప్పవచ్చు. ఒకవేళ క్యాన్సర్ గనక ఎముకలోనే మొదలైతే దాన్ని ‘ప్రైమరీ బోన్ క్యాన్సర్’ అంటారు. ఒకవేళ ఈ కేన్సర్ దేహంలోని మరో చోట మొదలై... ఆ కణాలు ఎముక మీదికి చేరి ఎముక కణాలనూ క్యాన్సర్ కణాలుగా మార్చడం వల్ల వచ్చిన కేన్సరైతే దాన్ని ‘మెటాస్టాటిక్ బోన్ డిసీజ్’ అనీ ‘సెకండరీ బోన్ కేన్సర్’ అని డాక్టర్లు చెబుతారు. ప్రైమరీ బోన్ కేన్సర్లలో... మల్టిపుల్ మైలోమా (మూలుగలో వచ్చే కేన్సర్) ఆస్టియోసార్కోమా (ఇది టీనేజీ పిల్లల ఎముకల్లో కనిపించే సాధారణమైన కేన్సర్... సాధారణంగా మోకాలి చుట్టూ ఇది అభివృద్ధి చెందుతుంది) ఈవింగ్స్ సార్కోమా (ఇది కూడా యువతలో ఎక్కువగా కనిపిస్తూ సాధారణంగా కాళ్లూ, కటి భాగాల్లో ఎక్కువగా అభివృద్ధి చెందుతుంది) కాండ్రో సార్కోమా (ఇది ఎముకల్లో కనిపించే అతి సాధారణ రూన్సర్లలో రెండో ది, ఎక్కువగా మధ్య వయస్కుల్లో అందునా చాలావరకు కటి లేదా భుజం ఎముకల్లో కనిపిస్తుంది). సెకండరీ బోన్ కేన్సర్లలో దేహంలోని... రొమ్ము, ఊపిరితిత్తులు, మూత్రపిండాలు, ప్రోస్టేట్ వంటి ఇతర ప్రాంతాల్లో వచ్చి కేన్సర్లు పెరుగుతూ ఆ కణాలు ఎముకలకూ చేరి అలా ఎముక కేన్సర్కూ కారణమవుతాయి. ఇక... ఏ హానీ చేయని బినైన్ ట్యూమర్స్ అని పిలిచే ఎముక గడ్డల విషయానికి వస్తే... తేడాలను బట్టి వాటిని ఆస్టియోకాండ్రోమా, జెయింట్ సెల్ ట్యూమర్స్ అని పిలుస్తారు. ఇవి ఎముకలపై పెరిగే అంతగా అమాయకరం కాని ‘నాన్ కేన్సరస్’ గడ్డలని చెప్పవచ్చు. లక్షణాలు..ఎముక కేన్సర్ లక్షణాలు తొలి దశల్లోనే గుర్తించడం అంతగా సాధ్యం కాదు. లక్షణాలిలా ఉంటాయి. నొప్పి : కేన్సర్ గడ్డ వచ్చిన ఎముక ప్రాంతంలో నిరంతరం నొప్పి వస్తూ సమయం గడుస్తున్నకొద్దీ దీని తీవ్రత పెరుగుతుంది. వాపు : ఎముక క్యాన్సర్ వచ్చిన చోట స్పష్టంగా వాచినట్లుగా వాపు కనిపిస్తుంది. ఫ్రాక్చర్లు: క్యాన్సర్ వచ్చిన ఎముక బలహీనంగా మారడంతో తేలిగ్గా విరగడానికి అవకాశాలెక్కువ. తీవ్రమైన అలసట, బరువు తగ్గడం : బాధితుల్లో బాగా నీరసం, నిస్సత్తువ, అలసట కనిపిస్తాయి. అలాగే బాధితులు ఎక్కువగా బరువు తగ్గుతారు. చికిత్స... ఒకసారి ఎముక కేన్సర్ నిర్ధారణ చేశాక... ఆ కేన్సర్ దశ, వ్యాధి తీవ్రత వంటి అనేక అంశాలను పరిగణనలోకి తీసుకుని, ప్రాధాన్యక్రమంలో ఏ చికిత్స ప్రక్రియను తొలుత లేదా ఆ తర్వాత నిర్వహించాలో డాక్టర్లు నిర్ణయిస్తారు. ఎముక కేన్సర్కు అవలంబించే సాధారణ చికిత్స ప్రక్రియల్లో ముఖ్యమైనవి... శస్త్రచికిత్స : ఎముకపైన ఉన్న గడ్డనూ... దాంతోపాటు ఆ చుట్టుపక్కల కణజాలాన్ని శస్త్రచికిత్సతో తొలగిస్తారు. కీమోథెరపీ : కొన్ని మందులతో కేన్సర్ కణాలను తుదముట్టించే ప్రక్రియను కీమోగా చెప్పవచ్చు. ప్రధానంగా ఈ ప్రక్రియను ఆస్టియోసార్కోమా వంటి కేన్సర్ల కోసం వాడతారు. రేడియేషన్ థెరపీ : అత్యంత శక్తిమంతమైన రేడియేషన్ కిరణాల సహాయంతో కేన్సర్ను మాడ్చివేసే ప్రక్రియనే రేడియోషన్ థెరపీగా చెబుతారు. సాధారణంగా శస్త్రచికిత్స ద్వారా కేన్సర్ గడ్డలను తొలగించలేని సమయాల్లో డాక్టర్లు ఈ ప్రక్రియను ఎంచుకుంటారు. అన్ని కేన్సర్లలో లాగే ఎముక కేన్సర్నూ ఎంత త్వరగా గుర్తించి, నిపుణులైన డాక్టర్లతో మంచి చికిత్స అందిస్తే ఫలితాలూ అంతే మెరుగ్గా ఉంటాయి. మరీ ముఖ్యంగా... పెరుగుతున్న పిల్లల్లో ఇవి వారి ఎదుగుదలను ప్రభావితం చేయడంతోపాటు కొన్నిసార్లు వైకల్యాలకూ కారణమయ్యే అవకాశం ఉన్నందున వీలైనంత త్వరగా వీటిని కనుగొని, తగిన చికిత్స అందించాలి. బాధితుల్లో కనిపించే మెరుగుదల (ప్రోగ్నోసిస్) అనే అంశం... అది ఏ రకమైన కేన్సర్ లేదా ఏదశలో దాన్ని కనుగొన్నారు, బాధితుడికి అందుతున్న చికిత్సకు ఎలా ప్రతిస్పందిస్తున్నాడనే అనేక అంశాలపై ఆధారపడి ఉంటుంది. అయితే ఇటీవల మంచి అధునాతన చికిత్స ప్రక్రియలతోపాటు కొత్త కొత్త చికిత్స ప్రణాళికలు అందుబాటులోకి రావడం, సరికొత్త పరిశోధనలతో వచ్చిన ఆవిష్కరణల కారణంగా బాధితుల్లో మంచి మెరుగుదల కనిపిస్తోంది. ఎముక కేన్సర్తో జీవించాల్సి వస్తే... ఎముక క్యాన్సర్తో జీవించాల్సి వచ్చే బాధితులకు తమ కుటుంబసభ్యుల నుంచి, డాక్టర్ల నుంచి ఆరోగ్య సంరక్షకుల నుంచి మంచి సహకరం అవసరం. ఎముక కేన్సర్ వచ్చిందని తెలియగానే అన్ని కేన్సర్లలో లాగానే బాధితులు షాక్కు గురికావడం, జీవితం శూన్యమైనట్లు అనుకోవడం, నిరాశా నిస్పృహలకు గురికావడం వంటివి ఉంటాయి. అయితే వాళ్లు బాగా కోలుకోవడం అన్నది... వాళ్లకు అందే చికిత్సతోపాటు వాళ్లకు నైతిక మద్దతు అందించే కుటుంబసభ్యులు, స్నేహితులు, శ్రేయోభిలాషుల వంటి అనేక అంశాలపై ఆధారపడి ఉంటుంది. తమకు వచ్చిన కేన్సర్ రకం, దాని గురించి అవసరమైన సమాచారంతోపాటు తమకు వచ్చిన వ్యాధి గురించి డాక్టర్లు, తమకు నమ్మకమైనవాళ్లతో అరమరికలు లేకుండా చర్చించడం వంటి అంశాలు త్వరగా కోలుకునేలా చేస్తాయి. ఈ క్రమంలో నర్సులూ, తాము తీసుకునే మందులు, తమకు లభించాల్సిన ట్రాన్స్పోర్టు సహకారాలూ, బాధితుల బాధల్ని తమవిగా ఎంచి, సహానుభూతితో మద్దతు అందించే సపోర్ట్ గ్రూపుల సహకారం బాగుంటే కోలుకునే ప్రక్రియ కూడా మరింత మెరుగ్గా, వేగంగా జరుగుతుంది. ∙నిర్ధారణ...సాధారణంగా ఎక్స్–రే, ఎమ్మారై, సీటీ స్కాన్ పరీక్షలతోపాటు సాధారణంగా చిన్న ముక్క తీసి పరీక్షించే బయాప్సీ ద్వారా ఎముక కేన్సర్ నిర్ధారణ చేస్తారు. డాక్టర్ (ప్రొఫెసర్) బి. రాజేష్ మస్క్యులో స్కెలిటల్ రేడియాలజీ స్పెషలిస్ట్, రాయల్ ఆర్థోపెడిక్ హాస్పిటల్ బర్మింగ్హమ్ (యూకే) (చదవండి: చెదురుతున్న గుండెకు అండగా...!) -

రొమ్ము క్యాన్సర్కు అరుదైన చికిత్స
కేన్సర్.. ఒకప్పుడు పేరు వినడానికే భయపడిన మహమ్మారి.. ఇప్పుడు ఎక్కువ మందికి వ్యాపిస్తోంది. అధైర్యపడకుండా చికిత్సతో దాన్ని జయిస్తున్నవారు కొందరైతే.. కారణాలేవైనా ఇంకొందరు ప్రాణాలు పోతున్నాయి. వ్యాధి భయం కంటే.. చికిత్సలో భాగంగా చేసే కీమోథెరపీ చూపించే నరకం అధికం. అలాంటివేవీ లేకుంటా కేన్సర్ను జయించారో శాస్త్రవేత్త. తనకు వచ్చిన రొమ్ము క్యాన్సర్కు తానే చికిత్స చేసుకుని చరిత్రలో నిలిచారు. అయితే దీనిపై కొందరు శాస్త్రవేత్తలు విభేదిస్తున్నారు. ఇది అన్ని దశల్లోనూ ఉపయోగించలేమంటున్నారు. క్రొయేషియాకు చెందిన 50 ఏళ్ల బీటా హలాస్సీ శాస్త్రవేత్త. జాగ్రెబ్ విశ్వవిద్యాలయంలో వైరాలజిస్ట్గా పనిచేస్తున్నారు. గతంలోనే కేన్సర్ డిటెక్ట్ అవ్వడంతో మాస్టెక్టమీ చేయించుకున్నారు. 2020లో మళ్లీ పునరావృతమైంది. ఈసారి మూడో స్టేజీ. సాధారణంగా హడలెత్తిపోతాం. కానీ ఆమె అలా కాదు. ధైర్యంగా ఎదుర్కొంది. కాకపోతే.. మొదటి సారి కీమోథెరపీతోనే విసిగిపోయిన ఆమె.. ఈసారి అటువైపు మొగ్గుచూపలేదు. తనకు తానే చికిత్స చేసుకోవాలనుకున్నారు. వైరాలజిస్ట్ కూడా కావడంతో.. యాంటీవైరస్ వేక్సిన్స్తోనే ప్రయోగం చేశారు. మీజిల్స్ వైరస్, ఫ్లూ లాంటి వ్యాధులకు ఇచ్చే వేక్సిన్స్ను కలిపి.. తన ప్రయోగశాలలోనే కొత్త వైరస్ను సృష్టించారు. దాన్ని ఇంజెక్ట్ చేసి చికిత్స చేసుకోవడం ప్రారంభించారు. ఇది కణితిపై నేరుగా దాడి చేసిన రోగనిరోధక వ్యవస్థను పెంచే శక్తివంతమైనన వైరస్గా పనిచేసింది. హలాస్సీ నాలుగు సంవత్సరాలుగా కేన్సర్ రహితంగా ఉంది. స్టేజ్ 3లో చికిత్స.. ఆంకోలిటిక్ వైరోథెరపీ (ఓవీటీ)గా పిలిచే ఈ ప్రయోగాత్మక వేక్సిన్ ఆమె స్టేజ్ 3 కేన్సర్ చికిత్సకు సహాయపడింది. ఓవీటీ.. క్యాన్సర్ చికిత్స కోసం అభివృద్ధి చెందుతున్న విధానం. ఇది క్యాన్సర్ కణాలపై దాడి చేయడానికి, వాటితో పోరాడటానికి రోగనిరోధక వ్యవస్థను బలోపేతం చేయడానికి తోడ్పడుతుంది. ఓవీటీ క్లినికల్ ట్రయల్స్ లాస్ట్స్టేజ్లో ఉన్న మెటాస్టాటిక్ క్యాన్సర్ పై ప్రయోగించారు. కొన్నేళ్లుగా శాస్త్రవేత్తలు ప్రారంభ దశ కేన్సర్లకు కూడా దీన్ని సూచిస్తున్నారు. కణితి కణానికి మీజిల్స్ వైరస్, వెసిక్యులర్ స్టోమాటిటిస్ వైరస్ ఉన్నట్టుగా గుర్తించిన హలాస్సీ.. రెండు వైరస్లను సరైన మోతాదులో మిళితం చేసి, తనకు తాను చికిత్స చేసుకోవడానికి ఉపయోగించుకున్నారు. ఇప్పటివరకు ఈ రెండు వ్యాధికారక క్రిములను ఓవీటీ క్లినికల్ ట్రయల్స్లో ఉపయోగించారు. మీజిల్స్ వైరస్ మెటాస్టాటిక్ రొమ్ము కేన్సర్స్ చికిత్సలో ఉపయోగిస్తారు. భిన్న వాదనలు.. కేన్సర్ చికిత్సకు.. శస్త్రచికిత్స, కెమోథెరపీ, బయోలాజికల్ థెరపీ, రేడియేషన్ వంటి ప్రస్తుత విధానాలకు బదులుగా ఓవిటిని ఉపయోగించాలని హలాస్సీ సూచిస్తున్నారు. దీనిని కొందరు వైద్య పరిశోధకులు విభేదిస్తున్నారు. ఆంకోలిటిక్ వైరస్లతో స్వీయ వైద్యం రోగ నిర్ధారణ చేసిన కేన్సర్ను ఎదుర్కోవడానికి సరైన విధానం కాదంటున్నారు. కానీ ప్రారంభ దశలో ఓవీటీని నియోఅడ్జువెంట్ థెరపీగా క్లినికల్ ట్రయల్స్ జరపాలని సూచిస్తున్నారు. -

కట్టుకట్టి వదిలేశారు
సాక్షి, అమరావతి: కృష్ణాజిల్లా ఆగిరిపల్లి మండలం ఈదర గ్రామానికి చెందిన రమేశ్ సోమవారం బైక్పై వెళుతుండగా యాక్సిడెంట్ అయింది. దీంతో ముఖంపై తీవ్ర గాయం అయింది. వైద్యం కోసం నూజివీడు ప్రభుత్వాస్పత్రికి వెళ్లగా, విజయవాడ ప్రభుత్వాస్పత్రికి రెఫర్ చేశారు. రమేశ్ అదేరోజు జీజీహెచ్లో అడ్మిట్ అయ్యారు. ముఖంపై అయిన గాయానికి వైద్యులు కట్టు కట్టారు. తదుపరి చికిత్స అందించాలంటే ఆరోగ్యశ్రీ కింద కేసులు రిజిస్ట్టర్ చేసి, అనుమతులు వచ్చేవరకూ ఆగాలన్నారు. కుటుంబ సభ్యుల నుంచి సిబ్బంది ఆరోగ్యశ్రీ కార్డు తీసుకుని కేసు రిజిస్టర్ చేస్తున్నామని చెప్పారు. ఆ రోజు నుంచి బుధవారం వరకు మూడురోజుల పాటు అనుమతులు రాలేదని చికిత్సలో జాప్యం చేస్తూ వచ్చారు. ‘చిన్న గాయానికి చికిత్సకోసం మూడురోజుల నుంచి ఎదురుచూస్తున్నాం. ఇంకెన్ని రోజులు పడుతుందని ప్రశ్నిస్తే.. ఏమో చెప్పలేం.’ అని సిబ్బంది సమాధానం ఇస్తున్నారని రమేశ్ కుమారుడు వాపోయాడు. రమేశ్ తరహాలోనే చికిత్సల్లో జాప్యంతో ఏపీవీవీపీ, బోధనాస్పత్రుల్లో నిరంతరం పలువురు ఇబ్బందులు పడుతున్నారు. రాష్ట్రంలో ప్రైవేట్ ఆస్పత్రుల్లో చికిత్సల కోసం డబ్బు ఖర్చుపెట్టే స్తోమతలేక ప్రభుత్వాస్పత్రులను ఆశ్రయిస్తున్న నిరుపేద రోగులకు తక్షణమే వైద్య సేవలు అందడం లేదు. ఆరోగ్యశ్రీ నుంచి అనుమతులు రావాలంటూ రోజుల తరబడి ఆస్పత్రుల్లో వేచి ఉండేలా చేస్తున్నారు. మైనర్ సర్జరీలకు సైతం ఆరోగ్యశ్రీ కార్డు కావాలని ఆస్పత్రుల్లో డిమాండ్ చేస్తున్నారు. సాధారణంగా ప్రభుత్వాస్పత్రులంటే ఎటువంటి షరతులు లేకుండా తక్షణ వైద్యం అందుతుందని ప్రజలకు నమ్మకం. ప్రస్తుత ప్రభుత్వంలో ఇందుకు భిన్నంగా ఆస్పత్రుల్లో పరిస్థితులు ఉంటున్నాయని రోగులు ఆవేదన వ్యక్తం చేస్తున్నారు. -

హైదరాబాద్లో ఇండియన్ వెయిన్ కాంగ్రెస్
సాక్షి,హైదరాబాద్ : మన దేశంలో దాదాపు 25 శాతం మంది ప్రజలు వెరికోస్ వెయిన్స్ సమస్యతో బాధపడుతున్నారని, వీళ్లలో చాలామందికి శస్త్రచికిత్సలు అవసరం లేకుండానే నయం చేయొచ్చని జాతీయ, అంతర్జాతీయ వైద్య నిపుణులు తెలిపారు. ప్రస్తుతం అనేక అత్యాధునిక చికిత్సా విధానాలు అందుబాటులోకి వచ్చాయని, వాటిని అందిపుచ్చుకుని దేశంలో ఏ మారుమూల ప్రాంతంలోనైనా అద్భుతమైన చికిత్సలు చేయొచ్చని వివరించారు. నగరంలోని అవిస్ ఆస్పత్రి ఆధ్వర్యంలో హైదరాబాద్లోని మాదాపూర్లో గల డిస్ట్రిక్ట్ 150 కాన్ఫరెన్స్ హాల్లో జాతీయ స్థాయిలో ఇండియన్ వెయిన్ కాంగ్రెస్ 2024ను శుక్రవారం నిర్వహించారు. దీనికి అవిస్ ఆస్పత్రి వ్యవస్థాపకుడు, ప్రముఖ వాస్క్యులర్ ఇంటర్వెన్షనల్ నిపుణుడు డాక్టర్ రాజా వి. కొప్పాల నేతృత్వం వహించారు. దేశంలోని పలు రాష్ట్రాల నుంచి 100 మంది వరకు వైద్య నిపుణులు దీనికి ప్రత్యక్షంగా హాజరయ్యారు. బ్రెజిల్ నుంచి కొందరు నిపుణులు ఆన్లైన్లో హాజరై తమ అభిప్రాయాలు, అనుభవాలను పంచుకున్నారు.ముఖ్యంగా వెరికోస్ వెయిన్స్ సమస్యను శస్త్రచికిత్సలు అవసరం లేకుండా లేజర్ల ద్వారా, ఇతర మార్గాల్లో నయం చేయడం ఎలాగన్న అంశంపై ఇందులో విస్తృతంగా చర్చించారు. అవిస్ ఆస్పత్రిలో గత ఎనిమిదేళ్లుగా ఇప్పటికి దాదాపు 40 వేల మందికి పైగా రోగులకు శస్త్రచికిత్స అవసరం లేకుండా నయం చేశామని, ఈ రంగంలో వస్తున్న మార్పులను ఎప్పటికప్పుడు తెలుసుకోవడం చాలా ముఖ్యమని డాక్టర్ రాజా వి. కొప్పాల అన్నారు.అంతర్జాతీయంగా పేరున్న డాక్టర్ రోడ్రిగో గోమ్స్ డీ ఒలీవియెరా, డాక్టర్ రాజేష్ వాసు, డాక్టర్ ఫెర్రనాండో ట్రెస్ సిల్వెరియా లాంటి వాస్క్యులర్, ఇంటర్వెన్షనల్ రేడియాలజీ నిపుణులు ఈ సదస్సుకు హాజరై.. అంతర్జాతీయంగా ఈ రంగంలో వస్తున్న పలు మార్పులు, చికిత్సా విధానాలు, ఎదురవుతున్న సవాళ్ల గురించి చర్చించారు. వీరితో పాటు వాస్క్యులర్ సర్జరీ, ప్లాస్టిక్ సర్జరీ నిపుణులు కూడా పాల్గొన్నారు. కొన్ని సందర్భాల్లో శస్త్రచికిత్సలు అవసరం లేదని, అయితే కొన్నిసార్లు తప్పనిసరిగా శస్త్రచికిత్స చేయాల్సి ఉంటుందని తెలిపారు.వెరికోస్ వెయిన్స్ విషయంలో అద్భుతమైన పరిశోధనలు జరుగుతున్నాయని, వాటి వివరాలను ఎప్పటికప్పుడు తెలుసుకోవడం ద్వారా విజ్ఞాన సముపార్జన చేయాలని నిపుణులు సూచించారు. ఈ కార్యక్రమం విజయవంతం కావడంపై డాక్టర్ రాజా వి. కొప్పాల సంతోషం ప్రకటించారు. -

అరుదైన జబ్బుతో అర్జున్ కపూర్ : ఎమోషనల్ కామెంట్స్,అంత ప్రమాదకరమా?
నటి మలైకా అరోరా, బాలీవుడ్ హీరో అర్జున్ కపూర్(Arjun Kapoor) ఇద్దరూ ఒకరి కోసం ఒకరం అన్నంతగా చెట్టా పట్టాలేసుకుని తిరిగిన ప్రేమజంట. ఏమైందో తెలియదు గానీ, ఇటీవల వీరిద్దరూ బ్రేకప్ చెప్పేసుకున్నారు. తాజాగా అర్జున్ కపూర్ తన ఆరోగ్యంపై కీలక విషయాన్ని వెల్లడించాడు. నిద్ర పట్టక ఇబ్బంది పడేవాడినంటూ ఎమోషనల్ కామెంట్స్ చేశాడు. హాషిమోటోస్ థైరాయిడిటిస్ ((Hashimoto's disease) అనే ఆటో ఇమ్యూన్ డిజార్డర్తో తాను బాధపడుతున్నట్లు అర్జున్ కపూర్ వెల్లడించారు. ఇది థైరాయిడ్ తరువాత స్టేజీ అని, రోగ నిరోధక శక్తిని ప్రభావితం చేస్తుందని పేర్కొన్నాడు. ఇది బరువు పెరగడానికి అది కూడా కారణం కావచ్చునని అన్నాడు. తాను లావుగా ఉండటం వల్ల మానసిక ఒత్తిడి మరింత పెరిగి అందరికీ దూరంగా ఉండేవాడినని చెప్పుకొచ్చాడు. ఎక్కువగా ఒంటరిగా ఉండటానికే ఇష్ట పడేవాడినని చెప్పాడు.‘‘సింగం ఎగైన్’’ మూవీ సమయంలో వ్యక్తిగతంగా, వృత్తిపరంగా, మానసికంగా, శారీరకంగా. నేను ఎంత డిప్రెషన్లో ఉన్నానో లేదో నాకు తెలియదు. అసలు ఈ సినిమా చేయాలా వద్దా ? నన్ను జనాలు ఆదరిస్తారా? లేదా? అనే అనుమానం పీడించేది. కానీ నాకు ఈ సినిమా పునర్జన్మ నిచ్చింది’’. కరియర్లో వరుస ఫ్లాప్లో ఇబ్బందిపడుతున్న తరుణంలో డైరెక్టర్ రోహిత్ శెట్టి, అర్జున్ కపూర్ కాంబోలో వచ్చిన 'సింగం ఎగైన్' మూవీ హిట్ టాక్ తెచ్చుకుంది. ప్రధాన విలన్ "డేంజర్ లంక" పాత్రతో అర్జున్ కపూర్ నటనకు మంచి మార్కులు పడ్డాయి. ఇక వ్యక్తిగత జీవితానికి వస్తే.. మలైకా, అర్జున్ 2018లో డేటింగ్ ప్రారంభించారు. 2019లో, వారు సోషల్ మీడియాలో తమ సంబంధాన్ని బహిరంగంగా అంగీకరించారు. ఇటీవల ఇద్దరూ విడిపోయినట్టు ధృవీకరించారు. అసలేంటీ హషిమోటో వ్యాధి,ఎలా వస్తుంది?హషిమోటో వ్యాధికి ఖచ్చితమైన కారణాలపై స్పష్టతలేనప్పటికీ, జన్యు, పర్యావరణ , హార్మోన్ల అసమతుల్యత , జీవనశైలి ప్రధాన కారణాలుగా భావిస్తున్నారు.ఫ్యామిలీలో థైరాయిడ్ లేదా ఆటో ఇమ్యూన్ వ్యాధుల ఉంటే రావచ్చు. పురుషుల కంటే స్త్రీలే దీనికి ఎక్కువ గురయ్యే అవకాశ ఉంది. బహుశా హార్మోన్ల ప్రభావాల వల్ల కావచ్చు.ఏ వయసులోనైనా సంభవించవచ్చు, అయితే సాధారణంగా మధ్య వయస్కులలో బయటపడుతుంది.పర్యావరణ కారకాలు: అయోడిన్ అధికంగా తీసుకోవడం, రేడియేషన్కు గురికావడం లేదా ఇన్ఫెక్షన్లు.ఒత్తిడి , జీవనశైలి: దీర్ఘకాలిక ఒత్తిడి, పోషకాహారం లోపం లక్షణాలు శారీరక, మానసిక ఆరోగ్యాన్ని ప్రభావితం చేస్తుంది. జీవక్రియ, గుండె పనితీరు, జీర్ణక్రియలో సమస్యలు, కండరాలపై పట్టు కోల్పోవడం, మెదడు పనితీరులో లోపాలు అలసట,బలహీనత,బరువు పెరుగటం తరచుగా డిప్రెషన్, ఆందోళన , మూడ్ స్వింగ్స్చలిని తట్టుకోలేకపోడం , కండరాలు , కీళ్ల నొప్పులుమలబద్ధకం, ఉబ్బరం వంటి లక్షణాలు కనిపిస్తాయిచికిత్ససాధారణ థైరాయిడ్ హార్మోన్ స్థాయిలను పునరుద్ధరించడానికి , అలసట మరియు బరువు పెరగడం వంటి లక్షణాలను తగ్గించడానికి థైరాయిడ్ హార్మోన్ రీప్లేస్మెంట్ థెరపీని వాడతారు.థైరాయిడ్పనితీరును క్రమం తప్పకుండాపర్యవేక్షించుకోవాలి. అవసరం మేరకు మందుల మోతాదును సర్దుబాటు చేసుకోవాలి.సెలీనియం, జింక్ సమృద్ధిగా ఉన్న సమతుల్య ఆహారం తీసుకోవాలి.ఒత్తిడికి దూరంగా ఉండేలా మెడిటేషన్, యోగా లాంటివి చేయాలి.థైరాయిడ్ ఆరోగ్యానికి తోడ్పడతాయి, అయినప్పటికీ అధిక అయోడిన్ను నివారించాలి. తగిన వ్యాయామం చేయాలిరోజుకు కనీసం 6 గంటల నిద్రం ఉండేలా జాగ్రత్త పడాలి.నోట్: ఇది ప్రాథమిక సమాచారం మాత్రమే. థైరాయిడ్ సమస్య ఉన్నట్టు అనుమానం ఉన్న వారు వెంటనే వైద్యుడిని సంప్రదించి, తగిన చికిత్స తీసుకోవాలి. -

ఆరు నెలల పోరాటం.. చనిపోవడం ఖాయం అనుకున్నా: హీరామండి నటి
బాలీవుడ్ నటి మనీషా కొయిరాలా తెలుగువారికి సైతం సుపరిచితమే. చివరిసారిగా హీరామండి వెబ్ సిరీస్తో ప్రేక్షకులను అలరించింది. సంజయ్ లీలా భన్సాలీ తెరకెక్కించిన ఈ సిరీస్కు విపరీతమైన రెస్పాన్స్ వచ్చింది. ప్రస్తుతం ఈ వెబ్ సిరీస్ ప్రముఖ ఓటీటీ ఫ్లాట్ఫామ్ నెట్ప్లిక్స్లో స్ట్రీమింగ్ అవుతోంది. అయితే గతంలో మనీషా కొయిరాలా క్యాన్సర్ బారిన పడి కోలుకున్న సంగతి తెలిసిందే.అయితే తాజాగా ఓ ఇంటర్వ్యూకు హాజరైన మనీషా క్యాన్సర్ చికిత్స రోజులను గుర్తు చేసుకున్నారు. ఆ సమయంలో తాను భరించలేని బాధను అనుభవించినట్లు తెలిపారు. చికిత్స తీసుకునే సమయంల తాను చనిపోతానని భావించినట్లు వెల్లడించింది. కొన్ని నెలల పాటు అమెరికాలో శస్త్రచికిత్స తీసుకున్నట్లు పేర్కొన్నారు. తన తల్లి నేపాల్ నుంచి రుద్రాక్షను తీసుకొచ్చి వైద్యునికి ఇచ్చిందని మనీషా చెప్పుకొచ్చింది. కాగా.. మనీషా కొయిరాలా 2012లో అండాశయ క్యాన్సర్తో పోరాడి గెలిచారు.మనీషా మాట్లాడుతూ..'2012లో నాకు క్యాన్సర్ నిర్ధారణ జరిగింది. ఆ సమయంలో నేను చాలా భయపడ్డాను. నేను వైద్యులతో మాట్లాడినప్పుడు చనిపోతానని భావించా. ఇక లైఫ్కు ముగిసినట్లే అనిపించింది. ఆ తర్వాత న్యూయార్క్కు వెళ్లి చికిత్స తీసుకున్నా. ఆ రోజులు నాకు ఇంకా గుర్తున్నాయి. ఆ సమయంలో భరించలేని బాధ, నొప్పి అనుభవించా. ఎలాంటి లక్షణాలు లేకపోయినా.. చివరి స్టేజ్లో ఉందని తెలిసింది. న్యూయార్క్లో ఉన్న గొప్ప వైద్యులు నాకు చికిత్స అందించారు. దాదాపు 11 గంటలు ఆపరేషన్ చేశారు. కీమో థెరపీ గురించి నా కుటుంబానికి కూడా వైద్యులు వివరించారు. వైద్యం కొనసాగుతున్న సమయంలో అమ్మ నాకోసం ఎన్నో పూజలు చేసింది. ఆమె ధైర్యంతోనే నేను ఆ మహమ్మారిని జయించాను. ఈ జీవితం నాకు దేవుడిచ్చిన పునర్జన్మ' అని అన్నారు. -
పశువులు, కోళ్ల వైద్యానికి ప్రామాణిక మార్గదర్శకాలు
పశువులు, కోళ్ల వైద్యానికి సంబందించి సరికొత్తప్రామాణిక మార్గదర్శకాలు విడుదల చేసిన కేంద్రంయాంటీబయాటిక్ తదితర ఔషధాల వినియోగాన్ని తగ్గించటం, దుర్వినియోగాన్ని అరికట్టే ప్రత్యామ్నాయ చికిత్సలపై దృష్టి సంప్రదాయ ఆయుర్వేద చికిత్సా పద్ధతుల (ఈవీఎంల)కు పెద్దపీటఈవీఎంలపైప్రాంతీయ భాషల్లో పుస్తకాలు, వీడియోలు ఉచితంగా అందుబాటులోకి తెచ్చిన ఎన్.డి.డి.బి.దేశంలో పశువులు, కోళ్లకు వచ్చే జబ్బులు, ఇన్ఫెక్షన్లకు అందించేప్రామాణిక చికిత్సా పద్ధతులను నిర్దేశిస్తూ కేంద్ర పశు సంవర్థక, పాడి అభివృద్ధి శాఖ సరికొత్త మార్గదర్శకాలను ఇటీవల విడుదల చేసింది. పాడి ఆవులు, గేదెలు, గొర్రెలు, మేకలు తదితర పశువులతో పాటు కోళ్ల చికిత్సకు ఈ మార్గదర్శకాలు వర్తిస్తాయి. నిర్హేతుకంగా యాంటీబయాటిక్స్ తదితర అల్లోపతి ఔషధాల వినియోగాన్ని కట్టడి చేయటంతో పాటు.. ఆరోగ్యదాయకమైన ప్రత్యామ్నాయ చికిత్సా పద్ధతులను విస్తృతంగా వ్యాప్తిలోకి తెచ్చే లక్ష్యంతో కేంద్రం ఈ మార్గదర్శకాలను విడుదల చేసింది. ముఖ్యంగా పాడి పశువుల చికిత్సలో చీటికి మాటికి యాంటీబయాటిక్స్ను అతిగా వాడటం, దుర్వినియోగం చేయటం వల్ల పాలు, పాల ఉత్పత్తులు, మాంసం, గుడ్లు తదితర ఆహారోత్పత్తుల్లో వాటి అవశేషాలు మోతాదుకు మించి మిగిలి΄ోతున్నాయి.పశువైద్యంలో యాంటీబయాటిక్ మందులను అతిగా వాడటం వల్ల సూక్ష్మజీవులు నిరోధకతను సంతరించుకుంటున్నాయి. ఫలితంగా యాంటీబయాటిక్ ఔషధాలు నిరర్థకంగా మారుతున్నాయి. ఇది ప్రజారోగ్యానికి పైకి కనిపించని పెను ముప్పుగా పరిణమిస్తోంది. ఈ నేపథ్యంలో ఐక్యరాజ్యసమితికి చెందిన ఆహార వ్యవసాయ సంస్థ (ఎఫ్ఏఓ), యుఎస్ఎయిడ్ సంస్థల తోడ్పాటుతో కేంద్ర పశుసంవర్థక మంత్రిత్వ శాఖ 6 నెలల పాటు సుమారు 80 మంది ప్రభుత్వ, ప్రైవేటు రంగంలోని నిపుణులతో చర్చించింది. సరికొత్తప్రామాణిక మార్గదర్శకాలను రూపొందించి ఇటీవలే విడుదల చేసింది. అల్లోపతి ఔషధాలను ఏయే జబ్బులకు ఎంత మోతాదులో వాడాలో మార్గదర్శకాలలో పొందుపరిచారు.ఈవీఎంలకు పెద్ద పీటఅంతేకాకుండా, సంప్రదాయ ఆయుర్వేద చికిత్సా పద్ధతుల (ఎత్నో వెటరినరీ మెడిసిన్ప్రాక్టీసెస్ – ఈవీఎంల)ను, హోమియో వంటి ప్రత్యామ్నాయ చికిత్సా పద్ధతులకు కూడా ప్రభుత్వం ఈ మార్గదర్శకాల్లో పెద్ద పీట వేయటం విశేషం. సంప్రదాయ ఆయుర్వేద పద్ధతుల్లో రైతులే స్వయంగా తయారు చేసుకొని వాడేందుకు వీలుగా ఉండే చికిత్సా పద్ధతులను కూడా పొందుపరిచారు. ఈ రంగంలో 20 ఏళ్లు కృషి చేసిన తమిళనాడుకు చెందిన ఎమిరిటస్ ప్రొఫెసర్ ఎన్. పుణ్యస్వామి 22 రకాల పశువ్యాధులకు రూపొందించిన ఈవీఎం పద్ధతులకు చోటు కల్పించారు. దేశంలో పాడిపై ఆధారపడిన చిన్న, సన్నకారు రైతులకు అతితక్కువ ఖర్చుతో సమకూరే ఈవీఎం చికిత్సా పద్ధతులు ఉపయోగపడతాయని కేంద్ర పశుసంవర్థక శాఖ కార్యదర్శి అల్క ఉపాధ్యాయ ఆశాభావం వ్యక్తం చేశారు. అయితే, హోమియో గురించి ప్రస్తావించినప్పటికీ ఈ చికిత్స పద్ధతుల గురించి మార్గదర్శకాల్లో వివరించలేదు. దేశంలోని నలుమూలల్లోని పశు వైద్యులు, వైద్య సిబ్బంది, సంప్రదాయ వైద్యులు, పశు΄ోషకుల అనుభవాలు, సూచనలతో ప్రతి 2–3 ఏళ్లకోసారి ఈ మార్గదర్శకాలను పరిపుష్టం చేయనుండటం మరో విశేషం.సంప్రదాయ ఆయుర్వేద చికిత్సాపద్ధతులు తమిళనాడుకు చెందిన తంజావూరులోని వెటరినరీ యూనివర్సిటీ పరిశోధనా కేంద్రంలో ‘ఎత్నో–వెటరినరీ హెర్బల్ ట్రైనింగ్ అండ్ రీసెర్చ్ యూనిట్’ అధిపతిగా పనిచేసిన ఎమిరిటస్ ప్రొఫెసర్ డా.ఎన్. పుణ్యస్వామి, టిడియు ఎమిరిటస్ప్రొఫెసర్ ఎం.ఎన్. బాలకృష్ణన్ నాయర్ పశువ్యాధులకు సంప్రదాయ ఆయుర్వేద చికిత్సా పద్ధతుల (ఎత్నో వెటరినరీ మెడిసిన్ప్రాక్టీసెస్– ఈవీఎంల)పై సుదీర్ఘంగా పరిశోధన చేసి ప్రమాణీకరించారు. ముఖ్యమైన 22 రకాల జబ్బులకు (అల్లోపతి మందులు, యాంటీబయాటిక్స్ వాడవసరం లేకుండా) రైతుల ఇళ్లలో ΄ోపు డబ్బాల్లో ఉండే మసాలా దినుసులు, పెరట్లో ఉండే మొక్కలతో ఆయుర్వేద మందుల్ని రైతులే స్వయంగా తయారు చేసుకొని వాడుకోగలిగే పద్ధతులను పొందుపరచిన ఒక చిరు పుస్తకాన్ని కూడా కేంద్ర ప్రభుత్వం తాజా మార్గదర్శకాలతో పాటు అందుబాటులోకి తెచ్చింది. ఆంగ్లం, హిందీ, తెలుగుతో పాటు 12 భాషల్లో ఈ చిరుపుస్తకాల పీడీఎఫ్లను అందుబాటులోకి తెచ్చింది. పశువులకు, ముఖ్యంగా పాడి ఆవులు, గేదెలకు వచ్చే జబ్బులకు ఆయుర్వేద మందులను రైతులు ఇంటి దగ్గరే ఎలా తయారు చేసుకోవాలి? ఎలా వాడాలి? అనేది తెలుగు సహాప్రాంతీయ భాషల్లో రూపొందించిన వీడియోలను జాతీయ పాడి అభివృద్ధి సంస్థ (ఎన్.డి.డి.బి.) యూట్యూబ్ ఛానల్లో అందుబాటులో ఉంచారు. ఈ చిరు పుస్తకాల పిడిఎఫ్లను, ఆయుర్వేద మందుల తయారీ, వాడే పద్ధతులు తెలిపే వీడియోలను ఉచితంగానే చూడొచ్చు.. డౌన్లోడ్ చేసుకోవచ్చు. యాంటీబయాటిక్స్, రసాయనిక ఔషధాల అవశేషాల్లేని ఆరోగ్యదాయకమైన పాలు, మాంసం ఉత్పత్తికి దోహదం చేసే మార్గం ఇది. -

చిక్కే....‘సిస్ట్’ర్స్... జాగ్రత్త!
మహిళల్లో సాధారణంగా గర్భసంచి పక్కనే ఉండే ఓవరీస్లో లేదా వారి ప్రత్యుత్పత్తి వ్యవస్థకు సంబంధించిన అవయవాల్లో... రకరకాల సిస్ట్లు కనిపిస్తుంటాయి. సిస్ట్ అంటే నీరు లేదా నీటి వంటి ద్రవపదార్థంతో నిండి ఉన్న సంచి అని అర్థం. మహిళల్లో ఇలా సిస్ట్లు కనిపించడం మామూలే. సాధారణంగా కనిపించే కొన్ని రకాల సిస్ట్ల గురించి ప్రాథమిక అవగాహన కోసం... ఈ కథనం. ఫాలిక్యులర్ సిస్ట్: అండం విడుదల సమయంలో కనపించే సిస్ట్ ఇది. పీరియడ్స్ తరువాత ఐదు లేదా ఆరు రోజుల నుంచి క్రమంగా సైజ్ పెరుగుతూ ΄ోతుంది. సాధారణంగా 2 నుంచి 2.2 సెం.మీ. సైజ్కు చేరాక... మహిళల్లో అండం విడుదల జరిగాక కనుమరుగవుతుంది. కార్పస్ ల్యుటియల్ సిస్ట్: అండం విడుదలైన తర్వాత ప్రెగ్నెన్సీ వస్తే... ఆ పిండాన్ని స΄ోర్టు చేయడానికి ఏర్పడే సిస్ట్ ఇది. సాధారణంగా ఈ సిస్ట్లు వాటంతట అవే కనుమరుగవుతాయి.ఎండోమెట్రియల్ సిస్ట్: రక్తంతో నిండి ఉండే ఈ సిస్ట్ ఎండోమెట్రియోసిస్ అనే కండిషన్లో కనపడుతుంది. ఈ సిస్ట్లు తీవ్రమైన నొప్పి కలిగిస్తాయి. ఇవి క్రమంగా పెద్దదై కొన్నిసార్లు పలిగి΄ోయే అవకాశం ఉన్నందున ఇటువంటి సిస్ట్లను ఇంజక్షన్ ద్వారా తాత్కాలికంగా పెరగకుండా చేయడంగానీ లేదా సర్జరీ ద్వారా తీసేవేయడం కానీ చేస్తుంటారు. ఇలా చేయాల్సిన అవసరమూ ఉంటుంది. ఇన్ఫెక్టెడ్ సిస్ట్: ఓవరీస్లో ఇది చాలా అరుదుగా కనిపిస్తుంది. ట్యూబ్తో కలిసి ట్యూబో–ఒవేరియన్ సిస్ట్ల పెల్విస్ ఇన్ఫెక్షన్స్లో సాధారణంగా ఇది కనిపిస్తుంటుంది. పాలిసిస్టిక్ ఓవరీస్ : సాధారణంగా ప్రతినెలా 20 నుంచి 30 ఫాలికల్స్ ఓవరీస్లో పెరగడం ప్రారంభిస్తాయి. వీటన్నింటిలో అత్యంత అనువుగా ఉన్న ఫాలికల్ మాత్రమే అండంగా మారుతుంది. అది... మిగిలిన వాటికన్నా మరింత వేగంగా పెరిగి... పీరియడ్స్ వచ్చిన 12–16 రోజుల మధ్యలో విడుదల అవుతుంది. ఇక మిగిలిన ఫాలికల్స్ అన్నీ వాటంతట అవే మాయమైపోతాయి. కాని ఊబకాయం, హార్మోన్ల అసమతౌల్యత ఉన్న మహిళల్లో ఆ ఫాలికల్స్ అన్నీ ఒకే సైజ్ వరకు పెరుగుతాయిగానీ, ఏ ఒక్కటీ అండంగా మారదు. అలా పెరిగిపోయిన ఈ సిస్ట్ల వల్ల పీరియడ్స్ సక్రమంగా రాక΄ోవడం, బరువు మరింతగా పెరగడం, అవాంఛిత రోమాలు రావడం జరగవచ్చు. స్కానింగ్ చేసి చూసినప్పుడు ఈ ఫాలికల్స్ అన్నీ చిన్న చిన్న నీటి బుడగల్లాగా కనపడతాయి. వీటినే డాక్టర్లు పాలిసిస్టిక్ ఓవరీస్’గా చెబుతారు. ఈ సమస్యను మందులతో, జీవనశైలి మార్పులతో తగ్గించడం సాధ్యమవుతుంది. సీరస్ లేదా మ్యూసినస్ సిస్ట్ : ఇవి కూడా ఓవరీస్లో సాధారణంగా కనిపించే సిస్ట్లే. నలభై ఏళ్లకు పైబడినవారిలో కనిపిస్తుంది. సైజును బట్టి చికిత్స నిర్ణయిస్తారు.చాలావరకు వాటంతట అవి తగ్గిపోయేవే... ఇన్ని రకాల సిస్ట్లు ఉన్నా ఫాలిక్యులార్, కార్పస్ ల్యుటియల్, చిన్న సైజ్లో ఉన్న సీరస్ సిస్ట్లు వాటంతట అవే తగ్గిపోతాయి. కొన్ని సమయాలలో 6 సెం.మీ సైజ్ కన్నా ఎక్కువగా ఉంటే సిస్ట్లు లేదా నీరులాంటి పదార్థంతోపాటు గట్టిగా ఉన్న సిస్ట్లు, ఎండోమెట్రియాటిక్ సిస్ట్ల వంటికి మాత్రమే శస్త్రచికిత్స అవసరమ వుతుంది.శస్త్రచికిత్స అవసరమయ్యేవి... కొన్ని సిస్ట్లు మెలిక తిరిగి అంటే టార్షన్కు గురై పేషెంట్కు విపరీతమైన కడుపు నొప్పి, వాంతులు, కళ్లు తిరగడం, స్పృహ తప్పిపోవడం వంటి సమస్యలను తెచ్చిపెట్టినప్పుడు ఆపరేషన్ తప్పని సరి. చివరగా... మహిళలు తామ ఓవరాల్ ఆరోగ్యం కోసం సరైన ఆహారం, ఎక్సర్సైజ్ చేస్తే బరువు తగ్గడం చాలా మంచిది. దీనివల్ల ఇతరత్రా అనేక సమస్యలతో పాటు కొంతవరకు సిస్ట్లు కూడా నివారితమయ్యే అవకాశం ఉంది. - డా. స్వాతి హెచ్వికన్సల్టెంట్, అబ్స్టెట్రీషియన్ – గైనకాలజిస్ట్ -

రోజూ అదే టైమ్కు ఠంచనుగా వాంతులా? ఎందుకలా?!
కొందరికి అదే పనిగా వాంతులవుతాయి. అంతేకాదు... రోజూ అదే టైమ్కు అవుతాయి. ఒకవేళ వాంతులు కాని పక్షంలో... కనీసం వికారంగానైనా ఉండే అవకాశముంది. వాంతులై కొన్ని గంటలు గడిచాకే హాయిగా అనిపిస్తుంటుంది. చిత్రంగా మళ్లీ ఆ మర్నాడు మళ్లీ అదే టైమ్కు వాంతులు కావడం మొదలవుతుంది! క్రితం రోజు ఎంత సేపు అయ్యాయో, ఆ మర్నాడు సైతం అంతే సేపు అవుతుంటాయి!. విచిత్రమైన ఈ జబ్బు పేరు... ‘సైక్లిక్ వామిటింగ్ సిండ్రోమ్’. సంక్షిప్తంగా సీవీఎస్ అంటారు. చిన్నపిల్లల్లో ఇది మరీ ఎక్కువ. పెద్ద వయసు వాళ్లలోనూ కొందరిలో ఈ సమస్య కనిపిస్తుంటుంది. సాధారణంగా ఈ ‘సీవీఎస్’తో పాటు కడుపునొప్పి, తలనొప్పి, మైగ్రేన్ కూడా కనిపించే అవకాశాలెక్కువ. దీనికి నిర్దిష్టమైన చికిత్స ఏదీ లేదుగానీ... వాంతుల వల్ల తగ్గి΄ోయిన / దేహంలోంచి వెళ్లిపోయిన లవణాలను భర్తీ చేసేందుకు సెలైన్ ఎక్కించాల్సి ఉంటుంది. ఇతరత్రా ప్రత్యేకమైన చికిత్స లేకపోయినప్పటికీ... సాధారణంగా వాంతులను, వికారాన్ని తగ్గించే మందులను‘యాంటీ–ఎమెటిక్’ డ్రగ్స్తో డాక్టర్లు ఈ ‘సీవీఎస్’ సమస్యకు చికిత్స అందిస్తారు. ఇదీ చదవండి: Clinical vampirism రక్తం తాగాలనిపించే జబ్బు గురించి తెలుసా? -

మరో ఆరుగురికి డయేరియా
నరసరావుపేట: పల్నాడు జిల్లా దాచేపల్లి నగర పంచాయతీలోని అంజనాపురం కాలనీలో డయేరియా మరింత ప్రబలుతోంది. కేసులు పెరుగుతున్నాయి. కాలనీలో శనివారం మరో ఆరుగురికి డయేరియా సోకింది. వీరిలో ఒకరి పరిస్థితి ఆందోళనకరంగా ఉంది. ఇప్పటివరకు ఈ కాలనీలో వాంతులు, విరేచనాలతో ఇద్దరు మృతిచెందారు. 17 మంది ఆస్పత్రుల్లో చేరారు. వీరిలో కొంతమంది ఆరోగ్యం నిలకడగా ఉండటంతో ఇళ్లకు వెళ్లారు. శనివారం కూడా ఆరుగురికి డయేరియా సోకటం ఆందోళన కలిగిస్తోంది. కాలనీలో తమ్మిశెట్టి మాధవి, దేవళ్ల రాకేష్, తమ్మిశెట్టి అశోక్, తమ్మిశెట్టి శ్రీనివాసరావు, కొట్రా అన్నమ్మ, మరొకరు శనివారం వాంతులు, విరేచనాలతో ప్రభుత్వ, ప్రైవేటు ఆస్పత్రుల్లో చేరారు. కాలనీలో ఏర్పాటు చేసిన వైద్యశిబిరాల్లో ప్రాథమిక చికిత్స చేసిన తరువాత మెరుగైన వైద్యం కోసం సత్తెనపల్లి, నరసరావుపేట, గుంటూరు ప్రభుత్వ వైద్యశాలలకు తరలిస్తున్నారు.ప్రస్తుతం వాంతులు, విరేచనాలతో చికిత్స పొందుతున్న వారిలో కొట్రా అన్నమ్మ ఆరోగ్య పరిస్థితి కొంత ఆందోళనకరంగా ఉంది. తాగునీటి బోరులో నీరు కలుషితమవడంతో అంజనాపురం కాలనీ వాసులు ఈ నెల 22 నుంచి డయేరియా కేసులు నమోదవుతున్నాయి. ప్రభుత్వం స్పందించి వ్యాధి నియంత్రణకు పటిష్ట చర్యలు తీసుకోవాలని కాలనీవాసులు కోరుతున్నారు. -

వైద్యుల నిర్లక్ష్యమే.. ప్రాణాలు తీసింది
లబ్బీపేట (విజయవాడతూర్పు): ప్రాణాపాయస్థితిలో చికిత్స కోసం వస్తే సకాలంలో వైద్యం అందకపోవడం వల్లే రోగి మృతి చెందాడంటూ బంధువులు ఆందోళనకు దిగిన ఘటన శనివారం విజయవాడలో చోటుచేసుకుంది. మృతుని మేనమామ కథనం మేరకు.. కృష్ణాజిల్లా, పామర్రు మండలం జుజ్జువరం గ్రామానికి చెందిన గార్లపాటి ఆది పవన్కుమార్ (35) తాపీపని చేస్తుంటాడు. ఇటీవల కాలుకు దెబ్బతగలడం, మూడురోజులుగా జ్వరం ఉండటంలో స్థానికంగా చికిత్సపొందుతున్నాడు. ఈక్రమంలో శుక్రవారం మచిలీపట్నం ప్రభుత్వాస్పత్రికి వెళ్లగా అక్కడి వైద్యులు పరీక్షించి హార్ట్రేట్ ఎక్కువగా ఉండటంతో విజయవాడ ప్రభుత్వాస్పత్రికి రిఫర్ చేశారు. లెటర్లో వైరల్ ఫీవర్, గ్యాస్ట్రయిటిస్ అని పేర్కొన్నారు. శనివారం తెల్లవారు జామున విజయవాడ ప్రభుత్వాస్పత్రికి తీసుకురాగా, వైద్యులు పరీక్షించి, జనరల్ వార్డులో అడ్మిట్ చేశారు. ఈక్రమంలో ఉదయం 9.30 గంటలకు పవన్కుమార్ మృతి చెందాడు. బంధువుల ఆందోళన ప్రాణాపాయ స్థితిలో ఉన్న రోగిని కనీసం ఐసీయూలో ఉంచకుండా, సాధారణ వార్డులో చేర్చడం వల్లే మృతి చెందాడంటూ మృతుడి బంధువులు ఆందోళనకు దిగారు. అదేమని అడిగితే బెడ్లు ఖాళీలేవని నిర్లక్ష్యంగా సమాధానం చెప్పారని వాపోయారు. వైద్యులు, సిబ్బంది ఇంత నిర్లక్ష్యంగా వ్యవహరిస్తారా అంటూ ఆగ్రహం వ్యక్తం చేశారు. రెండు గంటల ఆందోళన తర్వాత ఆస్పత్రి అధికారులు వారి వద్దకు వచ్చి ఘటనపై విచారణ జరిపి చర్యలు తీసుకుంటామని హామీ ఇచ్చారు. దీంతో ఆందోళన విరమించి మృతదేహాన్ని తీసుకెళ్లారు.అంతర్గత రక్తస్రావంతోనే మృతి రోగి పవన్కుమార్ మూడురోజులుగా వైరల్ ఫీవర్తో బాధపడుతున్నారు. మచిలీపట్నం నుంచి రిఫర్చేసిన లెటర్లో కూడా వైరల్ ఫీవర్, గ్యాస్రై్టటీస్ అని రాశారు. వైరల్ ఫీవర్లో ప్లేట్స్లెట్స్ తగ్గిన కారణంగా అంతర్గత రక్తస్రావం (ఇంటర్నల్ బ్లీడింగ్)తో ఒక్కసారిగా బీపీ తగ్గి మరణం సంభవించింది. రోగి బంధువుల ఆరోపణలపై కూడా విచారణ చేస్తాం. ఇందుకు ముగ్గురు సీనియర్ ప్రొఫెసర్లతో విచారణకు కమిటీ వేశాం. – డాక్టర్ ఎ వెంకటేశ్వరరావు, ఇన్ఛార్జి సూపరింటెండెంట్ -

‘ఆసరా’కూ మంగళం!
అనకాపల్లి జిల్లా రత్నాలపాలెంకు చెందిన పైడితల్లి ఈ ఏడాది ఆగస్టులో కోటవురట్ల సామాజిక ఆరోగ్య కేంద్రంలో బిడ్డకు జన్మనిచ్చి0ది. ఆరోగ్యశ్రీ (ఎన్టీఆర్ వైద్య సేవ) పథకం కింద నమోదు చేసి వైద్యులు ప్రసవం చేశారు. ఆస్పత్రి నుంచి డిశ్చార్జి అనంతరం ఇంటికి వెళ్లిన 24 గంటల్లో ఆమెకు ఆరోగ్య ఆసరా కింద ప్రభుత్వం రూ.5 వేలు చెల్లించాల్సి ఉంది. రెండు నెలలు కావస్తున్నా ఆమె ఖాతాలో నగదు జమ అవ్వలేదు. పేమెంట్ ఇంకా ప్రాసెస్లో ఉన్నట్టు చూపిస్తోంది. కోనసీమ జిల్లా సఖినేటిపల్లికి చెందిన రైతు నాగేశ్వరరావుకు 58 ఏళ్లు. రెండు నెలల క్రితం అనారోగ్యంగా ఉండటంతో ఆస్పత్రికి వెళ్లి పరీక్షలు చేయించుకున్నాడు. గుండెకు రక్తం సరఫరా అయ్యే రక్త నాళాల్లో పూడికలు ఉన్నట్టు తేలింది. దీంతో విజయవాడలోని ఓ కార్పొరేట్ ఆస్పత్రిలో స్టంట్లు వేశారు.అడ్మిట్ అయ్యే సమయంలో ఆరోగ్య ఆసరా డబ్బు జమ చేయడం కోసం ఆరోగ్య మిత్ర ఆయన బ్యాంకు ఖాతా వివరాలు నమోదు చేశారు. చికిత్స పూర్తయ్యాక నాగేశ్వరరావు ఇంటికి చేరుకుని రెండు నెలలైంది. అయినా ఇప్పటి వరకు ఆసరా సాయం అందలేదు. ఆ సొమ్ము వస్తే పౌష్టికాహారం, మందుల ఖర్చుకు ఇబ్బంది ఉండేది కాదని మధనపడుతున్నాడు. పేద ప్రజలపై చంద్రబాబు ప్రభుత్వం కక్ష గట్టింది. విద్య, వైద్యం, సంక్షేమం.. ఇలా అన్ని విషయాల్లో వారిని వంచిస్తోంది. ఆరోగ్యశ్రీ స్థానంలో బీమాను ప్రవేశపెట్టే క్రమంలో ప్రొసీజర్లకు కోతలు, చికిత్సల అనంతరం రోగులు ఇంట్లో గడిపే విశ్రాంత సమయానికి జీవన భృతి అందించే ఆసరా కార్యక్రమాన్ని అటకెక్కించే చర్యలకు పాల్పడుతోంది. ఇందులో భాగంగా కొద్ది రోజులుగా రోగులకు ఆరోగ్య ఆసరా చెల్లింపును నిలిపి వేసింది. గత ప్రభుత్వంలో రోగులు ఆస్పత్రి నుంచి డిశ్చార్జి అయిన 24 గంటల్లో భృతి మొత్తం రోగి/కుటుంబ సభ్యుల బ్యాంక్ ఖాతాల్లో జమ అయ్యేది. ప్రస్తుతం రోగి డిశ్చార్జి అయి ఇంటికి వెళ్లి కోలుకున్నాక కూడా ఆ సొమ్ము చెల్లించడం లేదు. దీంతో శస్త్ర చికిత్సల అనంతరం విశ్రాంత సమయంలో పేద, మధ్యతరగతి రోగులు తీవ్ర ఆర్థిక ఇబ్బందుల పాలవుతున్నారు. నెలకు రూ.5 వేలు2014–19 మధ్య చంద్రబాబు ప్రభుత్వంలో కునారిల్లిన ఆరోగ్యశ్రీ పథకాన్ని 2019–24 మధ్య వైఎస్ జగన్ ప్రభుత్వం బలోపేతం చేసింది. ఇందులో భాగంగా 1,059 ప్రొసీజర్లను 3,257కు పెంచారు. వైద్య సేవల పరిమితిని దేశంలో ఎక్కడా లేనట్టుగా రూ.25 లక్షలకు పెంచారు. పేద, మధ్యతరగతి కుటుంబాల్లోని వ్యక్తులు అనారోగ్యం బారినపడి శస్త్ర చికిత్సల అనంతరం ఇంటి పట్టునే ఉండి విశ్రాంతి తీసుకోవాలంటే ఆర్థిక ఇబ్బందులు ఎదురవుతాయి. ఈ క్రమంలో పూర్తిగా కోలుకోకుండానే వాళ్లు తిరిగి వృత్తి, ఉపాధి పనుల్లో నిమగ్నం అవుతారు. ఇలా చేయడంతో మళ్లీ వ్యాధులు, జబ్బులు తిరగబెట్టే అవకాశం ఉంటుంది. ఈ సమస్య తలెత్తకుండా పూర్తిగా కోలుకునే వరకు రోగులు ఎటువంటి ఆర్థిక ఇబ్బందులు ఎదుర్కోకూడదనే లక్ష్యంతో వైఎస్సార్ ఆరోగ్య ఆసరా కార్యక్రమాన్ని 2019లో ప్రవేశపెట్టారు.ఈ కార్యక్రమం కింద నెట్వర్క్ ఆస్పత్రిలో చికిత్స అనంతరం డిశ్చార్జి అయిన రోజే వైద్యులు సూచించిన విశ్రాంత సమయానికి రోజుకు రూ.225 లేదా గరిష్టంగా నెలకు రూ.5 వేలు చొప్పున ప్రభుత్వం చెల్లించింది. ఇలా ఐదేళ్లలో 24,59,090 మందికి రూ.1465.67 కోట్ల మేర ఆర్థిక సాయం అందించింది. రూ.30 కోట్ల మేర పెండింగ్ ప్రస్తుత ప్రభుత్వం ఆగస్టు నుంచి ఆసరా చెల్లింపులను నిలిపివేసినట్టు తెలుస్తోంది. ఆసరా ప్రతిపాదనలు పంపినప్పటికీ రోగుల ఖాతాల్లో డబ్బు జమ అవ్వడం లేదని ఆరోగ్య మిత్రలు చెబుతున్నారు. రోగులు, వారి బంధువులు తమకు ఫోన్లు చేస్తుండటంతో ఆన్లైన్లో వెరిఫై చేస్తే పేమెంట్ ప్రాసెస్లో ఉందని చూపిస్తోందని వెల్లడించారు. 60–70 రోజులుగా 1.50 లక్షల నుంచి రెండు లక్షల మంది రోగులకు రూ.30 కోట్ల మేర ఆసరా చెల్లింపులు నిలిచిపోయినట్టు సమాచారం. ఆలస్యం లేకుండా రోగుల ఖాతాల్లో డబ్బు జమ చేయడానికి ఆరోగ్య ఆసరాను గత ప్రభుత్వం గ్రీన్ ఛానల్లో ఉంచింది. కూటమి ప్రభుత్వం అధికారంలోకి వచ్చాక గ్రీన్ ఛానల్ నుంచి ఆ పథకాన్ని తొలగించినట్టు తెలుస్తోంది. కేంద్రం అమలు చేస్తున్న ఆయుష్మాన్ భారత్–పీఎం జన్ ఆరోగ్య యోజన పథకం కింద వచ్చే నిధులకు కొంత మేర రాష్ట్ర ప్రభుత్వం చెల్లించి, బీమా రూపంలో భారం తగ్గించుకునే ప్రయత్నం చేస్తోంది. ఇందులో భాగంగా ఆసరా భారాన్ని కూడా దించేసుకుని చేతులు దులుపుకోవాలని ప్రభుత్వం యోచిస్తున్నట్లు సమాచారం. -

వెన్ను నొప్పి కేన్సర్కు దారితీస్తుందా..?
ఈ రోజుల్లో వెన్ను నొప్పి అత్యంత సర్వసాధారణం. కంప్యూటర్ల ముందు గంటలకొద్ది కూర్చొని చేసే ఉద్యోగాలు కావడంతో ప్రతి ఒక్కరూ సమస్యను ఎదుర్కొంటున్నారు. ఇటీవల ఇవి ఎక్కువైపోయాయి. చిన్నా, పెద్దా అనే తేడా లేకుండా అందరూ ఈ సమస్యనే ఎదుర్కొంటున్నారు. అయితే ఇది కాల్షియం లోపం వల్లనో లేక కూర్చొనే భంగిమ తేడా వల్లనో అని తేలిగ్గా తీసుకుంటే మాత్రం అసలుకే తేడా వచ్చి ప్రాణాంతకంగా మారిపోతున్న కేసులు కోకొల్లలు. ఇవాళ ప్రపంచ వెనుముక దినోత్సవం పురుస్కరించుకుని అసలు ఇలాంటి సమస్యని ఎలా గుర్తించగలం? అందుకు చేయించుకోవాల్సిన వైద్య పరీక్షలేంటో సవివరంగా నిపుణుల మాటల్లోనే తెలుసుకుందామా..!.వెన్నుముక సమస్యలు లేదా తరచుగా వెన్నునొప్పి వేధిస్తుంటే తక్షణమే వైద్యుని సంప్రదించి ఎక్స్రే, ఎంఆర్ఐ వంటి స్కానింగ్లు తప్పనిసరిగా తీయించుకోవాలి.అలాగు వీటి తోపాటు పెట్ సీటీ వంటి పరీక్షలు చేయించుకోవాలి. అప్పుడు వెన్నుముక కణితులు వెన్నుపాము వెలుపల ఉన్నాయా..? దాని లోపలే ఉన్నాయా అనేది నిర్థారించాల్సి ఉంటుంది. వెన్నుముక కేన్సర్ లక్షణాలు..వెనుముకలోనే కేన్సర్ కణితులు ఉన్నట్లయితే ఎముక నిర్మాణ విస్తరించడం లేదా బలహీనపడటం జరుగుతుంది. అలాగే వెన్నుముక నరాలు కుదింపుకు గురై నొప్పి కలిగించొచ్చు.వెన్నుముక అస్థిరత వంటి కారణంగా నొప్పి వచ్చే అవకాశం ఉంది. ఈ నొప్పి క్రమంగా ప్రారంభమై కాలక్రమేణ తీవ్రమవుతుంది. విశ్రాంతితో సెట్ కాదు. పైగా రాత్రి సమయాల్లో మరింత తీవ్రమవుతుంది. అలాగే ఎగువ లేదా దిగువ భాగంలో షాక్లాంటి నొప్పిన కలిగిస్తాయి. కండరాల బలహీనతతిమ్మిరిజలదరింపుఉష్ణోగ్రత సంచలనంమూత్రాశయం లేదా ప్రేగు నియంత్రణ కోల్పోవడంలైంగికంగా బలహీనం కావడంనడవడంలోనూ సమస్యఎలా నిర్థారిస్తారంటే..వెనుముక కణితిని నిర్థారించడం అనేది అత్యంత సంక్లిష్టమైన ప్రక్రియ అని నిపుణులు చెబుతున్నారు. వెన్నుముక కదలికలు గురించి తెలుసుకోవడానికి నరాల ద్వారా పరీక్ష చేసి గుర్తిస్తారు. వీటి తోపాటు కొన్ని ఇతర పరీక్షలు కూడా చేయాల్సి ఉంటుంది.రక్త పరీక్షలువెన్నెముక అమరికలుమూత్ర పరీక్షలుమాగ్నెటిక్ రెసొనెన్స్ ఇమేజింగ్ లేదా ఎంఆర్ఐమాగ్నెటిక్ రెసొనెన్స్ స్పెక్ట్రోస్కోపీ లేదా ఎంఆర్ఎస్సింగిల్-ఫోటాన్ ఎమిషన్ కంప్యూటెడ్ టోమోగ్రఫీ లేదా స్పెక్ట్యాంజియోగ్రఫీమాగ్నెటెన్సెఫలోగ్రఫీకణజాల బయాప్సీలు(చదవండి: 82 ఏళ్ల జీవితకాలంలో ఒక్క మహిళని కూడా చూడలేదట..!) -

పిల్లల అరచేతులు, అరికాళ్లలో దురదలా..ప్రమాదకరమా?
సాధారణంగా పిల్లల్లో ఏవైనా ఇన్ఫెక్షన్లు వచ్చినప్పుడు... మరీ ముఖ్యంగా వైరల్ ఇన్ఫెక్షన్లు వచ్చాక కొందరు చిన్నారుల్లో ఈ విధమైన లక్షణాలు కనిపి స్తుంటాయి. మొదట్లో అవి చాలా తీవ్రంగా కనిపించినా క్రమేపీ తగ్గిపోతాయి. ఇది చాలా సాధారణం. అలాగే ఎగ్జిమా వంటి మామూలు సమస్యలతో పాటు హైపర్కెరటోటిక్ పాల్మార్ ఎగ్జిమా, కెరటోలైసిస్ ఎక్స్ఫోలియేటా, ఎస్.ఎస్.ఎస్. సిండ్రోమ్, స్ట్రెస్ వంటి కొన్ని సిస్టమిక్ వ్యాధులు ఉన్నప్పుడూ, ఇక సోరియాసిస్, స్కార్లెట్ ఫీవర్లతోపాటు, కొన్నిసార్లు విటమిన్ లోపాలు... ఇలాంటి కారణాల వల్ల అరచేతుల్లో, అరికాళ్లలో దురదలు రావడంతో పాటు చర్మం పగలడం, ఊడిపోవడం వంటి లక్షణాలు కనిపించవచ్చు.అంత ప్రమాదకరం కాదు గానీ... పైన పేర్కొన్న సోరియాసిస్ వంటివి మినహాయిస్తే ఇలా చర్మం ఉడి΄ోతూ కొత్త చర్మం వచ్చే ఎగ్జిమా వంటి వాటితపాటు... కొంతమంది చిన్నారుల్లో ఇన్ఫెక్షన్ వచ్చి తగ్గాక ఇలా అరచేతులు, అరికాళ్లలో సెకండరీ ఇన్ఫెక్షన్లాగా కూడా వచ్చే ‘పోస్ట్ వైరల్ ఎగ్జింథిమా’ అనే కండిషన్లు సాధారణంగా రెండు నుంచి మూడు వారాల్లో వాటంతట అవే పూర్తిగా తగ్గి΄ోతాయి. దాదాపుగా ఏమాత్రం ప్రమాదకరం కాదనే చెప్పవచ్చు.ఈ జాగ్రత్తలు పాటించాలి... ఇలాంటి లక్షణాలు కనిపిస్తున్నప్పుడు చేతులు తేమగా ఉంచుకోవడం (వెట్ సోక్స్), మాయిçశ్చరైజింగ్ క్రీమ్స్ రాయడం వంటివి చేయాలి. జింక్ బేస్డ్ క్రీమ్స్ రాయడం వల్ల చాలావరకు ప్రయోజనం ఉంటుంది. లక్షణాల తీవ్రత మరింత ఎక్కువగా ఉన్నప్పుడు తక్కువ మోతాదు స్టెరాయిడ్స్ (మైల్డ్ స్టెరాయిడ్స్) వల్ల ఉపశమనం ΄÷ందవచ్చు. ఒకవేళ పైన పేర్కొన్న జాగ్రత్తల తర్వాత కూడా తగ్గక΄ోయినా, చేతులు, కాళ్లకు ఇన్ఫెక్షన్ వచ్చినా, లక్షణాలు మరీ తీవ్రతరమవుతున్నా పీడియాట్రీషియన్ లేదా డెర్మటాలజిస్ట్ను సంప్రదించాలి. ∙ చిన్నారుల అరచేతులు, అరికాళ్లలో దురదలా? -

ప్రిస్క్రిప్షన్ అడిగి మరీ .. డాక్టర్ని కాల్చి చంపిన టీనేజర్లు
ఢిల్లీ : గాయమైన తన కాలుకి వైద్యం చేసిన ఓ డాక్టర్ను ప్రిస్క్రిప్షన్ అడిగి మరీ ఓ ఇద్దరు టీనేజర్లు కాల్చి చంపారు. ఈ ఘటన ఢిల్లీలో కలకలం రేపుతుంది. ఢిల్లీ పోలీసు వివరాల మేరకు.. ఢిల్లీలోని జైత్పూర్ ప్రాంతంలో జావేద్ అక్తర్ యునాని వైద్యుడిగా చెలామణీ అవుతున్నారు. నిమా ఆస్పత్రి పేరుతో ప్రాచీన వైద్యాలుగా పేరుగాంచిన యునానీ వైద్య పద్ధతుల ద్వారా పేషెంట్లకు వైద్య సేవలందిస్తున్నారు.జావెద్ అక్తర్ రెండ్రోజుల క్రితం కాలికి గాయమైన ఇద్దరు టీనేజర్లకు ట్రీట్మెంట్ అందించారు. అయితే ఆ ఇద్దరు టీనేజర్లు మరోసారి బుధవారం అర్థరాత్రి 1.30గంటల సమయంలో కాలికి డ్రెస్సింగ్ చేయాలని కోరారు. దీంతో ఆస్పత్రి సిబ్బంది వారికి డ్రెస్సింగ్ చేశారు. అనంతరం ప్రిస్క్రిప్షన్ కావాలంటూ డాక్టర్ క్యాబిన్లోకి వెళ్లారు. వెళ్లిన క్షణాల్లోనే క్యాబిన్ నుంచి కాల్పులు శబ్ధం వినపడింది. దీంతో అప్రమత్తమైన ఆస్పత్రి సిబ్బంది డాక్టర్ క్యాబిన్ను పరిశీలించగా.. డాక్టర్ రక్తపు మడుగులో పడి ఉన్నారు. తీవ్ర గాయాలతో అక్కడికక్కడే మరణించారు.వెంటనే ఆస్పత్రి సిబ్బంది పోలీసులకు సమాచారం అందించారు. ఘటనా స్థలానికి చేరుకున్న పోలీసులు నిందితుల గురించి ఆరా తీశారు. పరిసరాల్లో ఉన్న సీసీటీవీ ఫుటేజీలను పరిశీలించారు. రెండ్రోజుల క్రితం ఆ ఇద్దరు టీనేజర్లు ఆస్పత్రి భయట రెక్కీ నిర్వహించినట్లు పోలీసులు అనుమానం వ్యక్తం చేస్తున్నారు. కేసు నమోదు చేసుకున్న పోలీసులు నిందితుల కోసం గాలింపు చర్యలు చేపట్టారు. -

ఒత్తిడికి గురైతే ఆస్తమా అటాక్ అవుతుందా..?
తీవ్రమైన ఒత్తిడిలో పనిచేస్తూ, టార్గెట్లు ఛేదించడానికి శ్రమపడుతూ ఉండే వారిలో... ఒత్తిడి తీవ్రత పెరిగినప్పుడు ఆస్తమా రావడం కొందరిలో కనిపిస్తుంది. అందుకే ఈ అంశం అటు పరిశోధనల్లో, ఇటు వైద్యవర్గాల్లో చాలావరకు ఓ చర్చనీయాంశం (డిబేటబుల్ సబ్జెక్ట్)గా ఉంది. ఏతావాతా చెప్పదగిన అంశమేమిటంటే... ఆస్తమా లేనివారిలో అధిక ఒత్తిడి కొత్తగా ఆస్తమాను కలిగించదుగానీ... అప్పటికే ఆస్తమా సమస్య ఉన్నవారిలో ఒత్తిడి అనేది ఓ ట్రిగరింగ్ ఫ్యాక్టర్గా పనిచేసి ఆస్తమాను ప్రేరేపించగలదు.మిగతా ఆరోగ్యవంతులతో పోలిస్తే... తీవ్రమైన ఒత్తిళ్లను ఎదుర్కొనేవారిలో ఆస్తమా ఎటాక్స్ చాలా తరచుగా కనిపిస్తుంటాయి. పరిశోధకులు ఒత్తిడితో కూడిన పరిస్థితుల్లో ఆస్తమా లక్షణాలు కనిపించడాన్ని చాలా సందర్భాల్లో నమోదు చేశారు. ఇదే విషయాన్ని చాలామంది ఇతర అధ్యయనవేత్తలూ రూఢి చేశారు. ఉదాహరణకు పిల్లల్లోనైతే స్కూలు పరీక్షలు, ఎక్కడైనా నలుగురిలో మాట్లాడాల్సి రావడం, పెద్దల్లో కుటుంబాల్లో విభేదాలు, విపత్తుల్లో చిక్కుకు΄ోవడం, హింసకు లోనుకావడం వంటి సంఘటనల్లో ఒత్తిడి పెరిగితే అది ఆస్తమాను ట్రిగర్ చేయవచ్చు. మొదట ఒత్తిడి అనేది యాంగ్జైటీని పెంచి అటాక్ వచ్చేందుకు అనువైన పరిస్థితులను కల్పిస్తుంది. అంటే ఆస్తమా అటాక్ను ప్రేరేపించే హిస్టమైన్, ల్యూకోట్రైన్ వంటి రసాయనాలను విడుదలయ్యేలయ్యేలా చేస్తుంది. ఆ ప్రభావంతో వాయునాళాలు సన్నబారిపోతాయి. ఇక మిగతా సాధారణ వ్యక్తులతో పోలిస్తే... ఒత్తిడీ, యాంగ్జైటీ వంటి సమస్యలతో బాధపడేవారిలో ఆస్తమా ఉన్నప్పుడు వారి పరిస్థితిని నియంత్రించడం మరింత కష్టమవుతుంది.ఒత్తిడినీ, దాంతో వచ్చే ఆస్తమానూ అరికట్టడం ఎలా...? మొదట తమకు ఒత్తిడి కలిగిస్తున్న అంశాలేవో తెలుసుకోవాలి. ఉదాహరణకు ఆర్థిక సమస్యలా, కుటుంబ సభ్యులతో విభేదాలా, ఎవరూ సహాయసహకారాలు అందించకపోవడం, ఎప్పుడూ పనిలోనే ఉండాల్సి రావడం లేదా నిత్యం డెడ్లైన్స్తో సతమతమవుతుండటమా అనేది తొలుత గుర్తించాలి. సమస్యను గుర్తించాక... దాన్ని ఎదుర్కోవడమనేది తమ వల్ల అవుతుందా, ఎవరి సహాయమూ లేకుండానే సమస్యకు పరిష్కారం సాధ్యపడుతుందా లేదా ఎవరైనా వృత్తినిపుణుల సహాయం అవసరమా తెలుసుకొని, ఆ దిశగా ప్రయత్నాలు మొదలుపెట్టాలి. అన్ని పనులూ ఒకరే పూర్తి చేయలేరని గుర్తించాలి. తొలుత పనుల జాబితా రూపొందించి, ఎవరు చేయదగ్గపనుల్ని వారికి అప్పగించాలి. ఉదాహరణకు డెడ్లైన్లోపు ఒకరే ఆ పని చేయలేరనుకుంటే... దాన్ని విడదీసి తలా కాసింత బాధ్యత అప్పగించాలి. దీన్నే వర్క్ప్లేస్ స్ట్రాటజీ అంటారు. ఆఫీసు పనిచేసే సమయాల్లో ఈ వర్క్ప్లేస్ స్ట్రాటజీ అనుసరించాలి. అంతేకాదు... పని ఒత్తిడి అన్నది ఆఫీసులో ఒక్కరికే పరిమితమైనది కాదు... అది అక్కడ పనిచేసే అందరికీ వర్తించేదన్న విషయాన్ని గుర్తెరగాలి. దాంతో సగం ఒత్తిడి తగ్గుతుంది. ప్రతిరోజూ అలసట కలిగించని వ్యాయామాలు చేయాలి. వ్యాయామం మంచి స్ట్రెస్ బస్టర్. ఒత్తిడిని గణనీయంగా తగ్గిస్తుంది. బ్రీతింగ్ ఎక్సర్సైజెస్, ప్రోగ్రెసివ్ మజిల్ రిలాక్సేషన్ విధానాల వంటివి అనుసరించాలి. యోగా, ధ్యానం వంటివీ ప్రాక్టీస్ చేయడం స్ట్రెస్ను చాలావరకు తగ్గిస్తుంది. అటాక్ వచ్చినప్పుడు వాడే మందులు, అటాక్ రాకుండా నివారించే మందులు ఎప్పుడూ దగ్గర ఉంచుకోవాలి . రోజూ కంటినిండా నిద్రపోవాలి. ఒత్తిడితో కూడిన అటాక్ వచ్చినప్పుడు 5 – 10 నిమిషాల్లో మీరు నార్మల్ స్థితికి రాకపోతే తక్షణం తప్పనిసరిగా వైద్యుల సహాయం తీసుకోవాలి. చికిత్స : విండ్పైపులు (వాయునాళాలు) వాపునకు (ఇన్ఫ్లమేషన్కు) గురైనప్పుడు... ఆ వాపు వల్ల గాలి ప్రవహించే లోపలి దారి సన్నబారి΄ోవడంతో శ్వాసతీసుకోవడం కష్టమవుతుంది. దాంతో ఆయాసం, పిల్లికూతల వంటి లక్షణాలతో ఆస్తమా కనిపిస్తుంది. ఈ లక్షణాలు తగ్గాలంటే మొదట తక్షణమే వాయునాళాలను విప్పార్చే / విస్తరింపజేసే మందులను లేదా ఇన్హేలర్స్ను వాడాలి. అదే రాకముందు లేదా వచ్చి తగ్గాక డాక్టర్ సలహా మేరకు ... ఆస్తమా రాకుండా నివారించే ప్రివెంటివ్ మందులు / ఇన్హేలర్స్ వాడాలి. ఆస్తమా తీవ్రత చాలా ఎక్కువగా ఉంటే దాన్ని తగ్గించేందుకు అవసరాన్ని బట్టి డాక్టర్లు యాంటీ హిస్టమైన ఇంజెక్షన్స్ కూడా వాడవచ్చు.అపోహ – వాస్తవం : ఇన్హేలర్ అలవాటు అవుతుందనీ, అది మంచిది కాదనే అ΄ోహ కొంతమందికి ఉంటుంది. నిజానికి టాబ్లెట్లతో పోలిస్తే ఇన్హేలర్స్తో దేహంలోకి ప్రవేశించే మందు మోతాదు చాలా తక్కువ. దాంతో సైడ్ఎఫెక్ట్స్ కూడా చాలా తక్కువ. అందుకే ఇన్హేలర్స్ సురక్షితమని గుర్తించాలి. ప్రివెంటివ్ మందు ఉండే ఇన్హేలర్స్ వాడుతుంటే అటాక్ రాకుండా అవి ఆస్తమాను అదుపులో ఉంచుతాయి.డాక్టర్ రవీంద్ర రెడ్డి, పల్మనాలజిస్ట్(చదవండి: మానసిక ఆరోగ్యంపై శృతి హాసన్ హెల్త్ టిప్స్!) -

దడదడలాడించే వ్యాధి..! సరైన చికిత్స సైతం..
రోడ్డును తొలిచే దగ్గరో లేదా కొత్తగా ఇల్లు కట్టే చోట రాతిని బద్దలు చేయడానికి వాడే మెకానికల్ గడ్డపలుగు / గునపం లాంటివి వాడినప్పుడు అది దడదడలాడుతూ చేతులను వణికిస్తుంటుంది. ఆన్ చేసిన ట్రాక్టర్ స్టీరింగుపై చేతులు ఆన్చినా అదీ చేతుల్ని దడదడలాడిపోయేలా చేస్తుంది. ఇలాంటి పరికరాలు చాలాకాలం వాడుతూ ఉండే వృత్తుల్లో ఉన్నవాళ్లలో కొందరికి వచ్చే జబ్బు పేరే ‘వైబ్రేషన్ ఇండ్యూస్డ్ వైట్ ఫింగర్ డిసీజ్’. కేవలం అలాంటి గడ్డపలుగు మాత్రమే కాదు... పవర్ డ్రిల్స్, జాక్ హ్యామర్స్, పెద్ద పెద్ద చెట్లను నరికేసే చైన్ సాల వంటి వాటిని వాడేవారిలోనూ ఇది రావడం సహజం. ఈ జబ్బుకు ‘హ్యాండ్ ఆర్మ్ వైబ్రేషన్ సిండ్రోమ్ (హావ్స్) అనీ, డెడ్ ఫింగర్ అనే పేర్లు కూడా ఉన్నాయి. ఇది ‘రేనాడ్స్ డిసీజ్’ అనే రక్తనాళాలలనూ, నరాలను దెబ్బతీసే ఒక కండిషన్ తాలూకు తర్వాతి రూపం (సెకండరీ ఫార్మ్) అని కూడా భావిస్తున్నారు. కొంతమంది వ్యక్తుల్లో ‘వైట్ ఫింగర్ డిసీజ్’కు తోడ్పడే జన్యువును సైతం ఇటీవలే శాస్త్రవేత్తలు కనుగొన్నారు. ఈ ‘వైబ్రేషన్ ఇండ్యూస్డ్ వైట్ ఫింగర్ డిసీజ్’ ప్రధానంగా వేళ్లలోని రక్తనాళాలు, నరాలు, కండరాలూ, కీళ్లతో పాటు చేతులు, మణికట్టు వంటి వాటిపై తన దుష్ప్రభావం చూపుతుంది. మొదట్లో వేళ్ల చివర్లు తిమ్మిరిగా అనిపిస్తాయి. అటు తర్వాత అవి తెల్లగా పాలియినట్లుగా అవుతాయి. జబ్బు తీవ్రత బాగా పెరిగినప్పుడు వేళ్లు వేళ్లన్నీ తెల్లగా మారిపోతాయి. అందుకే ఈ జబ్బుకు ‘వైట్ ఫింగ్ డిసీజ్’ అని పేరు. అయితే... అలా తెల్లగా మారిన కొద్దిసేపటి తర్వాత రక్తం వేళ్ల చివరికి వేగంగా ప్రవహించడం వల్ల అవి ఎర్రగా కూడా మారవచ్చు. ఒకసారి వచ్చిందంటే... ఆ తర్వాత అత్యంత త్వరలోనే తాము చేసే పనిని మానేయాల్సిన (రిటైర్ అవ్వాల్సిన) పరిస్థితి ఉంటుంది. చికిత్సలో భాగంగా కొన్నిసార్లు యాంటీ ఇన్ఫ్లమేటరీ మందులు వాడుతున్నప్పటికీ... దీనికి సరైన చికిత్స అంటూ నిర్దిష్టంగా ఏదీ లేదు. అందుకే తీవ్రంగా / విపరీతంగా కంపిస్తూ పనిచేసే ఉకపరణాలతో పనిచేసేవారు తమ పని గంటలను తగ్గించుకుంటూ రావడమే ఓ మంచి నివారణ చర్య. (చదవండి: యూత్ఫుల్గా కనింపించేలా చేసే యాంటీ ఆక్సిడెంట్స్ అంటే..? వేటిలో ఉంటాయంటే..!) -

మధుమేహం ముప్పు : ‘కళ్లు’ చెబుతాయి!
ప్రపంచవ్యాప్తంగా చాలామందిని భయపెడుతున్నసమస్య డయాబెటిస్ లేదా మధుమేహం. మారుతున్న జీవనశైలి, ఆహారం తదితర కారణాలరీత్యా వయసుతో సంబంధం లేకుండా తొందరగా షుగర్వ్యాధికి గురవుతున్నారు. కేసుల సంఖ్యకూడా వేగంగానే పెరుగు తోంది. మధుమేహం కారణంగా గుండె జబ్బులు, స్ట్రోక్ , శాశ్వత నరాల, కంటి, పాదాల సమస్యలకు దారితీస్తుంది. అయితేఏ వ్యాధినైనా ముందుగా గుర్తించడం కీలకం. అలాగే డయాబెటిస్ను వార్నింగ్ దశలోనే గుర్తించి తగిన జాగ్రత్తలు,సరైన చికిత్స తీసుకుంటే, ప్రభావం తీవ్రతనుంచి బయటపడవచ్చు. అయితే దీన్ని గుర్తించడం ఎలా? ముఖ్యంగా కంటి చూపులో ఎలాంటి మార్పులొస్తాయి? తెలుసుకుందాం!డయాబెటిస్ లేదా ప్రమాదం పొంచి ఉందని మన శరీరం ముందుగానే హెచ్చరిస్తుంది. ముఖ్యంగా ఎక్కువ సార్లు మూత్రానికి వెళ్లాల్సి రావడం, ఆకలి ఎక్కువగా ఉండటం, తొందరగా ఆలసిపోవడం లాంటి లక్షణాలు గమనిస్తే వెంటనే వైద్యుడిని సంప్రదించాలి. ముఖ్యంగా కళ్లలో జరిగే కొన్ని మార్పులు డయాబెటిస్కు ముందస్తు లక్షణమని వైద్యులు చెబుతున్న మాట. శరీరంలో చక్కెర స్థాయిలు పెరిగితే అది కంటి నరాలపై ప్రభావం పడుతుంది. దీంతో కంటి చూపు మందగిస్తుంది. ఉదయం లేవగానే కళ్లు మసకగా అనిపించడం, దృష్టి మసక బారుతుంది. అంతేకాదు కళ్లలో నొప్పి, అలసట ఒత్తిడిలాంటి లక్షణాలు కనిపిస్తాయి. కళ్లు ఉబ్బినట్లు కనిపిస్తే షుగర్కు ప్రాథమిక లక్షణంగా భావించి అలర్ట్ అవ్వాలి. రక్తంలో చక్కెర స్థాయి పెరిగి కంటి నరాలపై ప్రభావాన్ని చూపిస్తుంది. ఇలాంటి లక్షణాలు కనిపించిన వెంటనే వైద్యులను సంప్రదించి, సంబంధిత పరీక్షలు చేయించు కోవాలి. చికిత్స చేయించు కోవాలి. లేదంటే డయాబెటిక్ రెటినోపతికి దారికావచ్చు. టైప్ 1, టైప్ 2 డయాబెటిస్ రోగుల్లో ఇది చాలా సాధారణంగా కనిపిస్తుంది. డయాబెటిక్ రెటినోపతి ప్రారంభ దశదృష్టిలో మచ్చలు లాగా, ఏదో తిరుగుతున్నట్టు కనిపిస్తుంది. అస్పష్టమైన దృష్టిదృష్టిలో హెచ్చుతగ్గులు నల్లటి చుక్కల్లాగా, ఖాళీ ప్రదేశం ఉన్నట్టుచూపు కోల్పోవడం లాంటివి కనిపిస్తాయి. దీన్ని ముందుగానే గుర్తించి, సరైన చికిత్స తీసుకోకపోతే ఒక్కోసారి శాశ్వతంగా కంటి చూపును కోల్పోవచ్చు. నోట్: లక్షణాలు కనిపించినా, వ్యాధి నిర్ధారణ అయినంత మాత్రాన ఆందోళన చెందాల్సిన అవసరం లేదు. ఆందోళన సమస్య తీవ్రతను మరింత పెంచుతుంది. మా లైఫ్స్టయిల్ తో సంబంధమున్న వ్యాధులు చాలా జీవనశైలి మార్పులు, కొద్దిపాటి వ్యాయామం, ఆహారమార్పులతో అదుపులో ఉంచుకోవచ్చు. ఏదైనా నిపుణులైన వైద్యుల సలహాల మేరకు ఈ మార్పులు చేసుకోవాలి. -

ఆర్జీ కర్ నిర్లక్ష్యానికి మరో ప్రాణం బలి!
బెంగాల్ వైద్యురాలిపై హత్యాచార ఉదంతం దేశవ్యాప్తంగా తీవ్ర దుమారం రేపుతున్న తరుణంలో.. ఘటన జరిగిన కోల్కతాలోని ఆర్జీ కర్ ఆసుపత్రిలో చికిత్స పొందుతూ తాజాగా ఓ యువకుడు మరణించాడు. అయితే తన కొడుకు మృతికి వైద్యుల నిర్లక్ష్యమే కారణమని అతడి తల్లి ఆరోపిస్తోంది.వివరాలు.. కోల్కతాకు 25 కి. మీ దూరంలో ఉన్నహుగ్లీలోని కొన్నాగర్లో 28 ఏళ్ల యువకుడు విక్రమ్ భట్టాచాజీ నివాసముంటున్నాడు. ఇటీవల అతడిని ట్రక్కు ఢీకొట్టడంతో ఆర్జీకర్ ఆసుపత్రిలో చేర్చారు. అయితే చికిత్స పొందుతూ శుక్రవారం బిక్రమ్ మరణించాడు. అయితే ఎమర్జెన్సీ వార్డులో వైద్యులు అందుబాటులో లేరని, కొడుక్కి చికిత్స అందించడంలో ఆలస్యం చేయడం వల్లే మరణించినట్లు అతని తల్లి ఆరోపించింది.ఆసుపత్రికి వచ్చిన సమయంలో డాక్టర్ అందుబాటులో లేరు. చాలా సమయం వృధా అయింది. ఆ లోపు అతని సర్జరీ పూర్తి కావాల్సి ఉంది. కనీసం అత్యవసర వైద్యుడు కూడా లేడు’ అని ఆమె వాపోయింది. అయితే, ఆర్జి కర్ ఆసుపత్రి అధికారులు మాత్రం మృతుడి కుటుంబ వాదనలను తోసిపుచ్చారు. శుక్రవారం ఉదయం విక్రమ్ను ఆసుపత్రికి తీసుకువచ్చినప్పుడు వెంటనే ట్రామా కేర్కు తీసుకెళ్లారని వైద్య సూపరింటెండెంట్ కమ్ వైస్ ప్రిన్సిపాల్ డాక్టర్ సప్తర్షి ఛటర్జీ పేర్కొన్నారు. అతని శరీరంపై తలపై పెద్ద గాయం అయ్యిందని, సీటీ స్కాన్ కోసం తీసుకెళ్లినట్లు చెప్పారు. అయితే సీటీ స్కాన్ చేస్తున్నప్పుడు విక్రమ్ ఆరోగ్యం క్షీణించి మరణించినట్లు తెలిపాడు.కాగా గత నెలలో ట్రైనీ డాక్టర్పై జరిగిన దారుణమైన అత్యాచారం, హత్యపై ఆర్జీ కర్ హాస్పిటల్ వైద్యులు నిరంతరం నిరసనలు చేస్తున్న తరుణంలో.. ఈ ఘటన చోటుచేసుకోవడం ఇప్పుడు చర్చనీయాంశమైంది. -

ఆ పాప వైద్యం ఖరీదు రూ.18 కోట్లు
కర్నూలు (హాస్పిటల్): కర్నూలు జిల్లా గోనెగండ్ల మండలం పెద్దమరివీడు గ్రామానికి చెందిన నాగేష్, మరియమ్మ దంపతులు వ్యవసాయ కూలీలు. వారికి ముగ్గురు కుమార్తెలు. రెండో కూతురు అక్షయ (2)కు అత్యంత అరుదైన స్పైనల్ మస్కులర్ అట్రోఫి అనే వ్యాధి వచ్చింది. ఈ కారణంగా పాప ఎదుగుతున్నా కండరాలు సహకరించక నిలబడలేకపోతోంది. నడవలేక.. శ్వాస తీసుకోవడానికి ఇబ్బంది పడుతోంది. తల్లిదండ్రులు పాపను వైద్యుల వద్దకు తీసుకెళ్లారు. పాప లక్షణాలను బట్టి హైదరాబాద్లోని సీసీఎంబీ ల్యాబ్లో జెనటిక్ పరీక్షను చేయించారు. పరీక్షలో ఆ పాపకు స్పైనల్ మసు్కలర్ అట్రోఫిగా నిర్ధారణ అయ్యింది. నిర్లక్ష్యం చేస్తే పాప ప్రాణాలకే ప్రమాదమని వైద్యులు చెప్పారు. న్యూరోఫిజీíÙయన్ హేమంత్కుమార్ ఆ పాప పరిస్థితిని వివరిస్తూ.. పాప చికిత్సకు జోల్జెరి ఎస్ఎంఏ అనే ఇంజెక్షన్ చేయాలని, దాని ఖరీదు రూ.18 కోట్లు అవుతుందని చెప్పారు. జన్యుపర కారణాల వల్ల ఈ వ్యాధి వస్తుందన్నారు. కాగా.. బిడ్డను కాపాడుకోవడం రోజు కూలీ చేసుకునే తమకు చాలా కష్టమని తల్లిదండ్రులు ఆవేదన వ్యక్తం చేస్తున్నారు. తమ కుమార్తె అక్షయను రాష్ట్ర ప్రభుత్వం, దాతలు ఆదుకోవాలని ఆ దంపతులు కోరుతున్నారు. -

హెయిర్.. కేర్..! బట్టతలను దాటి విస్తరించిన హెయిర్ ట్రాన్స్ప్లాంటేషన్!
సాక్షి, సిటీబ్యూరో: చిన్న వయస్సులోనే జుట్టు రాలడం, బట్టతల మాత్రమే కాదు.. ఇప్పుడు శరీరంలో పలు అవసరమైన చోట్ల కేశాలను కోల్పోవడం/లేకపోవడం కూడా సమస్యలుగానే భావిస్తున్నారు. ఆధునికుల్లో సౌందర్య పోషణ పట్ల పెరిగిన ప్రాముఖ్యత నేపథ్యంలో అవసరమైన చోట కేశాల లేమి సమస్యలకు హెయిర్ ట్రాన్స్ప్లాంటేషన్ను అనేకమంది పరిష్కారంగా ఎంచుకుంటున్నారు.ప్రస్తుతం హెయిర్ ట్రాన్స్ప్లాంటేషన్ సేవలను పొందుతున్న వినియోగదారుల్లో 25–45 ఏళ్ల మధ్య వయస్కులే ఎక్కువ. ముంబై, ఢిల్లీ, చెన్నై, హైదరాబాద్, బెంగళూరు తదితర నగరాల్లో ఈ మార్కెట్ 25–30శాతం వార్షిక వృద్ధి నమోదు చేస్తోంది. బట్టతలకు మాత్రమే కాకుండా కను»ొమలు, మీసాలు, గెడ్డం కోసం కూడా మగవారు అలాగే నుదుటి భాగంలో జుట్టు పలచబడటం (ఫిమేల్ ప్యాటర్న్ బాల్డ్నెస్) వంటి కారణాలతో మహిళలు ఈ ట్రాన్స్ప్లాంటేషన్ను ఆశ్రయిస్తుండటంతో ఈ మార్కెట్ రోజురోజుకూ విస్తరిస్తోంది.యూనిట్ వారీగా వ్యయం..ఒకచోట నుంచి హెయిర్ స్ట్రిప్ కట్ చేసి చేసే ఎఫ్యుటి, స్ట్రిప్తో సంబంధం లేకుండా చేసేది ఎఫ్యుఇ పేరిట రెండు రకాల ట్రాన్స్ప్లాంటేషన్ పద్ధతులున్నాయి. కేశాలనేవి ఒకటిగా కాకుండా 3, 4 చొప్పున మొలుస్తాయి కాబట్టి వాటిని ఫాలిక్యులర్ యూనిట్గా పిలుస్తారు. ఒక్కో యూనిట్ను పర్మనెంట్ హెయిర్ ఉన్న చోట నుంచి తీసి అవసరమైన చోట అమర్చడానికి యూనిట్కు రూ.50 నుంచి రూ70 వరకూ వ్యయం అవుతుంది. ఈ లెక్కన చూసుకుంటే బట్టతల సమస్య పరిష్కారానికి కనీసం రూ.70వేల నుంచి రూ.లక్ష వరకూ ఖర్చుపెట్టాలి. కను»ొమలు తదితర చిన్నచిన్న ట్రాన్స్ప్లాంటేషన్ తక్కువ వ్యయంతో రూ.10, రూ.15వేల వ్యయంతో గంట, రెండు గంటల్లోనే పూర్తవుతుంది. అయితే తలభాగం మీద పూర్తిస్థాయిలో చేయాలంటే ఒక పూట నుంచి ఒక రోజు మొత్తం క్లినిక్లో ఉండాల్సి రావొచ్చు. ట్రాన్స్ప్లాంటేషన్ అనంతరం కొంత కాలం అధిక టెంపరేచర్కు గురికాకుండా జాగ్రత్తపడటం వంటి జాగ్రత్తలు తీసుకోవాల్సి ఉంటుంది. అర్హత లేమితో అనర్థాలు...తక్కువ రెమ్యునరేషన్తో సరిపుచ్చడానికి.. పలు క్లినిక్లు అర్హత లేని వ్యక్తుల ఆధ్వర్యంలో శస్త్రచికిత్సలు చేస్తున్నాయి. దీంతో శరీరంపై మచ్చలు పడటం, బేసి వెంట్రుకలు, జుట్టు అపసవ్యంగా పెరగడం దగ్గర నుంచీ తీవ్రమైన ఇన్ఫెక్షన్, జుట్టురాలడం వరకు ఏ పరిస్థితినైనా ఎదుర్కోవాల్సి రావొచ్చు. పెరుగుతున్న డిమాండ్ నేపథ్యంలో డెర్మటాలజిస్ట్లకు సైతం అత్యవసరంగా శిక్షణ ఇస్తున్నారు. వీటన్నింటినీ పరిశీలించిన అనంతరం సరైన నిపుణుల పర్యవేక్షణలో జరిగే చికిత్సలు ఖచి్చతంగా సురక్షితమే.అరకొర శిక్షణతో.. నో..హెయిర్ ట్రాన్స్ప్లాంటేషన్ వంటి క్లిష్టమైన సౌందర్య ప్రక్రియలను నిర్వహించడానికి యూట్యూబ్ లేదా ఇతర ప్లాట్ ఫారమ్లలో శిక్షణ వీడియోలను చూస్తే సరిపోదని జాతీయ వైద్య కమిషన్(ఎన్ఎంసీ) తేల్చి చెప్పింది. సర్జికల్ అసిస్టెంట్/టెక్నీíÙయన్లు (రిజిస్టర్డ్ మెడికల్ ప్రాక్టీషనర్) పర్యవేక్షణలో ఇవి చేయాలని సూచించింది. సౌందర్య ప్రక్రియలేవీ అత్యవసర శస్త్రచికిత్స కిందకురావు. శిక్షణ లేని వ్యక్తి చేయడానికి అనుమతి లేదని స్పష్టం చేసింది.వైద్యంతో పరిష్కారం కాకపోతేనే..వంశపారంపర్యంగా వచ్చే బట్టతల విషయంలో ఎలా ఉన్నా మిగిలిన చోట్ల ట్రాన్స్ప్లాంటేషన్కు వెళ్లే ముందు తప్పకుండా వైద్య పరమైన పరిష్కారం అన్వేíÙంచాలి. ఉదాహరణకు కను»ొమ్మలు కోల్పోతే.. అల్ట్రా వయెలెంట్ లైట్ వినియోగించి మాగి్నఫైయింగ్ లెన్స్లను వినియోగించి దానికి కారణాన్ని గుర్తించాలి. చికిత్సకు అవకాశం ఉంటే చేయాలి. లేని పక్షంలోనే ట్రాన్స్ప్లాంటేషన్ ఎంచుకోవాలి. అవకాశం ఉంటే కొన్ని మందులు అప్లై చేసి చూస్తాం. స్టిరాయిడ్ క్రీమ్స్ కూడా వినియోగిస్తాం.. ఎల్ఎల్ ఎల్టి, లో లెవల్ లోజర్ థెరపీతో కూడా వెంట్రుకలు పెరిగే అవకాశం ఉంటుంది. ఏదేమైనా.. సమస్యను సరైన విధంగా నిర్ధారించి అవసరం మేరకు చికిత్స చేసే అర్హత కలిగిన వైద్యుడి దగ్గరే చేయించుకోవాలి. లేకపోతే ఇతరత్రా ఆరోగ్య సమస్యలకూ కారణం కావొచ్చు.– డా.జాన్ వాట్స్, డెర్మటాలజిస్ట్, సీనియర్ హెయిర్ ట్రాన్స్ప్లాంట్ సర్జన్ -

టాబ్లెట్ త్వరగా పనిచేయాలంటే ఇలా చేయండి!
టాబ్లెట్ వేసుకున్న తర్వాత కుడి పక్కకు ఒరిగి కూర్చున్నా లేదా కుడిపక్కకే ఒరిగి పడుకున్నా కడుపులో టాబ్లెట్ త్వరగా కరిగి, ప్రతి కణానికీ అందుతుందంటున్నారు జాన్ హాప్కిన్స్ స్కూల్ ఆఫ్ మెడిసిన్ పరిశోధకులు. ‘‘టాబ్లెట్ వేసుకున్నాక రక్తంలోకి వెళ్లడానికి ముందు అది చిన్న పేగుల్లోకి వెళ్లాలి. అయితే అలా వెళ్లాలంటే... కడుపును దాటాక టాబ్లెట్ మొదట చిన్నపేగుల తలుపు (వాల్వ్) ‘పైలోరస్’నూ దాటాక కరిగి రక్తంలో చేరాలి. కుడిపక్కకు ఒరగడం వల్ల అది మరింత వేగంగా, ప్రభావవంతంగా చేరుతుందన్నది వారి మాట. (చదవండి: అన్యురిజమ్స్ అంటే?) -

Cardiovascular Disease: కోలుకున్న క్లిష్టమైన సమస్యల రోగి
తీవ్రమైన అనారోగ్య సమస్యలతో బాధపడుతున్న రోగి అద్భుతమైన రీతిలో ఆరోగ్యవంతుడయ్యాడు. క్లిష్టమైన హృద్రోగ సమస్యతో పాటు శరీరంలోని పలు అవయవాల ఆరోగ్యం నశించి విషమ స్థితిలో బంజారాహిల్స్ లోని కేర్ ఆస్పత్రిలో చేరిన ప్రవాస భారతీయునికి ఆస్పత్రి వైద్యులు అవసరమైన శస్త్ర చికిత్సలు నిర్వహించి, మూడు నెలల పాటు శ్రమించి రోగిని ఆరోగ్యవంతుడిని చేశారు. కేర్ ఆస్పత్రిలో మంగళవారం ఏర్పాటు చేసిన సమావేశంలో వైద్యులు వివరాలు వెల్లడించారు. భారత సంతతికి చెందిన భాస్కర్ పొనుగంటి (43) ఆస్ట్రేలియాలో నివసిస్తున్నారు. ఇతను కొంతకాలంగా తీవ్ర అనారోగ్య సమస్యలతో బాధపడుతున్నారు. శ్వాస ఆడక పోవడంతో పాటు తీవ్రమైన హద్రోగ సమస్యతో దాదాపు మూడు నెలల క్రితం బంజారాహిల్స్ లోని కేర్ ఆస్పత్రిలో భాస్కర్ చేరారు. రోగికి అవసరమైన వైద్య పరీక్షలు నిర్వహించిన వైద్యులు.. ఆ రోగి ‘ఇన్ఫెక్టివ్ ఎండోకార్డిటిస్‘ వ్యాధితో బాధపడుతున్నట్లు గుర్తించారు. ఇలాంటి తీవ్రమైన ఇన్ఫెక్షన్ వల్ల రోగికి మూత్రపిండాల వైఫల్యం, ఎడమవైపు పక్షవాతం కలిగించే మెదడు పోటు బ్రెయిన్ స్ట్రోక్ కలిగి రోగి ఆరోగ్యం క్షీణించింది. తీవ్రమైన అనారోగ్య సమస్యలు ఉన్న ఆ రోగి వెంటిలేటర్ పై ఉన్నప్పటికీ అత్యవసర శస్త్ర చికిత్స చేయడమే సరైన మార్గమని ఆస్పత్రి క్లినికల్ డైరెక్టర్, కార్డియాలజీ విభాగాధిపతి డా. వి.సూర్యప్రకాశరావు నేతత్వంలోని వైద్య బందం నిర్ధారించింది. క్లిష్టమైన శస్త్ర చికిత్సను (హై రిస్క్ సర్జరీ) నిర్వహించి రోగిని సాధారణ స్థాయికి తీసుకొచ్చారు. సీనియర్ కార్డియోథొరాసిక్, హార్ట్ ట్రా ట్రాన్స్ప్లాంట్ సర్జన్ డా. నగేష్ ఆధ్వర్యంలో వైద్య బందం ‘మెకానికల్ వాల్వ్‘ వైద్యవిధానం ద్వారా రోగి బహద్దమని కవాట మార్పిడిని విజయవంతంగా నిర్వహించారు. దీంతో రోగి ఆరోగ్యం కుదుటపడింది. తరువాత రోగి అకస్మాత్తుగా బ్రెయిన్ స్ట్రోక్ కు గురయ్యారు. దీంతో అతని ఆరోగ్య పరిస్థితి క్లిష్టంగా మారింది. ఈ క్రమంలో రోగిని మెడికల్ ఐసీయూలో ఉంచి.. ఆస్పత్రి అసోసియేట్ క్లినికల్ డైరెక్టర్, క్రిటికల్ కేర్ విభాగాధిపతి డా. జి.భవాని ప్రసాద్ ఆధ్వర్యంలో అవసరమైన వైద్య సాయం అందించారు. న్యూరాలజీ, నెఫ్రాలజీ, ఇంటెన్సివిటీ, కార్డియాక్ విభాగాలు.. సమన్వయంతో నిరంతర పర్యవేక్షణలో కఠినమైన ఫిజియోథెరపీతో కూడిన బహుళ వైద్య చికిత్స విధానాలను రోగికి అందించాయి. అధునాతన వైద్య సంరక్షణతో ఏం సాధించవచ్చో ఈ కేసు ద్వారా వైద్య బందం నిరూపించిందని ఈ సందర్భంగా వారు తెలిపారు. -

ఊరికే అలసిపోతున్నారా? గుండె దడగా ఉంటోందా? కారణమిదేనేమో చెక్ చేసుకోండి!
ఐరన్ లోపం, రక్తహీనత లేదా అనీమియా. రక్తంలో తగినంత ఆరోగ్యకరమైన ఎర్ర రక్త కణాలు లేని పరిస్థితినే రక్తహీనతగా గుర్తిస్తారు. హిమోగ్లోబిన్ ఎర్ర రక్త కణాలలో భాగం. ఐరన్ లోపించినపుడు శరీరం తగినంత హిమోగ్లోబిన్ను ఉత్పత్తి చేయదు. దీంతో శరీర కణజాలాలకు ఆక్సిజన్ తగ్గిపోతుంది. దీంతో అనేక ఆరోగ్య సమస్యలు తలెత్తుతాయి. ఐరన్ లోపాలను ఎలా గుర్తించాలి? ఎలాంటి లక్షణాలు కనిపిస్తాయి.పోషకాహార లోపం, స్త్రీలు ఋతుస్రావం సమయంలో రక్తాన్ని కోల్పోవడం, గర్భధారణ సమయంలో స్త్రీలలో వచ్చే సమస్యలు, పెప్టిక్ అల్సర్, హయాటల్ హెర్నియా, పెద్దప్రేగు పాలిప్ లేదా కొలొరెక్టల్ కేన్సర్ తదితర వ్యాధుల కారణంగా తీవ్రమైన ఇనుము లోపం వస్తుంది. రక్త పరీక్ష ద్వారా అనీమియాను గుర్తించవచ్చు. తొందరగా అలిసిపోవడం, నీరసం, ఆయాసం లక్షణాలు కనిపిస్తాయి.ఐరన్ లోపం లక్షణాలుగుండె వేగంగా కొట్టుకుంటుంది.రక్తహీనతతో వచ్చిన ఆక్సిజన్ కొరతను భర్తీ చేయడానికి గుండె మరింత రక్తాన్ని పంప్ చేయాలి. ఇది గుండె వైఫల్యానికి దారి తీస్తుంది.మెదడులోని రక్తనాళాలు ఉబ్బి తలనొప్పిగా ఉంటుంది. తలతిరగడంమట్టి, సున్నం లాంటివి తినాలనిపించడంతొందరగా చికాకు, మనిషి బలహీనంగా మారడం, ఏకాగ్రత లోపించడంచిన్న చిన్న పనులకే ఎక్కువగా అలసిపోవడం.నిద్ర సరిగ్గా పట్టకపోవడం, దురదలు రావడం.తీవ్ర ఆందోళనఐరన్ లోపంతో ఒక్కోసారి థైరాయిడ్ గ్రంథి పనితీరు మందగిస్తుంది ఆకలి మందగించడం, కాళ్లు, చేతులు చల్లగా అనిపించడంజుట్టు ఊడటం, చర్మం పాలిపోవడం, గోళ్లు పెళుసుగా మారడం, నోటిలో పుళ్లు, నాలుక మంటఐరన్ లభించే ఆహారంమాంసాహారం, బచ్చలికూర వంటి ముదురు ఆకుపచ్చ ఆకు కూరలువిటమిన్ సి అధికంగా ఉండే పండ్లు, కూరగాయలుదానిమ్మ,ఎండుద్రాక్ష , ఆప్రికాట్లు వంటి ఎండిన పండ్లు, బెల్లంఐరన్-ఫోర్టిఫైడ్ తృణధాన్యాలు, రొట్టెలు , పాస్తా, బటానీలురక్తహీనతను గుర్తించినపుడు సాధారణంగా కొన్ని రకాల ఆహారాలను తీసుకోవడం ద్వారా ఈ లోపాన్ని సరిచేసుకోవచ్చు. ఐరన్ సప్లిమెంట్స్ తీసుకోవాలి. సమస్య మరీ తీవ్రంగా ఉన్నపుడు వైద్యుల సలహా మేరకు ఇంజక్షన్లను తీసుకోవాల్సి ఉంటుంది. అయితే రక్తహీనకు గల కారణాలను తెలుసుకునేందుకు కొన్ని పరీక్షలు , దాన్ని బట్టి చికిత్సలు అవసరం. చికిత్స కంటే ముందు రక్తహీనతకు గలకారణాలను గుర్తించడం ముఖ్యం. అంతర్గతంగా ఏదైనా ప్రమాదకరమైన వ్యాధి, అంతర్గతంగా రక్తస్రావం లాంటి కారణాలను విశ్లేషించుకోవాలి. -

టర్కీకి క్యూ కడుతున్న పురుషులు : ఎందుకో తెలుసా?
ఆధునిక ప్రపంచంలో అందానికి ప్రాధాన్యత పెరిగింది. వయసు పైబడినా కూడా 20 సమ్థింగ్ లాగా కనిపించడం సాధ్యమే. శరీరంలోని ఏ భాగాన్నైనా మన ఇష్టం వచ్చినట్టు తీర్చిదిద్దుకోవచ్చు. ఈ నేపథ్యంలోనే గత ఇరవయ్యేళ్లుగా గ్లోబల్ బ్యూటీ పరిశ్రమ గణనీయమైన పురోగతి సాధించింది.వయసు పెరుగుతున్న కొద్దీ పురుషులను భయపెడుతున్న సమస్య బట్టతల. కొంతమందికి చిన్న వయసులోనే వెంట్రుకలు రాలుతూ ఉంటే బట్టతల వచ్చేస్తుందేమో అని టెన్షన్ వారిని స్థిమితంగా కూర్చోనీయదు దీనికి పరిష్కారం హెయిర్ ట్రాన్స్ప్లాంటేషన్. మరోవిధంగా చెప్పాలంటే బట్టతల మీద కృత్రిమంగా జుట్టును మొలిపించుకోవడం. ఈ విషయంలో టర్కీ టాక్ ఆప్ ది వరల్డ్గా నిలుస్తోంది. టర్కీకే ఎందుకుహెయిర్ ట్రాన్స్ప్లాంటేషన్ ఖర్చు భారీగానే ఉన్నప్పటికీ అనేక కారణాల వల్ల జుట్టు మార్పిడికి ప్రపంచ వ్యాప్తంగా టర్కీ ఒక ముఖ్యమైన డెస్టినేషన్గా మారిపోయింది. బట్టతలపై పుష్కలంగా జుట్టు రావాలన్నా, బట్టతల మచ్చలను కప్పిపుచ్చుకోవాలన్నా టర్కీకి క్యూ కడుతున్నారు పురుషులు.పెరుగుతున్న ప్రజాదరణఇండియా టుడే కథనం ప్రకారం "అత్యంత నైపుణ్యం, అనుభవజ్ఞులైన సర్జన్లు, అధునాతన వైద్య సదుపాయాలు, పాశ్చాత్య దేశాలతో పోలిస్తే చాలా తక్కువ ఖర్చులతో సహా అనేక కారణాల వల్ల టర్కీ జుట్టు మార్పిడికి ప్రముఖ గమ్యస్థానంగా మారింది" అని ఆర్టెమిస్ హాస్పిటల్ చీఫ్, కాస్మెటిక్ అండ్ ప్లాస్టిక్ సర్జరీ డాక్టర్ విపుల్ నందా తెలిపారు.అంతేకాదు వసతి, రవాణాతో సహా మెడికల్ టూరిజం ప్యాకేజీలను కూడా అందజేస్తోందట టర్కీ ప్రభుత్వం. చికిత్స కోసం దేశాన్ని సందర్శించే ప్రతి వ్యక్తికి ఆర్థిక సహాయాన్ని అందిస్తుంది. అలాగే స్థానిక క్లినిక్లు అత్యాధునిక సాంకేతికతలు, సాంకేతికతలతో చక్కటి ఫలితాలను సాధిస్తున్నాయి. అయితే ఈ విషయంలో టర్కీలో బ్లాక్ మార్కెట్ కూడా విస్తరించిందంటూ నిపుణులు ఆందోళన వ్యక్తం చేస్తున్నారు. ఖర్చు విషయానికి వస్తే..క్లినిక్, సర్జన్ నైపుణ్యం లాంటి అంశాల ఆధారంగా జుట్టు మార్పిడికి అయ్యే ఖర్చు మారుతుంది. మన ఇండియాలో హెయిర్ ట్రాన్స్ప్లాంటేషన్కు దాదాపు 83 వేల నుంచి రూ. 2 లక్షల 50 వేలు అవుతుంది. టర్కీలో, సగటున సుమారు రూ. 1,24,000 నుండి రూ. 2 లక్షల 90 వేల వరకు ఉంటుంది. ఇది పాశ్చాత్య దేశాల కంటే చాలా తక్కువ. -

బంగ్లా ఎంపీ హత్యకు రూ.5 కోట్ల సుపారీ
కోల్కతా: చికిత్స కోసం భారత్కు వచ్చి పశి్చమబెంగాల్లో హత్యకు గురైన బంగ్లాదేశ్ ఎంపీ అన్వరుల్ అజీమ్ అనర్ కేసులో కొత్త విషయాలు వెలుగులోకి వచ్చాయి. అజీమ్ హత్యకు అతని పాత స్నేహితుడే రూ.5 కోట్ల సుపారీ ఇచ్చాడని ప్రాథమిక దర్యాప్తులో వెల్లడైందని పశి్చమబెంగాల్ సీఐడీ ఐజీ అఖిలేశ్ చతుర్వేది గురువారం ప్రకటించారు. పోలీసులు తెలిపిన వివరాల ప్రకారం.. ఇది పక్కా ప్రణాళికతో చేసి హత్య. కోల్కతా శివారులోని న్యూ టౌన్ ప్రాంతంలో అజీమ్ చివరిసారిగా కనిపించిన అపార్ట్మెంట్ ఫ్లాట్ను అజీమ్ పాత స్నేహితుడే అద్దెకు తీసుకున్నాడు. అమెరికా పౌరసత్వమున్న ఆ స్నేహితుడు ప్రస్తుతం అమెరికాలో ఉన్నాడు. 56 ఏళ్ల అజీమ్ను హంతకులు ఊపిరాడకుండా చేసి చంపాక మృతదేహాన్ని ముక్కలుగా చేశారు. -

Md Anwarul Azim Anwar: బెంగాల్లో బంగ్లా ఎంపీ హత్య
కోల్కతా/ఢాకా: చికిత్స కోసం భారత్కు వచ్చిన బంగ్లాదేశ్కు చెందిన ఆవామీ లీగ్ ఎంపీ అన్వరుల్ అజీమ్ అన్వర్ దారుణ హత్యకు గురయ్యారు. కోల్కతాలోని న్యూటౌన్ లగ్జరీ అపార్ట్మెంట్లో పోలీసులు రక్తపు మరకలను గుర్తించారు. మృతదేహం కోసం పోలీసుల అన్వేషణ కొనసాగుతోంది. నిందితులు, హత్యకు గల కారణాల కోసం పోలీసులు వెతుకుతున్నారు. బంగ్లా సీనియర్ నేత హత్యోదంతాన్ని ఇరుదేశాల ప్రభు త్వాలు సీరియస్గా తీసుకు న్నాయి. పశ్చిమబెంగాల్ సీఐడీ విభాగం ఈ కేసు దర్యాప్తును ముమ్మరం చేసింది. ఈ కేసులో ముగ్గు్గరు నిందితులను ఢాకాలోని వరీ ప్రాంతంలో అరెస్ట్చేశారు. కోల్కతాకొచ్చి కనిపించకుండాపోయి..మే 12వ తేదీన ఎంపీ అన్వర్ నార్త్ కోల్కతాలోని బారానగర్లో తనకు పరిచయస్తుడైన గోపాల్ బిశ్వాస్ ఇంటికి వచ్చారు. మే 13వ తేదీ మధ్యాహ్నం డాక్టర్ అపాయింట్మెంట్ ఉందని చెప్పి అన్వర్ బయటకు వెళ్లారు. రాత్రి భోజనానికి వస్తానని చెప్పి వెళ్లిన వ్యక్తి ఎంతకీ రాకపోవడంతో గోపాల్కు అనుమానమొచ్చింది. అయితే అత్యవసర పని మీద ఢిల్లీకి వెళ్తున్నానని, వీఐపీలను కలబోతున్నానని వాట్సాప్ సందేశాలు వచ్చాయి. తర్వాత మే 17వ తేదీదాకా ఆయన నుంచి ఎలాంటి మెసేజ్లు, ఫోన్కాల్స్ రాకపోవడంతో మే 18వ తేదీన మిస్సింగ్ కంప్లయింట్ ఇచ్చారు. దీంతో రంగంలోకి దిగిన పోలీసులు అన్వర్ ఫోన్ జాడను కనిపెట్టే పనిలో పడ్డారు. మే 13న అన్వర్ చివరిసారిగా సంజీబ్ ఘోష్కు చెందిన అపార్ట్మెంట్లో లోపలికి ఇద్దరు వ్యక్తులు, ఒక మహిళతో వెళ్లినట్లు సీసీటీవీలో రికార్డయింది. మే 15, 17 తేదీల్లో ఆ గుర్తుతెలియని ఇద్దరు వ్యక్తులు, మహిళ ఆ అపార్ట్మెంట్ నుంచి బయటికొచ్చారుగానీ అన్వర్ రాలేదు. అన్వర్ మృతదేహాన్ని ముక్కలుగా చేసి ఎక్కడో పడేసి ఉంటారని సీఐడీ ఐజీ అఖిలేశ్ అనుమానం వ్యక్తంచేశారు. -

బోన్ మ్యారో క్యాన్సర్..నియంత్రణ ఇలా...!
క్రానిక్ మైలోయిడ్ లుకేమియా... (సిఎమ్ ఎల్) ఎముక మజ్జ లేదా బోన్ మ్యారోకి సోకే ఓ అరుదైన క్యాన్సర్.. (సిఎమ్ఎల్). ఇది మొత్తం లుకేమియా కేసుల్లో 15% దాకా ఉండే సీఎంఎల్ బోన్మ్యారోను ప్రభావితం చేస్తుంది, ఇది తెల్ల రక్త కణాల నియంత్రణలేని పెరుగుదలకు దారితీస్తుంది. క్యాన్సర్ నిర్ధారణ కాగానే మొదట్లో భయంకరంగా అనిపించినప్పటికీ, సీఎంఎల్ను సరైన విధానంతో నియంత్రించవచ్చునని గుర్తించడం చాలా ముఖ్యం అంటున్నారు హైదరాబాద్లోని నిమ్స్ మెడికల్ ఆంకాలజీ విభాగం హెడ్, ప్రొఫెసర్ డాక్టర్ జి సదాశివుడు. ఆయన చెబుతున్న విశేషాలివి...సీఎంఎల్ నిర్ధారణ అయినప్పటికీ రోగులు సంతృప్తికరమైన జీవితాలను గడపవచ్చు. అయితే, సీఎంఎల్ నిర్వహణలో సరైన విధానాన్ని తీసుకోవడం చాలా ముఖ్యం, ఎందుకంటే చికిత్స చేయని దీర్ఘకాలిక–దశ సీఎంఎల్ వేగంగా వృద్ధి చెందుతుంది. సమర్థవంతమైన చికిత్సకి, వ్యాధి పెరుగుదలని నివారించడానికి బిసిఆర్–ఎబిఎల్ స్థాయిలను క్రమం తప్పకుండా పర్యవేక్షించడం, చికిత్స లక్ష్యాలకు కట్టుబడి ఉండటం అవసరం. అదనంగా మీ వైద్యునితో తాజా చికిత్సల గురించి చర్చించడం వలన మీరు చికిత్స ప్రక్రియను అర్థం చేసుకోవడానికి, మెరుగైన జీవన నాణ్యతకు సహాయపడుతుంది.కొన్ని సందర్భాల్లో సీఎంఎల్ ని ’మంచి క్యాన్సర్’ అని పిలిచినప్పటికీ, సీఎంఎల్ పురోగమిస్తున్న కొద్దీ అది ’మంచిది’ గా ఉండడం మానేస్తుంది అని తెలుసుకోవడం కూడా చాలా ముఖ్యం. కొంత మంది రోగులు వారి దైనందిన జీవితాలను ప్రభావితం చేసే మందులకు నిరోధకంగా ఉండవచ్చు లేదా దుష్ప్రభావాలను అనుభవించవచ్చు. అయితే, సకాలంలో జోక్యం, జాగ్రత్తగా పర్యవేక్షించడం ఈ సవాళ్లను నివారించడంలో సహాయపడతాయి.వైద్యపరమైన అంశాలతో పాటు, సీఎంఎల్ కలిగించే భావోద్వేగ ప్రభావాన్ని విస్మరించలేం. సీఎంఎల్ రోగులు ఎదుర్కొనే ప్రారంభ సవాళ్లలో క్యాన్సర్తో సంబంధం ఉన్న సామాజిక కళంకం ఒకటి. సామాజిక అంశాల కారణంగా చాలా మంది వ్యక్తులు తమ రోగనిర్ధారణను దగ్గరి కుటుంబసభ్యులకు మించి బయటి వారికి వెల్లడించడానికి సంకోచిస్తారు. అయితే ఓపెన్ కమ్యూనికేషన్ అవసరమైనప్పుడు మానసిక ఆరోగ్య సహాయాన్ని కోరడం అనేది సంపూర్ణ సీఎంఎల్ నిర్వహణలో ముఖ్యమైనవి.సీఎంఎల్ రోగుల కోసం కొన్ని సూచనలు...నిరంతర పర్యవేక్షణ: చికిత్స ప్రభావాన్ని అంచనా వేయడానికి, ఏవైనా మార్పులను ముందుగానే తెలుసుకునేందుకు బిసిఆర్–ఎబిఎల్ స్థాయిలను ఎప్పటికప్పుడు గుర్తించాలి. సకాలంలో జోక్యం చేసుకోవ డానికి, వ్యాధి పురోగతిని నివారించడానికి రెగ్యులర్ పర్యవేక్షణ చాలా ముఖ్యమైనది.దినచర్యలో మానసిక ఆరోగ్య మద్దతు, ఆహారపు సర్దుబాట్లు క్రమం తప్పకుండా వ్యాయామం చేయడం సీఎంఎల్ నియంత్రణకు వీలు కల్పిస్తుంది.ఆరోగ్య సంరక్షకులు, వైద్యులతో మనసు విప్పి, నిజాయితీగా సంభాషించడం అవసరం. సీఎంఎల్ తో ప్రయాణంలో ఎదుర్కొనే ఏవైనా ఆందోళనలు, లక్షణాలు లేదా సవాళ్లను పంచుకోవాలి.సపోర్ట్ నెట్వర్క్లు: అనుభవాలను పంచుకోవడానికి, భావోద్వేగ మద్దతును పొందడానికిÜపోర్ట్ గ్రూప్ల ద్వారా ఇతర సీఎంఎల్ రోగులతో సంబంధాలు ఏర్పరచుకోండి.నేషనల్ ఇన్సిటిట్యూట్ ఆఫ్ హెల్త్ ప్రకారం, ప్రపంచవ్యాప్తంగా సుమారు 1.2 నుంచి 1.5 మిలియన్ల మంది సీఎంఎల్ తో జీవిస్తున్నారు. వైద్య శాస్త్రంలో పురోగతి కారణంగా చికిత్స ఫలితాలలో గణనీయమైన మెరుగుదల సాధ్యమవుతోంది. సీఎంఎల్ చికిత్సలో భాగమైన టైరోసిన్ కినేస్ ఇన్హిబిటర్స్ , రోగులకు ఫలితాలు జీవన నాణ్యతను గణనీయంగా మెరుగుపరిచాయి.కౌన్సిలింగ్ చాలా ముఖ్యం...‘నేను బ్లడ్ క్యాన్సర్తో బాధపడుతున్న 9 నుంచి 60 సంవత్సరాల వయస్సు గల అన్ని వయసుల రోగులను చూశా. దీర్ఘకాలిక మైలోయిడ్ లుకేమియా నిర్ధారణ తర్వాత, చాలా మంది రోగులు తీవ్రమైన మానసిక క్షోభకు గురవుతారు. అందువల్ల, వారికి సరైన కౌన్సెలింగ్ అందించడం చాలా ముఖ్యంప్రొఫెసర్ డాక్టర్ జి సదాశివుడు, నిమ్స్ మెడికల్ ఆంకాలజీ విభాగం(చదవండి: 'టీ'ని అతిగా మరిగిస్తున్నారా? ఎంత వ్యవధిలో చేయాలంటే..) -

ఆ నొప్పి నరకం : ఎండోమెట్రియోసిస్ అంటే ఏమిటి? పిల్లలు పుట్టరా?
ప్రముఖ బాలీవుడ్ నటి శిల్పాశెట్టి చెల్లెలు షమితా శెట్టి ఎండోమెట్రియోసిస్ అనే వ్యాధితో బాధపడుతున్నట్లు తాజాగా తన సోషల్ మీడియాలో వెల్లడిరచింది. చాలా బాధాకరమైన ఎండోమెట్రియోసిస్నునిర్లక్ష్యం చేయకండి. దయచేసి గూగుల్లో ఎండోమెట్రియోసిస్ కోసం సెర్చ్ చేయండి. లక్షణాల గురించి తెలుసుకోండి అంటూ మహిళలకు విజ్ఞప్తి చేసిన సంగతి తెలిసిందే. కొన్ని దేశాల్లో, అది కలిగించే నొప్పి కారణంగా ఇది వైకల్యంలో భాగంగా ప్రకటించారట. ఈ నేపథ్యంలో అసలు ఎండోమెట్రియోసిస్ అంటే ఏమిటి? ఇది ప్రాణాంతక వ్యాధా? ఇది మహిళల ఆరోగ్యాన్ని ఎలా ప్రభావితం చేస్తుంది? దీని గర్భధారణ సమస్యలొస్తాయా? తెలుసుకుందాం.ఎండోమెట్రియోసిస్ అంటే ఏమిటి?మహిళల గర్భాశయంలోని పొరను ఎండోమెట్రియం అంటారు. సాధారణంగా ఈ కణజాలం నెలసరి సమయంలో బయటకు వెళ్లిపోతుంది. కానీ, ఇలా వెళ్లకుండా కటి భాగంలో, అండాశయంలో, ఫాలోపియన్ నాళాల్లోకి చేరి, అక్కడ పెరిగిపోతే దాన్నే ఎండోమెట్రియోసిస్ అంటారు. నేషనల్ ఇన్స్టిట్యూట్ ఆఫ్ హెల్త్ ప్రకారం ఎండోమెట్రియం కణాలు గర్భాశయం లైనింగ్ వెలుపల పెరుగుతాయి. ఫలితంగా గర్భాశయం, అండాశయాలు (పెరిటోనియం), ప్రేగు, మూత్రాశయం చుట్టూ ఉన్న కణజాలంలో గాయాలు ఏర్పడతాయి. ఫలితంగా తీవ్రమైన నొప్పి, రక్తస్రావం, వ్యంధత్వం(ఇన్ఫర్టిలిటీ) వంటి లక్షణాలు ఏర్పడతాయి.ఎండోమెట్రియోసిస్ వ్యాధికి కారణం తెలియదు. కానీ ఎండోమెట్రియోసిస్ లక్షణాలు మారుతూ ఉంటాయి. కొందరు వ్యక్తులు తేలికపాటి లక్షణాలుంటే, మరికొందరిలో విపరీతమైన నొప్పి, అధిక రక్త స్రావం ఉంటాయి. చాలామందిలో అసలు ఎలాంటి లక్షణాలు కనిపించవు.ఎండోమెట్రియోసిస్ లక్షణాలుపెల్విక్ విపరీతమైన నొప్పిపీరియడ్స్ సమయంలో తీవ్రమైన కడుపునొప్పిఅధిక ఋతు రక్తస్రావం లేదా పీరియడ్స్ మధ్యలో రక్తస్రావంప్రేగు కదలిక నొప్పిమూత్రవిసర్జన సమయంలో నొప్పిసంతానలేమిసంతానోత్పత్తిపై ప్రభావంసాధారణంగా ఎండోమెట్రియోసిస్ తీవ్రతను బట్టి గర్భధారణ సమస్యఉండకపోవచ్చు. అయితే, ఎండోమెట్రియోసిస్ కలిగిన మహిళలకు కొన్ని సవాళ్లు ఎదురయ్యే ముప్పు ఉంది. వీటిపై అవగాహన కలిగి ఉండాలి. గర్భం పోవడం, లేదా నెలలు నిండకముందే ప్రసవించే ముప్పు ఉంటుంది. నిపుణులైన గైనకాలజిస్ట్ పర్యవేక్షణ అవసరం.హార్మోన్ థెరపీహార్మోన్లతో చికిత్స చేయడం ఒక మార్గం. బర్త్ కంట్రోల్ పిల్స్ లేదా గొనడోట్రోపిన్ రిలీజింగ్ హార్మోన్లు ఎండోమెట్రియోసిస్ కణాల వృద్ధిని నియంత్రణలో ఉంచుతాయి. దీంతో గర్భధారణ అవకాశాలు మెరుగవుతాయి. మరికొందరిలో లాప్రోస్కోపిక్ సర్జరీ అవసరం పడుతుంది. ఆపరేషన్ ద్వారా ఎండోమెట్రియోసిస్ కణాలను సమూలంగా తొలగిస్తారు. ఎండోమెట్రియోసిస్ స్టేజ్ని నిర్ధారించుకుని తగిన చికిత్స చేసుకోవాలి.ఎండోమెట్రియోసిస్కు చికిత్స ఏమిటి?హార్మోన్ థెరపీ సప్లిమెంటరీ హార్మోన్లను తీసుకోవడం కొన్నిసార్లు నొప్పి నుండి ఉపశమనం పొందవచ్చు .ఎండోమెట్రియోసిస్ పురోగతిని ఆపవచ్చు. ఎండోమెట్రియోసిస్ ప్రాణాంతకం కాదు. చికిత్స చేయకపోతే సమస్య మరింత తీవ్రమవుతుంది. ఒక్కోసారి కొన్ని కేన్సర్ల ప్రమాదాన్ని కూడా పెంచుతుంది.నోట్ : లక్షణాలను గమనించి ఆందోళన చెందాల్సిన అవసరం లేదు. ఇది ఒత్తిడిని మరింత పెంచుతుంది. వైద్యుల పర్యవేక్షణలో రోగనిర్ధారణ, సరైన సమయం చికిత్స చాలా ముఖ్యం. -

వైద్యుడి ఘనత! తాను కనిపెట్టిన వైద్యంతో బ్రెయిన్ కేన్సర్ని జయించాడు!
కేన్సర్ అంటేనే.. ఎలాంటి వాళ్లు అయినా ఒక్కసారిగా ఉలిక్కిపడతారు. ఏ స్టేజ్లో ఉందో? నయం అవుతుందో? లేదా? అన్న భయాలు మొదలైపోతుంటాయి. ఎంతటి వాడినైనా కుదేలయ్యిపోయేలా చేస్తుంది. అలాంటి కేన్సర్ మహ్మమ్మారిని తను కనిపెట్టిన వైద్య విధానంతో స్వీయ చికిత్స తీసుకుని జయించి చరిత్ర సృష్టించాడు ఓ వైద్యుడు. తన జీవితాన్ని పొడిగించుకున్నందకు సంబరపడిపోతున్నాడు.ఈ ఘటన ఆస్ట్రేలియాలో చోటు చేసుకుంది. ప్రముఖ ఆస్ట్రేలియా వైద్యుడు ప్రొఫెసర్ రిచర్డ్ స్కోలియర్ బ్రెయిన్ కేన్సర్ ఉన్నట్లు వైద్య పరీక్షల్లో నిర్థారణ అయ్యింది. అప్పుడు ఆయనకు 57 ఏళ్లు. నిజానికి ఈ వ్యాధి వచ్చిన వాళ్లు 12 నెలలకు మించి బతకరు. దీంతో ఈ వ్యాధిపై అవగాహన ఉన్న రిచర్డ్ ..తన స్నేహితుడు ప్రొఫెసర్ జార్జినా లాంగ్ సాయంతో కొత్త చికిత్సా విధానాన్ని అభివృద్ధి చేశారు. దాన్ని తనపైనే ప్రయోగం చేసుకున్నాడు రిచర్డ్. ఈ చికిత్స విధానం సర్జరీ రహితం. ఆశ్చర్యకరంగా ఆ చికిత్స బాగా పనిచేసి మెదడులోని కణుతులన్నీ మాయమైపోయాయి. తాజాగా ఎమ్మారై తీయగా కణితులు కనిపించకపోవడంతో రిచర్డ్ ఆనందం వ్యక్తం చేశారు. తానిప్పుడు చెప్పలేనంత భావోద్వేగానికి గురవ్వుతున్నానని అన్నారు. తన జీవితకాలాన్ని పొడిగించుకున్నాని, తన భార్య, పిల్లలతో కలిసి మరికొంత కాలం కలిసి జీవించే అవకాశం లభించిందని సంతోషం వ్యక్తం చేశారు రిచర్డ్. ఈ చికిత్స విధానం సుమారు మూడు లక్షల మందికి ఉపయోగపడుతుందని చెప్పారు. సర్జరీ లేకుండా చేసే ఈ "ఇమ్యూనో థెరపీ' పెద్ద సంఖ్యలో ఉపయోగడుతుందని ధీమాగా చెబుతున్నారు. అంతేగాక ఈ చికిత్సలో మరిన్ని విప్లవాత్మక మార్పులు తెచ్చి మరింతగా అభివృద్ధి చేయడమే గాక విస్తృతమైన క్లినకల్ ట్రయల్స్ నిర్వహించి ప్రజలకు అందుబాటులోకి తీసుకురావాల్సి ఉందని జార్జిన్ లాంగ్ అన్నారు. (చదవండి: 'ఇడియట్ సిండ్రోమ్' అంటే ఏంటీ..? ప్రమాదకరమా..?) -

గొప్ప మనసుకు చాటుకున్న అనంత్ అంబానీ.. ఏం చేసారో తెలుసా?
పారిశ్రామికవేత్త ముఖేష్ అంబానీ, నీతా అంబానీల రెండవ కుమారుడు అనంత్ అంబానీకి జంతువుల పట్ల అమితమైన ప్రేమ ఉందని గతంలో చాలా సందర్భాల్లో తెలుసుకున్నాం. ఇప్పుడు మరోసారి ఆయనకున్న జంతు ప్రేమను నిరూపించుకున్నారు.త్రిపురలోని కైలాషహర్ ప్రాంతంలో ఒక ఏనుగు అనారోగ్యంతో బాధపడుతోంది. దానికి సహాయం చేయాలని అనంత అంబానీని కోరారు. దీనికి సంబంధించిన వీడియో 'కుంతల సిన్హా' తన ఎక్స్ (ట్విటర్) ఖాతాలో షేర్ చేశారు. దీనికి అనంత్ అంబానీ స్పందించారు.అనారోగ్యంతో ఉన్న ఏనుగుకు సహాయం చేయడానికి అనంత్ అంబానీ.. వైద్యుల బృందాన్ని అక్కడకు పంపారు. వైద్యుల బృందం సుమారు 3500 కిమీ ప్రయాణించి అనారోగ్యంతో ఉన్న ఏనుగుకు చికిత్స చేశారు. ఈ వీడియో కూడా సోషల్ మీడియాలో చక్కర్లు కొడుతోంది. అనంత్ అంబానీ చేసిన పనికి నెటిజన్లు ప్రశంసల వర్షం కురిపిస్తున్నారు.Hats off to #AnantAmbani who acted promptly to save life of elephant and sent #Vantara medical team within 24 hours to Tripura.#Jamnagar #animallove pic.twitter.com/nvva96W6wm— AkashMAmbani (@AkashMAmbani) May 12, 2024 -

Priya Desai: అవగాహనే ప్రథమ చికిత్స!
ఈ ఫొటోను చూడండి. ఇందులో ఉన్నది షుగర్ పేషెంట్లు. ఒకరితో ఒకరు షుగర్ వ్యాధి గురించి మాట్లాడుకుంటూ అవగాహన కల్పించుకుంటున్నారు. ‘చికిత్స కంటే అవగాహన ముఖ్యం’ అంటారు ప్రియా దేశాయ్. బెంగళూరులో ఆమె పేదవారి కోసం ఉచిత క్లినిక్లు నడుపుతున్నారు. డయాబెటిస్, బి.పి ఉన్న వారికి సదస్సులు నిర్వహిస్తూ ఉచిత మందులు అందేలా చూస్తున్నారు. ప్రతి ఉదయం ఈ క్లినిక్ల ముందు క్యూ కట్టే పేషెంట్లను చూస్తే ప్రియా సేవ తెలుస్తుంది.బెంగళూరులోని శాంతి నగర్లో ఉన్న ‘అనాహత్’ క్లినిక్కు వెళితే ఒక బోర్డు మీద ఐదారు రకాల భోజనం ప్లేట్ల ఫొటోలు ఉంటాయి. వాటిలో రొట్టె, కూర, అన్నం, ఇతర కూరలు ఉంటాయి. ప్రతి ప్లేట్ కింద స్టార్లు ఇచ్చి ఉంటారు. ఐదు స్టార్లు ఇచ్చిన భోజనం ప్లేట్ను ఆహారంగా తీసుకోవాలని బీపీ, షుగర్ ఉన్న పేషెంట్లకు సులభంగా అర్థమయ్యేలా చె΄్తారు. మీ ప్లేట్లో ఏముంది అనేదే మీ ఆరోగ్యాన్ని నిర్ణయిస్తుందని ఈ క్లినిక్లో వారానికి రెండుసార్లు జరిగే అవగాహన సదస్సుల్లో తెలియచేస్తారు. ఇలాంటి అవగాహన దీర్ఘకాలిక వ్యాధులైన షుగర్, బీపీల తీవ్రతను తగ్గిస్తాయని అంటారు ప్రియా దేశాయ్. ఆమె ఈ క్లినిక్ నిర్వాహకురాలు.10 వేల మందికి ఒక క్లినిక్బెంగళూరు జనాభా కోటీ ముప్పై లక్షలకి పైనే. కాని ఇక్కడ మొత్తం 147 ్ర΄ాథమిక ఆరోగ్య కేంద్రాలు మాత్రే ఉన్నాయి. అంటే దాదాపు 80 వేల మందికి ఒక క్లినిక్. ప్రభుత్వ లెక్కల ప్రకారం చూసినా 30 వేల మందికి ఒక క్లినిక్ ఉండాలి. ఆదర్శవంతమైన ΄ాలనా నిర్వహణ అంటే 10 వేల మందికి ఒక క్లినిక్. ఇలాంటి స్థితిలో పేదలకు ఎలా మంచి వైద్యం అందుతుంది అని అడుగుతారు ప్రియా దేశాయ్. జర్నలిజం అభ్యసించిన ప్రియ తన తల్లి రాణీదేశాయ్ స్ఫూర్తితో వైద్య సేవారంగంలోకి వచ్చారు. అనేక స్వచ్ఛంద సంస్థల్లో పని చేసిన రాణీ దేశాయ్ తన కుమార్తెతో కలిసి ‘అనాహత్ క్లినిక్’కు అంకురార్పణ చేశారు. బెంగళూరులో ఉన్న పేదలకు వైద్యం అందించాలనేది అనాహత్ సంకల్పం. నేరుగా క్లినిక్కు వచ్చేవారికి వైద్యం అందిస్తూనే హెల్త్ క్యాంప్స్ ద్వారా స్లమ్స్లో వైద్య చికిత్స అందించడం అనాహత్ లక్ష్యం. ఇప్పటికి 3 లక్షల మందికి హెల్త్ క్యాంప్స్ ద్వారా వైద్యం అందించారు ప్రియ తన తల్లి రాణీదేశాయ్ చేయూతతో.బీపీ, షుగర్ బాధితులు‘నగరాల్లో పని చేసే దిగువ ఆదాయ వర్గాల వారు సమయానికి భోజనం చేయరు. ఆహార అలవాట్లు, నిద్రలో క్రమశిక్షణ ఉండదు. శరీరాన్ని పట్టించుకోరు. దానివల్ల బీపీ బారిన పడుతున్నారు. షుగర్ వచ్చిన వారికి షుగర్ వచ్చిన సంగతి కూడా తెలియడం లేదు. మా క్లినిక్కు రోజుకు వంద మంది వస్తారు. ఎక్కువ మందికి ఇవే సమస్యలు. మా కౌన్సిలింగ్స్ వల్ల ఎక్కడ ఏ పనిలో ఉన్నా రాత్రి ఎనిమిదికి భోజనం చేయడం నేర్చుకున్నారు చాలామంది’ అంటారు ప్రియా దేశాయ్. మిత్రుల దాతల సహాయంతో ఈ క్లినిక్ను నడుపుతున్న ప్రియ తగిన సహాయం దొరికితే సేవను విస్తరించవచ్చు అని తపన పడుతుంటారు. 70 రకాల పరీక్షలుఅనాహత్ క్లినిక్లో 70 రకాల టెస్ట్లు ఉచితంగా చేస్తారు. 100 రకాల మందులు ఉచితంగా ఇస్తారు. వైద్యుల పరీక్ష ఉంటుంది. వీరే కాకుండా ఫిజియోథెరపిస్ట్లూ సేవలు అందిస్తారు. ‘ఆనంద’ అనే కార్యక్రమం ద్వారా సైకియాట్రీ కౌన్సెలింగ్ కూడా ఉంటుంది. ‘అన్నింటికంటే ముఖ్యం మేము పేషెంట్స్ను ఒక కమ్యూనిటీగా మారుస్తాం. దీర్ఘకాలిక వ్యాధులు ఉన్నవారిని ఒక గ్రూప్గా చేసి వారే ఒకరితో మరొకరు మాట్లాడుకుని తామంతా ఈ వ్యాధులను ఎదిరించవచ్చు అనే ధైర్యం పొందేలా చేస్తాం’ అన్నారు ప్రియ. చికిత్స అందించడం ఎంత ముఖ్యమో వ్యాధి పట్ల అవగాహన, నివారణ అంతే ముఖ్యమని భావిస్తారు ఈ క్లినిక్లో. అందుకే బెంగళూరు పేదలు అనాహత్ ద్వారా లబ్ధి పొందుతున్నారు. ప్రియను, ఆమె తల్లి రాణి దేశాయ్ను అభిమానిస్తున్నారు.‘స్లమ్స్లో ఉన్నవారు క్లినిక్స్కు రారు. స్లమ్స్లో హెల్త్ క్యాంప్స్ విస్తృతంగా... క్రమబద్ధంగా జరగాలి. అప్పుడే దీర్ఘకాలిక వ్యాధులు బయటపడి చికిత్స మొదలవుతుంది. లేకుంటే అనవసర మరణాలు కొనసాగుతూనే ఉంటాయి. అందుకే అందరూ ఈ విషయమై ముందుకు రావాలి’ అని కోరుతున్నారు ప్రియ. -

ఇక ఆ బాధలు నావల్ల కాదు : చిన్న వయసులోనే కఠిన నిర్ణయం
అనారోగ్య సమస్యల్ని, తీవ్రమైన బాధల్ని అనుభవించే సమయంలో ఈ బాధ భరించేకంటే చచ్చిపోవడం మేలు అని అనిపిస్తుంది. కానీ నిజంగానే చట్టబద్ధంగా మరణించేందుకు కొన్ని దేశాల్లో అనుమతి ఉంది. చికిత్స లేదు అనుకున్న సమయంలో, వైద్యులు, చట్టాలు పరిశీలించిన తరువాత చట్ట రీత్యా చనిపోవడానికి అనుమతి ఉంది. దాన్నే "కారుణ్య మరణం" (Euthanasia) అంటారు. అంటే సులభంగా నొప్పిలేకుండా, ఆ రోగికి శాశ్వతంగా విముక్తి కల్పించడం అన్నమాట. సరిగ్గా ఇలాగే చికిత్స లేని మానసిక వ్యాధులతో సతమతమవుతున్న నెదర్ల్యాండ్స్ యువతి జొరాయా టెర్ బీక్ (28) కారుణ్య మరణాన్ని ఎంచుకుంది. ది ఫ్రీ ప్రెస్ రిపోర్ట్ ప్రకారం టెర్ బీక్ చాలా కాలంగా ఆమె డిప్రెషన్, ఆటిజమ్, బోర్డర్లైన్ పర్సనాలిటీ డిజార్డర్ వంటి సమస్యలతో బాధపడుతోంది. ఎన్ని చికిత్సలు చేసినా విముక్తి లభించలేదు. అంతేకాదు ఇక ఎలాంటి ఇతర చికిత్సలూ లేవని వైద్యులు కూడా తేల్చి చెప్పారు. దీంతో, బాధల నుంచి తప్పించుకునేందుకు ఆమె కారుణ్య మరణాన్ని ఎంచుకుంది. (తైవాన్ను కుదిపేసిన భూకంపం : మెట్రోట్రైన్, స్విమ్మింగ్ పూల్లో దృశ్యాలు) ప్రేమించే స్నేహితుడు, పెంపుడు జంతువులున్నప్పటికీ, ఆమె కూడా తన మానసిక వ్యాధి చికిత్సకు లొంగదని భావిస్తుంది. నెదర్లాండ్స్లో ఎక్కువ మంది ప్రజలు మానసిక ఆరోగ్య సమస్యలను భరించే బదులు వాటి బాధలను అంతం చేసుకోవాలని ఎంచుకుంటున్నారు. ఈ నేపథ్యంలో మే నెలలో ఆమె కూడా కారుణ్యమరణానికి రంగం సిద్దం కావడం విషాదం. ఈ ప్రక్రియలో భాగంగా దీనికి ప్రకారం టెర్ బీక్ ఇంటి వద్దే వైద్యులు ఆమెకు తొలుత మత్తు మందు ఇస్తారు. ఆ తరువాత గుండె కొట్టుకోవడాన్ని ఆపే మరో మందును ఇస్తారు. జోరాయా ఇంట్లో ఆమె ప్రియుడు, ఇతర కుటుంబసభ్యుల సమక్షంలో అచేతన స్థితిలో ఆమె లోకానికి శాశ్వతంగా ఈ లోకాన్ని వీడనుంది. నెదర్లాండ్స్లోని థియోలాజికల్ యూనివర్శిటీ కాంపెన్లోని హెల్త్కేర్ ఎథిసిస్ట్ స్టెఫ్ గ్రోన్వౌడ్ మాట్లాడుతూ గతంకంటే ఈ ధోరణి బాగా పెరిగిందని ఆందోళన వ్యక్తం చేశారు. 2001లోనే నెదర్లాండ్స్ కారుణ్యమరణానికి చట్టబద్ధత కల్పించింది. 2022 నాటి లెక్కల ప్రకారం, నెదర్లాండ్స్ మొత్తం మరణాల్లో 5 శాతం కారుణ్య మరణాలే కావడం గమనార్హం. దీంతో ఆత్మహత్యలను ప్రోత్సహిస్తోందంటూ ప్రభుత్వంపై చాలా విమర్శలున్నాయి. -

లిప్ ఫిల్లింగ్ ట్రీట్మెంట్ మంచిదేనా? ఫెయిలైతే అంతేనా..!
సెలబ్రెటీల దగ్గర నుంచి సాధారణ యువతీ యువకులు వరకు అందరూ అందం వెంట పరుగులు పెడుతున్నారు. అందుకోసం ఎలాంటి సర్జరీలైన చేయించుకునేందుకు అయినా వెనుకాడటం లేదు. తీరా అవి శరీరానికి పడక ఫైయిలై ప్రాణాల మీదకు తెచ్చకున్న సందర్భాలు ఇటీవల కాలంలో ఎక్కువగా కనిపిస్తున్నాయి. అచ్చం అలాంటి ఘటనే యూకేలో ఒకటి చోటు చేసుకుంది. వివరాల్లోకెళ్తే.. యూకేకి చెందిన 24 ఏళ్ల షౌన్నా హారిస్ అనే మహిళ తన పెదాలు అందంగా కనిపించేందుకు లిప్ ఫిల్లర్ ట్రీట్మెంట్ చేయించుకుంది. ఈ ట్రీట్మెంట్ని మొదటగా 18 ఏళ్ల వయసులో 0.51ఎంఎల్ లిప్ ఫిల్లర్ పొందింది. ఆ తర్వాత హారిస్ 24 ఏళ్ల వయసులో మరోక 1ఎంఎల్ ట్రీట్మెంట్ అందుకుంది. మొదటగా చేయించుకున్నప్పుడు బాగానే ఉంది. కానీ రెండోసారి అది తీవ్రమైన దుష్పరిణామాలకు దారితీసింది. సాధారణంగా ఈ ట్రీట్మెంట్ ఫెయిలైతే పెదాలు ఉబ్బడం జరుగుతుంది. కానీ ఇక్కడ ఆమెకు పెదాలు ఒక విధమైన మంటతో లావుగా అయ్యిపోవడమేగాక శ్వాస సంబంధ సమస్యలు, ముఖమంతా మంట, దద్దర్లు వంటి సమస్యలు ఉత్ఫన్నమయ్యాయి.ఆ బాధ తాళ్లలేక చనిపోతానేమో అనేంత భయానక నరకాన్ని అనుభవించింది. ఓ మూడు రోజుల వరకు బయటకు రాలేకపోయింది. వైద్యులు వెంటనే ఆమె పరిస్థితిని గమనించి చికిత్స చేయగా శ్వాస పీల్చుకోగలిగింది. ఆ సమస్యలు తగ్గుతాయా లేదా అనేది వైద్యలు వెల్లడించలేదు. ప్రస్తుతం ఆమె వైద్యుల పర్యవేక్షణలో ఉంది. ఏదీ ఏమైనా దేవుడిచ్చిన అందం చాలు అనుకుంటే సమస్యలు ఉండవు. ఇలా అందం కోసం ఆర్రులు చాచి లేనిపోని కష్టాలు కొనితెచ్చుకుని పడరాని పాట్లు పడుతుంటారు చాలామంది. అందం మాట దేవుడెరుగు అస్సలు బతుకుతామా అనే సందేహాలు తెప్పించే ఈ కాస్మోటిక్ సర్జరీల జోలికి వెళ్లకపోవడమే మంచిది.ఎందుకు చేస్తారంటే..పెదాలు బొద్దుగా కనిపించేందుకు ఈ లిప్ ఫిల్లింగ్ ట్రీట్మెంట్ చేయించుకుంటారు. మొదటగా 0.5ఎంఎల్ డెర్మల్ ఫిల్లర్ (సగం సిరంజి) తో ప్రారంభిస్తారు. రెండువారాల తర్వాత ఇంకాస్త లావుగా కావాలనుకుంటే మరోసారి ట్రీట్మెంట్ ఇవ్వడం జరుగుతుంది. ట్రీట్మెంట్ తర్వాత పెదాల ఆకృతి శాశ్వతం ఉండిపోదు. ఆ లిప్ ఫిల్లర్లు సాధారణంగా 12 నుండి 18 నెలల వరకు ఉంటాయి. మన శరీరం శక్తి ఎంత వేగంగా బర్న్ చేసే దాన్న బట్టి వాటి సైజు తగ్గిపోవడం జరుగుతుంది. ఈ ట్రీటెమెంట్కు కనీసం 21 ఏళ్ల వయసు ఉండాలి. అలాగే పెదాలు లావు తగ్గిపోయాక మళ్లీ వైద్యుడిని సంప్రదించి చేయించుకునే వెసులుబాటు కూడా ఉంటుంది. ఈ ట్రీట్మెంట్లో పెదాలకు ఇంజెక్షన్లు పడకపోతే శరీరంపై తీవ్ర దుష్పరిణామాలు చూపించే ప్రమాదం కూడా ఉంది. ఈ కాస్మోటిక్ సర్జరీలు ఎంత లగ్జరీయస్తో కూడికున్నవైనా.. తేడా కొడితే ప్రాణం మీదకు వస్తుందనే విషయం మరువద్దు. ఇక ఇక్కడ లిప్ ఫిల్లింగ్ ట్రీట్మెంట్లో ఇచ్చే హైలురోనిడేస్ అనే ప్రోటీన్ ఎంజైమ్ ప్రతిచర్య ఫలితంగానే ఒక్కోసారి ఫెయిలై శరీరంపై పలు దుష్పరిణామాలు చూపిస్తుంది. ఇది పెదవుల్లో సాధారణంగా ఉండే హైలురోనిక్ యాసిడ్ను విచ్ఛిన్నం చేసి కావల్సినంత ఆకృతిలో పెదవులు ఉండేలా చేసుకునేందుకు ఈ ట్రీట్మెంట్ చేయించుకుంటారు.గతంలో ఇలానే యూఎస్కి చెందిన మహిళ ఇలాంటి శస్త్ర చికిత్స చేయించుకుని కార్టూన్ క్యారెక్టర్ మాదిరిగా ఫేస్ మారిపోయింది. దీంతో ఆమె సోషల్ మీడియా వేదికగా ఆ బాధను వెల్లబోసుకుంది. ఈ లిప్ ఇంజెక్షన్ పడకపోతే మనిషి కోలుకోలేనివిధంగా ఆరోగ్యం దెబ్బతినడం, ముఖం వికృతంగా మారిపోవడం వంటివి జరుగుతాయని నిపుణులు కూడా చెబుతున్నారు. అసలు అవి పడతాయని నిర్థారించక గానీ ఆ ట్రీట్మెంట్ని చేయకూడదని చెబుతున్నారు. -

లిప్ ఫిల్లింగ్ ట్రీట్మెంట్ మంచిదేనా? ఫెయిలైతే అంతేనా..!
సెలబ్రెటీల దగ్గర నుంచి సాధారణ యువతీ యువకులు వరకు అందరూ అందం వెంట పరుగులు పెడుతున్నారు. అందుకోసం ఎలాంటి సర్జరీలైన చేయించుకునేందుకు అయినా వెనుకాడటం లేదు. తీరా అవి శరీరానికి పడక ఫైయిలై ప్రాణాల మీదకు తెచ్చకున్న సందర్భాలు ఇటీవల కాలంలో ఎక్కువగా కనిపిస్తున్నాయి. అచ్చం అలాంటి ఘటనే యూకేలో ఒకటి చోటు చేసుకుంది. వివరాల్లోకెళ్తే.. యూకేకి చెందిన 24 ఏళ్ల షౌన్నా హారిస్ అనే మహిళ తన పెదాలు అందంగా కనిపించేందుకు లిప్ ఫిల్లర్ ట్రీట్మెంట్ చేయించుకుంది. ఈ ట్రీట్మెంట్ని మొదటగా 18 ఏళ్ల వయసులో 0.51ఎంఎల్ లిప్ ఫిల్లర్ పొందింది. ఆ తర్వాత హారిస్ 24 ఏళ్ల వయసులో మరోక 1ఎంఎల్ ట్రీట్మెంట్ అందుకుంది. మొదటగా చేయించుకున్నప్పుడు బాగానే ఉంది. కానీ రెండోసారి అది తీవ్రమైన దుష్పరిణామాలకు దారితీసింది. సాధారణంగా ఈ ట్రీట్మెంట్ ఫెయిలైతే పెదాలు ఉబ్బడం జరుగుతుంది. కానీ ఇక్కడ ఆమెకు పెదాలు ఒక విధమైన మంటతో లావుగా అయ్యిపోవడమేగాక శ్వాస సంబంధ సమస్యలు, ముఖమంతా మంట, దద్దర్లు వంటి సమస్యలు ఉత్ఫన్నమయ్యాయి. ఆ బాధ తాళ్లలేక చనిపోతానేమో అనేంత భయానక నరకాన్ని అనుభవించింది. ఓ మూడు రోజుల వరకు బయటకు రాలేకపోయింది. వైద్యులు వెంటనే ఆమె పరిస్థితిని గమనించి చికిత్స చేయగా శ్వాస పీల్చుకోగలిగింది. ఆ సమస్యలు తగ్గుతాయా లేదా అనేది వైద్యలు వెల్లడించలేదు. ప్రస్తుతం ఆమె వైద్యుల పర్యవేక్షణలో ఉంది. ఏదీ ఏమైనా దేవుడిచ్చిన అందం చాలు అనుకుంటే సమస్యలు ఉండవు. ఇలా అందం కోసం ఆర్రులు చాచి లేనిపోని కష్టాలు కొనితెచ్చుకుని పడరాని పాట్లు పడుతుంటారు చాలామంది. అందం మాట దేవుడెరుగు అస్సలు బతుకుతామా అనే సందేహాలు తెప్పించే ఈ కాస్మోటిక్ సర్జరీల జోలికి వెళ్లకపోవడమే మంచిది. ఎందుకు చేస్తారంటే.. పెదాలు బొద్దుగా కనిపించేందుకు ఈ లిప్ ఫిల్లింగ్ ట్రీట్మెంట్ చేయించుకుంటారు. మొదటగా 0.5ఎంఎల్ డెర్మల్ ఫిల్లర్ (సగం సిరంజి) తో ప్రారంభిస్తారు. రెండువారాల తర్వాత ఇంకాస్త లావుగా కావాలనుకుంటే మరోసారి ట్రీట్మెంట్ ఇవ్వడం జరుగుతుంది. ట్రీట్మెంట్ తర్వాత పెదాల ఆకృతి శాశ్వతం ఉండిపోదు. ఆ లిప్ ఫిల్లర్లు సాధారణంగా 12 నుండి 18 నెలల వరకు ఉంటాయి. మన శరీరం శక్తి ఎంత వేగంగా బర్న్ చేసే దాన్న బట్టి వాటి సైజు తగ్గిపోవడం జరుగుతుంది. ఈ ట్రీటెమెంట్కు కనీసం 21 ఏళ్ల వయసు ఉండాలి. అలాగే పెదాలు లావు తగ్గిపోయాక మళ్లీ వైద్యుడిని సంప్రదించి చేయించుకునే వెసులుబాటు కూడా ఉంటుంది. ఈ ట్రీట్మెంట్లో పెదాలకు ఇంజెక్షన్లు పడకపోతే శరీరంపై తీవ్ర దుష్పరిణామాలు చూపించే ప్రమాదం కూడా ఉంది. ఈ కాస్మోటిక్ సర్జరీలు ఎంత లగ్జరీయస్తో కూడికున్నవైనా.. తేడా కొడితే ప్రాణం మీదకు వస్తుందనే విషయం మరువద్దు. ఇక ఇక్కడ లిప్ ఫిల్లింగ్ ట్రీట్మెంట్లో ఇచ్చే హైలురోనిడేస్ అనే ప్రోటీన్ ఎంజైమ్ ప్రతిచర్య ఫలితంగానే ఒక్కోసారి ఫెయిలై శరీరంపై పలు దుష్పరిణామాలు చూపిస్తుంది. ఇది పెదవుల్లో సాధారణంగా ఉండే హైలురోనిక్ యాసిడ్ను విచ్ఛిన్నం చేసి కావల్సినంత ఆకృతిలో పెదవులు ఉండేలా చేసుకునేందుకు ఈ ట్రీట్మెంట్ చేయించుకుంటారు. గతంలో ఇలానే యూఎస్కి చెందిన మహిళ ఇలాంటి శస్త్ర చికిత్స చేయించుకుని కార్టూన్ క్యారెక్టర్ మాదిరిగా ఫేస్ మారిపోయింది. దీంతో ఆమె సోషల్ మీడియా వేదికగా ఆ బాధను వెల్లబోసుకుంది. ఈ లిప్ ఇంజెక్షన్ పడకపోతే మనిషి కోలుకోలేనివిధంగా ఆరోగ్యం దెబ్బతినడం, ముఖం వికృతంగా మారిపోవడం వంటివి జరుగుతాయని నిపుణులు కూడా చెబుతున్నారు. అసలు అవి పడతాయని నిర్థారించక గానీ ఆ ట్రీట్మెంట్ని చేయకూడదని చెబుతున్నారు. (చదవండి: ఐశ్వర్య అందమంతా చీరలోనే.. ధరెంతో తెలుసా?) -

అనిషా పదుకోన్: మహిళల మానసిక ఆరోగ్యాన్ని నిర్లక్ష్యం చేయొద్దు..
పట్టణాలలో, నగరాలలో మానసిక సమస్యలకు వైద్యం అందుబాటులో ఉంటుంది. పల్లెల్లో ఎలా? ముఖ్యంగా మహిళలకు మానసిక సమస్యలు వస్తే? డిప్రెషన్తో బాధ పడ్డ నటి దీపికా పదుకోన్ గ్రామీణ మహిళల మానసిక ఆరోగ్యం కోసం ‘లివ్ లవ్ లాఫ్’ అనే సంస్థను స్థాపించింది. దాని బాధ్యతను చెల్లెలు అనిషా పదుకోన్కు అప్పజెప్పింది. అనిషా నిర్వహణలో ఆ సంస్థ ఆరు రాష్ట్రాలలో గ్రామీణ మహిళలకు ఆరోగ్య సేవలు అందిస్తోంది. చెన్నైకి గంటన్నర ప్రయాణ దూరంలో ఉండే తిరువళ్లూరులో శశికళ అనే మహిళకు మతి చలించింది. ఆమెకు ఇద్దరు పిల్లలు. ఆమెను తీసుకొచ్చి చెన్నైలో చూపిస్తే మందులు వాడాలన్నారు. చెకప్ల కోసం, మందుల కోసం నెలకోసారి చెన్నై రావాలంటే డబ్బులు ఖర్చవుతాయి. ఆమె అంత డబ్బు ఖర్చు పెట్టలేని పేద మహిళ. మందులు మానేసింది. మానసిక స్థితి ఇంకా దెబ్బ తిని ఊళ్లో దిమ్మరిగా తిరగడం మొదలెట్టింది. గ్రామీణ స్త్రీల మానసిక ఆరోగ్యం కోసం పని చేస్తున్న ‘లివ్ లవ్ లాఫ్’ సంస్థ ప్రతినిధులకు ఈ సంగతి తెలిసింది. తమతో కలిసి పని చేస్తున్న చెన్నైకి చెందిన వసంతం ఫౌండేషన్కు ఈ సంగతి తెలియపరిచారు. ఆ ఫౌండేషన్ వారు ఆమెను తరచు వైద్యుల దగ్గరకు తీసుకెళ్లారు. కావలసిన మందులు కొనిచ్చారు. కేర్గివర్గా పని చేస్తున్న తల్లికి దారి ఖర్చులు సమకూర్చారు. శశికళకు పూర్తిగా నయమైంది. ఆ తర్వాత ఆమె చిన్న చిల్లరకొట్టు నడుపుకోవడానికి 5000 రూపాయల సహాయం అందించారు. శశికళ ఇప్పుడు తన పిల్లలను చూసుకుంటూ జీవిస్తోంది. ‘ఇలా సహాయం అందాల్సిన వారు మన దేశంలో చాలామంది ఉన్నారు’ అంటుంది అనిషా పదుకోన్. ఆమె ‘లివ్ లవ్ లాఫ్’ సంస్థకు సి.ఇ.ఓ. దీపిక స్థాపించిన సంస్థ తాను డిప్రెషన్తో బాధ పడుతున్నట్టు దీపికా పదుకోన్ 2015లో లోకానికి వెల్లడి చేసింది. స్త్రీల మానసిక ఆరోగ్యం గురించి అందరూ ఆలోచించాలని పిలుపునిచ్చింది. అంతే కాదు తన బాధ్యతగా 2016లో బెంగళూరు కేంద్రంగా స్త్రీల మానసిక ఆరోగ్యం కోసం ‘లివ్ లవ్ లాఫ్ ఫౌండేషన్’ను స్థాపించింది. దానికి తన చెల్లెలు అనిషా పదుకోన్ను సి.ఇ.ఓగా నియమించింది. అనిషా ఈ సంస్థ కోసం చురుగ్గా పని చేస్తోంది. ఇప్పటికి ఈ ఫౌండేషన్ సేవలను ఆరు రాష్ట్రాలకు విస్తరించింది. ఆ ఆరు రాష్ట్రాలలోని 13 జిల్లాల్లో ఈ సంస్థ వాలంటీర్లు పని చేస్తున్నారు. వీరివల్ల 15,000 మంది గ్రామీణ మహిళలు ఇప్పటి వరకూ మానసిక చికిత్స పొందారు. అంతే కాదు 26,000 మంది సంరక్షకులు, అంగన్వాడి కార్యకర్తలు మానసిక చికిత్సలో ప్రాథమిక అవగాహనకై ట్రయినింగ్ కూడా ఈ సంస్థ వల్ల పొందారు. గోల్ఫ్ ప్లేయర్ అనిషా పదుకోన్ తండ్రి ప్రకాష్ పదుకోన్ ప్రఖ్యాత బాడ్మింటన్ ప్లేయర్ కావడం వల్ల అనిషా స్పోర్ట్స్ పట్ల ఆసక్తి కనపరిచింది. ఆమె గోల్ఫ్ క్రీడను ప్రొఫెషనల్ స్థాయిలో నేర్చుకుని మన దేశం తరఫున అమెచ్యుర్ లెవల్లో ప్రాతినిధ్యం వహించింది. అయితే ఆ ఆటను కొనసాగించే సమయంలోనే దీపికా పడుకోన్ సూచన మేరకు ఫౌండేషన్ బాధ్యతలు తీసుకుంది. ‘ఇక్కడ పని చేయడం మొదలెట్టాక మానసిక సమస్యల తీవ్రత అర్థమైంది. మన దేశంలో 20 కోట్ల మంది మానసిక సమస్యలతో బాధ పడుతున్నారు. వీరిలో గ్రామీణ స్త్రీలు ఎక్కువ శాతం ఉన్నారు. వీరి కోసం మందులు, వైద్యం, పెన్షన్, సంరక్షకుల ఏర్పాటు, ఉపాధి... ఇవన్నీ సాధ్యం కావాలంటే పెద్ద ఎత్తున సాయం కూడా అందాలి. వాలంటీర్లు ముందుకు రావాలి. కలిసి పని చేయాలి’ అంటుంది అనిషా. స్త్రీలు వ్యాయామం చేయడంతో పాటు పోషకాహారం తీసుకుంటూ తగినంత నిద్ర పోవడం అవసరం అంటుందామె. మానసిక ఆరోగ్యాన్ని నిర్లక్ష్యం చేయొద్దు అని పిలుపునిస్తోంది. ఇవి చదవండి: చదువు శక్తినిస్తుంది -

గ్యాంగ్స్టర్ ముఖ్తార్ అన్సారీకి అస్వస్థత.. ఐసీయూలో చికిత్స!
ఉత్తరప్రదేశ్కు చెందిన గ్యాంగ్స్టర్ ముఖ్తార్ అన్సారీ ఆరోగ్యం క్షీణించింది. దీంతో అతనికి చికిత్స అందించేందుకు జైలు నుంచి బందా మెడికల్ కాలేజీ ఆసుపత్రికి తరలించారు. ప్రస్తుతం అన్సారీకి ఐసీయూలో చికిత్స కొనసాగుతోందని సంబంధిత వర్గాలు తెలిపాయి. ఈ నేపధ్యంలో పోలీసులు మెడికల్ కాలేజీలో కట్టుదిట్టమైన భద్రతా ఏర్పాట్లు చేశారు. కొద్ది రోజుల క్రితం ముఖ్తార్ అన్సారీ తన ప్రాణాలకు ముప్పు ఉందని పేర్కొన్నాడు. ముక్తార్ అన్సారీ తనపై విషం ప్రయోగించేందుకు కుట్ర జరుగుతున్నదంటూ కోర్టుకు విన్నవించుకున్నాడు. ఈ ఉదంతంలో స్పందించిన కోర్టు అన్సారీ విషయంలో నిర్లక్ష్యంగా వ్యవహరించినందుకు బందా జైలులోని జైలర్, ఇద్దరు డిప్యూటీ జైలర్లను సస్పెండ్ చేసింది. ఒక కేసులో ముఖ్తార్ అన్సారీ గత గురువారం కోర్టుకు హాజరుకావాల్సి ఉంది. అయితే అదే సమయంలో అన్సారీ తనకు ప్రాణహాని ఉందంటూ న్యాయవాది ద్వారా న్యాయమూర్తికి లేఖ పంపారు. మార్చి 19న తనకు ఇచ్చిన ఆహారంలో విషపూరితమైన పదార్థాలు కలిశాయని ముఖ్తార్ అన్సారీ ఆ లేఖలో రాశాడు. ఆ ఆహారం తిన్న తర్వాత తాను అస్వస్థతకు గురయ్యానని, తనకు చేతులు, కాళ్ల నరాల్లో విపరీతమైన నొప్పి వచ్చిందని ముఖ్తార్ అన్సారీ ఆ లేఖలో పేర్కొన్నాడు. ఆరోజు తాను చనిపోతానేమోనని భయపడ్డానని లేఖలో పేర్కొన్నాడు. ఘాజీపూర్ నకిలీ ఆయుధాల లైసెన్స్ కేసులో ముఖ్తార్ అన్సారీకి కోర్టు జీవిత ఖైదు విధించింది. ప్రత్యేక న్యాయమూర్తి (ఎంపీ-ఎమ్మెల్యే కోర్టు) అవ్నీష్ గౌతమ్ ముఖ్తార్ అన్సారీకి ఈ శిక్ష విధించారు. 2023లో జరిగిన ఒక హత్య కేసులో ముఖ్తార్ అన్సారీకి కోర్టు జీవిత ఖైదు విధించింది. ముక్తార్కు ఇప్పటివరకు ఏడు కేసుల్లో శిక్ష పడింది. ఎనిమిదో కేసులో దోషిగా తేలాడు. -

పార్లర్కి వెళ్లకుండా.. ఇంట్లోనే సింపుల్ చిట్కాతో ఇలా...
పార్లర్లో ఫేషియల్తో పనిలేకుండా, ఖరీదైన క్రీములు కొనకుండా ముఖం చక్కగా మెరవాలంటే ఇంట్లోనే టొమాటో ఫేషియల్ను ప్రయత్నించండి. పెళ్లికూతురులా మెరిసిపోతారు. టొమాటోను గుండ్రని ముక్కలుగా కోయాలి. ఒక ముక్కను తీసుకుని పైన టీస్పూను పంచదార, టీస్పూను కాఫీ పొడి వేసి ముఖంపైన అద్దాలి. తరువాత చేతులతో సున్నితంగా మర్దన చేసి కడిగేయాలి. ఇప్పుడు మరో టొమాటో ముక్కపై టీస్పూను అలోవెరా జెల్ వేసి ఐదు నిమిషాలు మర్దన చేయాలి. ఈ మర్దన అయిన వెంటనే మరో టొమాటో ముక్కపై రెండు టీస్పూన్ల పసుపు వేసి ఐదు నిమిషాలు మర్దన చేయాలి. పసుపు పూర్తిగా ఆరాక నీటితో కడిగేసి, తడి లేకుండా తుడిచి మాయిశ్చరైజర్ రాసుకోవాలి. ఈ టొమాటో ఫేషియల్లోని ప్రతి స్టెప్ను జాగ్రత్తగా అనుసరిస్తే ముఖం కాంతిమంతంగా మెరిసిపోతుంది. అరటిపండు గుజ్జులో కొద్దిగా కొబ్బరినూనె వేసి కలిపి ముఖానికి పట్టించాలి. ఇరవై నిమిషాల తరువాత మర్దన చేసి నీటితో కడిగేయాలి. ఇది మంచి క్లెన్సర్గా పనిచేయడమేగాక, చర్మానికి తేమనందిస్తుంది. ఇవి చదవండి: ఈ గ్రామాల్లో.. భారీగా హోలి వేడుకలు -

హెచ్ఐవీ ఇక పరారే, కొత్త టెక్నాలజీ..!
ఎన్నో ఏళ్లుగా ప్రపంచాన్ని వణికిస్తున్న ప్రాణాంతక వ్యాధి హ్యూమన్ ఇమ్యునో డెఫిషియెన్సీ వైరస్ (HIV). తాజాగా ఈ మహమ్మారి నివారణ విషయంలో గుడ్ న్యూస్ అందింది. ఇకపై హెచ్ఐవీని పూర్తిగా నయం చేయవచ్చని శాస్త్రవేత్తలు అంచనా వేస్తున్నారు. ప్రస్తుతం మందులు తప్ప నివారణ లేని హైఐవీ వ్యాధిని నయం చేయడానికి కొత్త మార్గాన్ని గుర్తించారు. డచ్ శాస్త్రవేత్తల బృందం పరిశోధన వచ్చే నెలలో యూరోపియన్ కాంగ్రెస్ ఆఫ్ క్లినికల్ మైక్రోబయాలజీ అండ్ ఇన్ఫెక్షియస్ డిసీజెస్లో ఈ పరిశోధనను వెల్లడించే అవకాశం ఉంది. ప్రస్తుతంఉపయోగించే మందులు వైరస్ దాడిని ఆపగలవు కానీ పూర్తిగా నివారించలేవు దీనిపై ప్రపంచవ్యాప్తంగా అనేక పరిశోధనలు జరుగుతూనే ఉన్నాయి. తాజాగా శాస్త్రవేత్తలు కీలక పురోగతిని సాధించారు. బీబీసీ నివేదిక ప్రకారం ఆమ్స్టర్డ్యామ్ విశ్వవిద్యాలయానికి చెందిన పరిశోధకుల బృందం, నోబెల్ బహుమతి పొందిన క్రిస్పర్ (CRISPR) జీన్-ఎడిటింగ్ టెక్నాలజీ సాయంతో హెచ్ఐవీని విజయవంతంగా తొలగించినట్లు చెప్పారు. మాలిక్యులర్ కటింగ్ అని పిలిచే ఈ పద్ధతి ద్వారా శాస్త్రవేత్తలు హెచ్ఐవీ సోకిన కణాల డీఎన్ఏను తొలగింగచలిగారు. తొలుత ఈ టెక్నాలజీ సూక్ష్మ స్థాయిలో కత్తెరలా పనిచేసి "చెడు" భాగాన్ని తొలగిస్తుంది. ఆ తరువాత శరీరాన్ని పూర్తిగా వైరస్ నుండి విముక్తి చేయగలదని పరిశోధకులు ఆశిస్తున్నారు. అయితే ఈ CRISPR సాంకేతికత ఎంత సురక్షితంగా, ఎంత ప్రభావవంతంగా ఉంటుందో తెలియడానికి మరింత పరిశోధన జరగాల్సి ఉందని నాటింగ్హామ్ విశ్వ విద్యాలయంలో స్టెమ్ సెల్, జీన్ థెరపీ టెక్నాలజీ అసోసియేట్ ప్రొఫెసర్ డా. జేమ్స్ డిక్సన్ తెలిపారు. క్రిస్పర్-ఆధారిత చికిత్సలో చాలా సవాళ్లు ఉన్నాయనీ, ఇది అందుబాటులోకి రావడానికి చాలా సంవత్సరాలు పట్టవచ్చు అన్నారు లండన్లోని ఫ్రాన్సిస్ క్రిక్ ఇన్స్టిట్యూట్లోని వైరస్ నిపుణుడు డా. జోనాథన్ స్టోయ్, హెచ్ఐవికి చికిత్స చేయడం చాలా కష్టం ఎందుకంటే ఇది రెట్రోవైరస్. ఇది వ్యక్తి రోగనిరోధక శక్తిని బలహీనపరిచే ఒక తీవ్రమైన అంటు వ్యాధి. జీవితకాల యాంటీరెట్రోవైరల్ థెరపీ అవసరమవుతుంది. ఈ మందులను నిలిపి వేస్తే డీఎన్ఏలో దాక్కున్న వైరస్ తిరిగి విజృంభిస్తుంది. ప్రాణాంతకం కూడా. -

గుండె ‘లయ’ తప్పితే..ముప్పే! ఈ లక్షణాలు గమనించండి!
ఒకపుడు గుండెపోటు అంటే.. మధుమేహం ఉన్న వారికి, శారీరక శ్రమ లేని వారికి, వయసు మీద పడిన వారికి, ఊబకాయ ఉన్నవారికి మాత్రమే వస్తుంది అని అనుకునే వాళ్ళం. కానీ ప్రస్తుత కాలంలో గుండె పోటు తీరు మారింది. మాకు రాదులే అని అనుకోడానికి లేదు. చిన్నా పెద్దా తేడా లేకుండానే ఇటీవలి కాలంలో గుండెపోటు సమస్య చాలా ఎక్కువగా వస్తుంది. మరీ ముఖ్యంగా జిమ్ చేస్తున్నవారు, ఎక్కువ కసరత్తు చేస్తున్న వారు కూడా ఎంతోమంది చిన్న వయసులోనే గుండెపోటుతో ప్రాణాలను కోల్పో తున్నారు. అసలు గుండె పోటు ఎందుకు వస్తుంది? గుండె పోటు వచ్చే ముందు మన శరీరం అసలు సంకేతాలు పంపిస్తుందా? ఈ కథనంలో చూద్దాం. జీవనశైలి మార్పులు, శారీరక శ్రమ లేకపోవడం, బీపీ, షుగర్ లాంటి వ్యాధుల బారిన పడిన వారిలో గుండె వ్యాధుల ప్రమాదం ఎక్కువ. అయితే ఇటీవలి కాలంలో అసలు అనారోగ్య సమస్యలేకపోయినా కూడా హార్ట్ ఎటాక్తో చనిపోతున్నారు. గుండెపోటు గుండె కండరానికి మంచి రక్తాన్ని తీసుకువెళ్లే రక్తనాళాలలో కొవ్వు కాని గడ్డలు కాని ఏర్పడడం వల్ల రక్తసరఫరాలో ఆటంకం ఏర్పడితే గుండె పోటు వస్తుంది. సాధారణంగా గుండె (కరోనరీ) ధమనులలో కొవ్వు, కొలెస్ట్రాల్ ,ఇతర పదార్థాలు పేరుకుపోవడం వల్ల అడ్డంకులు(బ్లాక్స్) ఏర్పడతాయి. రక్తనాళాలు పూడుకుపోవడం, రక్తాన్ని గుండె సరిగా సరఫరా చేయలేకపోవడం తదితర కారణాల వల్ల గుండె పోటు వచ్చే అవకాశముందని వైద్యులు చెబుతున్నారు. వీటికి సరైన సమయంలో చికిత్స అవసరం. అలాగే బాడీలో విపరీతంగా కొలెస్ట్రాల్ పెరిగిన వారు కూడా గుండెపోటు బారిన పడే ప్రమాదం ఉందని హెచ్చరిస్తున్నారు. గుండెపోటు వచ్చే ముందు కనిపించే లక్షణాలు వాస్తవానికి కొంతమందిలో తేలికపాటి లక్షణాలు ఉంటాయి. మరికొందరికి తీవ్రమైన లక్షణాలు ఉన్నాయి. కొందరిలో ఎలాంటి లక్షణాలు ఉండవు. కానీ సాధారణంగా గుండెపోటు వచ్చే ముందు కచ్చితంగా కొన్ని లక్షణాలు కనిపిస్తాయని, కానీ చాలామంది వాటిని గుర్తించడంలో వైఫల్యంతోనే ముప్పు ముంచుకొస్తోందని వైద్యులు హెచ్చరిస్తున్నారు. అలాంటి లక్షణాలు గుర్తించి, ప్రాథమిక చికిత్స తీసుకుంటే ప్రాణాపాయం తప్పే అవకాశం చాలా ఉందిలో ఉంటుందని అంటున్నారు. ►గుండెల్లో మంట లేదా అజీర్ణం ►గొంతులో ఏదో ఇరుక్కున్నట్లు అనిపించడం ►ఛాతీలో నొప్పి, గుండె లయలో మార్పులు ►శ్వాస తీసుకోవడంలో ఇబ్బంది ►తల తిరుగుతున్నట్లుగా అనిపిస్తుంది. ►తొందరగా అలసిపోవడం, అంటే కొద్దిగా నడిస్తేనే నీరసం ► నాలుగు మెట్టు ఎక్కంగానే ఆయాసం ఇలాంటి లక్షణాలున్నపుడు వెంటనే వైద్యుని సంప్రదించి తగిన పరీక్షలు చేయించుకోవాలి. ► మరి కొందరిలో ముందు దవడ, మెడ, జీర్ణాశయం పై భాగంలో నొప్పిగా ఉంటుంది. ► ఒకటి లేదా రెండు రోజులకు మించి ఎడం చెయ్యి లేదా రెండు చేతులలో అకారణంగా నొప్పి, వికారం, వాంతి వచ్చినట్టు ఉంటే కచ్చితంగా వైద్యుడిని సంప్రదించాలి లక్షణాలు లేకపోయినా ఎవరు జాగ్రత్త పడాలి ►అధిక బరువు వున్నా, హైబీపీ డయాబెటిస్ సమస్యతో బాధపడుతున్నా, ధూమపానం అలవాటు ఉన్న వారంతా గుండె పోటు ప్రమాదం పట్ల అవగాహనతో ఉండాలి. ► అలాగే ఎక్కువ ఒత్తిడి ఉండే ఉద్యోగాలు చేసేవారిలోనూ గుండె పోటు వచ్చే అవకాశాలు ఎక్కువ అనేది గమనించాలి. ►ముఖ్యంగా మధ్య వయసులో స్త్రీల కన్నా మగవారికి గుండెపోటువచ్చే ప్రమాదం ఎక్కువని నిపుణులు చెబుతన్నారు. ► మెనోపాజ్ దశలో మహిళల్లో ఈస్ట్రెజెన్ స్థాయి తగ్గిపోతుంది. అప్పుడు వారిలో గుండె పోటు ముప్పు పెరుగుతుంది. అయితే 65 ఏళ్ల తర్వాత పురుషుల్లో కంటే మహిళల్లో ఎక్కువ గుండె పోటు వస్తున్నట్టు పలు అధ్యయనాల ద్వారా తెలుస్తోంది. ఈ నేపథ్యంలో ఇరువురిలోనూ అలసత్వం ఎంతమాత్రం మంచిది కాదు. ►మరీ ముఖ్యంగా కుటుంబంలో ఎవరికైనా గుండెపోటు వచ్చిన చరిత్ర ఉన్నా క్రమం తప్పకుండా వైద్య పరీక్షలు చేయించుకోవాలి. వంశపారంపర్యంగా ఈ గుండె వ్యాధుల బారిన పడే అవకాశం ఉంది. పై లక్షణాలున్నవారందరికీ గుండెజబ్బు వచ్చేసినట్టు కాదు. కానీ లక్షణాలు కనిపించగానే రోగ నిర్ధరణ అనేది చాలా కీలకం. క్రమం తప్పని వ్యాయామం, సమతుల ఆహారంపై శ్రద్దతో పాటు ఏ చిన్న అనుమానం వచ్చినా అజాగ్రత్త చేయకుండా వైద్యులను సంప్రదించి చికిత్స తీసుకోవడం ఉత్తమం. -

90 శాతం యువతుల్లో ఇప్పటికీ ఆ లోపం, బెస్ట్ ఫుడ్ ఇదిగో!
మహిళల్లో, యువతుల్లో ఐరన్ లోపం సమస్య ఆందోళన రేపుతోంది.కానీ దీని గురించిపెద్దగా పట్టించుకోరు. తాజా లెక్కల ప్రకారం 90శాతం యువతులు ఇప్పటికీ ఐరన్ లోపంతో బాధపడుతున్నారు. నేషనల్ టెక్నికల్ హెడ్, చీఫ్ పాథాలజిస్ట్ అపోలో డయాగ్నోస్టిక్స్ డాక్టర్ రాజేష్ బెంద్రే ఇటీవల ఈ విషయాన్ని ప్రకటించారు. సమతులం ఆహారం, సప్లిమెంట్లపై అవగాహన కల్పిస్తున్నప్పటికీ మార్పు రావడం లేదని ఆయన ఆందోళన వ్యక్తం చేశారు. ప్రాసెస్ చేసిన ఆహారాలపై ఎక్కువగా ఆధారపడటం దీనికి ఒక కారణమన్నారు. ఐరన్తో కూడిన ఆహార వనరులు, ఆహార అవసరాలపై అవగాహన లేకపోవడం సమస్యను మరింత తీవ్రతరం చేస్తుందని డాక్టర్ పేర్కొన్నారు. ఐరన్ లోపం, లక్షణాలు ► ఐరన్ తగ్గితే పెరిగే పిల్లల్లో పెరుగుదల లోపాలు కనిపిస్తాయి. అనీమియా వస్తుంది. ► తలనొప్పి, విపరీతమైన నీరసం, అలసట, ఏకాగ్రత కుదరక పోవడం, నెలసరి క్రమం తప్పడంలాంటి లక్షణాలు కనిపిస్తాయి. చాలా మంది గర్భిణీలు కూడా ఇనుము లోపంతో బాధపడుతున్నారు. ►దాదాపు 50-60 శాతం మంది గర్భిణీ స్త్రీలు ఐరన్ లోపంతో బాధపడుతున్నారు. ► ఐరన్ లోపం పిండం ఎదుగుదలపై ప్రభావాన్ని చూపిస్తుంది. ప్రసవ సమయంలో ఏదైనా అనుకోని సమస్యలొస్తే ఇబ్బంది అవుతుంది. ► హిమోగ్లోబిన్ స్థాయిలు పడిపోయి, రక్తహీనత, బలహీనత, శ్వాస ఆడకపోవడం, చర్మం పాలిపోవడం తదితర లక్షణాలు కనిపిస్తాయి ఐరన్ లోపం అనేది అనేక రోగాలకు పెట్టు. శరీరంలోని అన్ని కణజాలాలకు రక్తం ద్వారా ఆక్సిజన్తో పాటు ఇతర పోషకాలు రక్తం ద్వారా అందుతాయి. ముఖ్యంగా ఎర్ర రక్త కణాలు ఆక్సీజన్ ను రక్తం ద్వారా శరీరానికి అందిస్తాయి. అందుకే ఐరన్ పుష్కలంగా ఉండాలంటే సప్లిమెంట్లతో పాటు, పల్లీలు బెల్లం, బెల్లంతో చేసిన పదార్థాలు, బచ్చలికూర, కొత్తిమీర పప్పులు వంటి ఐరన్-రిచ్ ఫుడ్స్ను రోజువారీ ఆహారంలో చేర్చుకోవాల్సిన అవసరం ఉందని నిపుణులు సూచిస్తున్నారు. బచ్చలి కూర బచ్చలి కూరలో ఐరన్ పుష్కలంగా ఉంటుంది. చిక్కుళ్లు: చిక్కుడు జాతి గింజల్లో బీన్స్, బఠానీల్లో ఐరన్ ఎక్కువగా ఉండడం మాత్రమే కాదు ఇతర పోషకాలు, ఫైబర్ కూడా అధికం. గుమ్మడి గింజల్లో ఐరన్ మాత్రమే కాదు విటమిన్ కె, జింక్, మాంగనీస్ కూడా ఉంటాయి. ఇది ఇన్సులిన్ రెసిస్టెన్సీని తగ్గిస్తుంది. బ్రకోలి: బ్రకోలిలో ఐరన్ పుష్కలంగా లభిస్తుంది. అలాగే ఇందులోని విటమిన్ సీ ఐరన్ ఎక్కువ గ్రహించేందుకు సహాయపడుతుంది. కాలీఫ్లవర్, క్యాబెజీ వంటి క్రూసీఫెరస్ కుటుంబానికి చెందిన అన్ని కాయగూరలు మన ఆహారంలో చేర్చుకోవాలి. టోఫూ: సోయా నుంచి తయారు చేసే పన్నీర్ టోఫు. ఇందులో నియాసిన్, సెలీనియం వంటి పోషకాలే కాదు విటమిన్ బి12 కూడా పుష్కలంగా ఉంటుంది ఇంకా. థయామిన్, కాల్షియం, మెగ్నీషియం, సెలీనియం లాంటి పోషకాలు, ప్రొటీన్ పుష్కలంగా లభిస్తుంది. చేపలు: చేపల్లో ఐరన్తోపాటు ఒమెగా 3 ఫాటీ ఆసిడ్స్ సమృద్ధిగా ఉంటాయి. ఇవి మెదడు చురుకుగా ఉండేందుకు ,మెరుగైన రోగనిరోధక వ్యవస్థ పనితీరుకు దోహదపడతాయి. నట్స్ అండ్ ఫ్రూట్స్: బాదం, శనగలు జీడిపప్పు, అలాగే జామ, అరటి పండ్లను తీసుకోవాలి. -

జగనన్న చొరవ.. ఆ బాలుడి గొంతు పలికింది
సాక్షి, హైదరాబాద్/అమరావతి: ప్రమాదవశాత్తు స్వరపేటిక పూర్తిగా చితికిపోయి క్లిష్టపరిస్థిత్లులో చికిత్స కోసం ఎదురు చూస్తున్న తొమ్మిదేళ్ల బాలుడికి ఏపీ సీఎం వైఎస్ జగన్మోహన్రెడ్డి భరోసాతో పునర్జన్మ లభించింది. మాట కోల్పోయిన అతడు ఇప్పుడు గలగలా మాట్లాడగలుగుతున్నాడు. వివరాల్లోకి వెళితే.. పల్నాడు జిల్లా సత్తెనపల్లి నియోజకవర్గ పరిధిలోని నకరికల్లుకు చెందిన షేక్ ఖాజాబీ, బాజీ దంపతులకు తొమ్మిదేళ్ల కొడుకు మహ్మద్ ఉన్నాడు. ఫిబ్రవరి 29న స్కూల్కి వెళ్లిన బాలుడు తోటి పిల్లలతో ఆడుకుంటూ ఇనుప చువ్వ మీద జారిపడ్డాడు. ఆ చువ్వ గొంతులో బలంగా గుచ్చుకోవడంతో అతడి శ్వాసనాళం, స్వరపేటిక పూర్తిగా చితికిపోయాయి. దీంతో మాట నిలిచిపోయి, శ్వాస పీల్చుకోవడానికి సైతం ఇబ్బందిగా మారింది. బాలుడిని నరసరావుపేట ప్రభుత్వాస్పత్రికి తీసుకెళ్లగా మెరుగైన వైద్యం కోసం వెంటిలేటర్ సహాయంతో అంబులెన్స్లో హైదరాబాద్ తరలించారు. మహ్మద్ను పరిశీలించిన నీలోఫర్ ఆస్పత్రి వైద్యులు శ్వాస తీసుకోవడానికి తాత్కాలికంగా ఒక కృత్రిమ పైప్ అమర్చి, మరింత మెరుగైన వైద్యం కోసం కాంటినెంటల్ హాస్పిటల్కు వెళ్లాలని సూచించారు. అరుదైన శస్త్రచికిత్సతో.. కాంటినెంటల్ హాస్పిటల్స్ లేరింగాలజిస్ట్ స్పెషలిస్ట్ దుష్యంత్ బృందం మహ్మద్ను పరిశీలించి అతడికి అతికష్టమైన, అరుదైన లెరింగోట్రైకెల్ రీకన్స్ట్రక్షన్ సర్జరీ చేయాలని నిర్ధారించారు. లెరింగాలజీలో ఫెలోషిప్ చేసిన నిష్ణాతులైన వైద్యులు మాత్రమే ఈ సర్జరీ చేయగలరని, ఏ మాత్రం తేడా వచ్చినా తీవ్ర నష్టం జరుగుతుందని స్పష్టం చేశారు. ఇందుకు రూ.6 లక్షలు ఖర్చవుతుందని తెలిపారు. అయితే.. అంత ఖర్చు భరించే స్తోమత లేని ఆ పేద తల్లిదండ్రులు తల్లడిల్లిపోయారు. సోషల్ మీడియా ద్వారా బాలుడి ఆరోగ్య స్థితిని తెలుసుకున్న సీఎం వైఎస్ జగన్మోహన్రెడ్డి అతడి ఆరోగ్యాన్ని చక్కదిద్దేందుకు తక్షణ చర్యలు తీసుకోవాలని ఆదేశించారు. దీంతో ఏపీ సీఎంవో అధికారులు కాంటినెంటల్ హాస్పిటల్స్కు ఫోన్చేసి.. బాలుడికి చికిత్సతోపాటు ఆరోగ్యం చక్కబడటానికయ్యే ఖర్చంతా ప్రభుత్వం భరిస్తుందని తెలిపారు. వెంటనే వైద్యులు బాలుడికి విజయవంతంగా శస్త్రచికిత్స చేసి శ్వాసనాళాన్ని పునరుద్ధరించి.. క్లిష్టమైన స్వరపేటికను బాగు చేశారు. దీంతో బాలుడికి మాటొచ్చింది. ఈ సందర్భంగా బాలుడి తల్లిదండ్రులు ఖాజాబీ, బాజీ మాట్లాడుతూ.. కష్టకాలంలో తమ కుటుంబాన్ని సీఎం జగన్ ఆదుకున్నారని, ఉచితంగా చికిత్స చేయించారని కృతజ్ఞతలు తెలిపారు. సీఎం జగన్ సాయం చేయకపోతే తమబిడ్డ జీవితాంతం మూగవాడిగా ఉండేవాడని పేర్కొన్నారు. -

డైరెక్టర్ని పొట్టన పెట్టుకున్న జాండిస్? ఎందుకు వస్తుంది? లక్షణాలు
టాలీవుడ్ ప్రముఖ దర్శకుడు సూర్యకిరణ్ అకాలమరణం విషాదాన్ని నింపింది. ప్రాథమిక సమాచారం ప్రకారం ఆయన పచ్చకామెర్లు వ్యాధితో చనిపోయినట్టు తెలుస్తోంది. ఈ నేపథ్యంలో అసలు ఈ వ్యాధి ఎలా వస్తుంది. లక్షణాలు ఏంటి? ఇది ప్రాణాంతకమేనా తదితర వివరాలను తెలుసుకుందాం. పచ్చకామెర్లు సరైన సమయంలో చికిత్స తీసుకోనట్టయితే ఇది కూడా ప్రాణాంతక వ్యాధి. తొలి దశలోనే గుర్తించక పోతే నష్టం తీవ్రంగా ఉంటుంది. మన శరీరంలోని లివర్ లేదా కాలేయం చాలా పనులను నిర్వరిస్తుంది. వైరస్, ఆటో ఇమ్యూన్ డిజార్డర్, ఆల్కహాల్ లేదా మాదకద్రవ్యాల వినియోగం, తదితర కారణాల చేత కాలేయం సరిగ్గా పని చేయనప్పుడు జాండిస్ వ్యాధి వస్తుంది. ఎసిటమైనోఫెన్, పెన్సిలిన్, గర్భనిరోధక మాత్రలు , స్టెరాయిడ్స్ వంటి మందులు కూడా కాలేయ వ్యాధికి కారణం కావచ్చు. ఈ కామెర్లు నవజాత శిశువులు మొదలు ఎవరికైనా రావచ్చు, ముఖ్యంగా పిల్లలు, వృద్ధులలో ఎక్కువగా కనిపిస్తుంది. కామెర్లలో నాలుగు రకాలు ఉన్నాయి. ప్రధానంగా రక్తంలోని బిలిరుబిన్ను ఉత్పత్తి పెరిగిపోతోంది. ఫలితంగా కళ్లు, గోళ్లు పసుపు రంగులోకి మారుతాయి. లక్షణాలు ♦ బరువు తగ్గడం, ఆకలి తగ్గుతుంది. మత్తుగా ఉండటం, ♦ శరీరం పసుపు పచ్చ కలర్లోకి మారిపోతుంది. కళ్ళు , మూత్రం కూడా పసుపు రంగులోకి మారతాయి. ♦ కడుపులో మంట ,కడుపు నొప్పి ♦ ముఖ్యంగా పక్కటెముకల దిగువ భాగంలో బాగా నొప్పి , వికారం వాంతి వచ్చినట్టు ఉంటుంది. ♦ చలి, జ్వరం ♦ రక్తపు వాంతులు మద్యపానం, ఇతర కారణలు కొన్ని ఇతర కారణాలతోపాటు అతిగా మద్యం సేవించే వారిలో కాలేయం దెబ్బతినే అవకాశాలు చాలా ఉన్నాయి. పుట్టుకతో వచ్చే కొన్ని లోపాలు కూడా కామెర్లు వచ్చేందుకు దారి తీస్తాయి. కాలేయం నుంచి పేగుల్లోకి పైత్య రసాన్ని తీసుకుని వెళ్లే కాలేయ వాహికలో రాళ్లు, నిర్మాణపరమైన లోపాలు, కేన్సర్ సోకినా కామెర్లకు దారితీసే అవకాశాలు ఎక్కువగా ఉంటాయంటున్నారు నిపుణులు కామెర్ల వ్యాధిని నిర్లక్ష్యంచేస్తే రక్తపు వాంతులతోపాటు, రోగి కోమాలోకి వెళ్లి చనిపోయేప్రమాదం కూడా ఉంది. అందుకే అనుమానిత లక్షణాలు కనిపించిన వెంటనే వైద్యులను సంప్రదించడం ఉత్తమం నోట్: సమతుల ఆహారాన్ని తీసుకుంటూ, మద్యపానం, ధూమపానం, గుట్కా లాంటి చెడు అటవాట్లకు దూరంగా ఉండాలి. ఆరోగ్య పరిస్థితిని, లక్షణాలను ఎప్పటికపుడు గమనించుకుంటూ ఉండాలి. వ్యాయామం, మెడిటేషన్ వంటి వాటికి సమయంకేటాయించాలి. ఒకవేళ ఏదైనా సమస్య తలెత్తితే నిర్లక్ష్యం చేయకుండా, సమస్య ఏదైనా వైద్యుల ద్వారా నిర్ధరించుకుని సరైన చికిత్స తీసుకోవడం చాలా అవసరం. -

బట్టతలపై జుట్టు పెరిగేలా చెయ్యొచ్చు!
జుట్టు రాలడం అనేది ప్రపంచవ్యాప్తంగా మిలియన్ల మంది ప్రజలు ఫేస్ చేస్తున్న ప్రధాన సమస్య. ఇది హార్మోన్లు మార్పులు లేదా వివిధ మందుల వాడకం తదితర వైద్య పరిస్థితుల కారణంగా ఈ జుట్టు రాలడం సమస్య సంభవించొచ్చు. దీనివల్ల ఎదురయ్యే శారీరక, మానసిక క్షోభ అంతా ఇంతా కాదు. ఇంతవరకు మార్కెట్లో జుట్టు రాలడం మందగించే మందులే ఉన్నాయి గానీ జుట్టు పెరిగేందుకు మందులు లేవు. ఇక ఇదీగాక హెయిర్ ట్రాన్స్ప్లాంటేషన్ వంటి మార్గాలు కూడా ఉన్నాయి. అయితే ఇవన్నీ శరీరంపై దుష్ప్రభావాలకు గురిచేసేవే. దీంతో శాస్త్రవేత్తలు ఈ సమస్యను పరిష్కరించడం కోసం ఎన్నో ఏళ్లుగా పరిశోధనలు చేస్తూనే ఉన్నారు. తాజా అధ్యయనంలో జుట్టురాలు సమస్యకు చెక్పెట్టేలా సమర్థవంతమైన చికిత్సను అభిృవృద్ధి చేశారు. బట్టతల సమస్యతో బాధపడే వారి పాలిట ఈ పరిశోధన గొప్ప వరం.! అదేంటంటే..నార్త్ కరోలినా స్టేట్ యూనివర్సిటీ పరిశోధకులు తాజా పరిశోధనల్లో జుట్టు గ్రోత్ని పెంచే మైక్రోఆర్ఎన్ఏ(miRNA)ని గుర్తించారు. ఈ మైక్రోఆర్ఎన్ఏ (miR-218-5p) హెయిర్ ఫోలికల్స్ పెరుగుదలను నియంత్రించడంలో ప్రధాన పాత్ర పోషిస్తుందని. అందువల్ల దీన్ని ప్రోత్సహించేలా భవిష్యత్తులో ఔషధాలను అభివృద్ధి చేసే సమస్యకు సులభంగా చెక్ పెట్టవచ్చని శాస్తవేత్తలు పేర్కొన్నారు. నిజానికి బట్టతల సంభవించే చోట ఈ హెయిర్ ఫోలికల్స్ అదృశ్యం కావని, తగ్గిపోవడం జరుగుతుందని అధ్యయనంలో గుర్తించారు. ఆ సైట్లో డీపీ కణాలను తిరిగి నింపగలిగితే ఫోలికల్స్ కోలుకోవచ్చు. త్రీడీ గోళాకార వాతావరణంలో కల్చర్డ్ డీపీ కణాలను టుడీ, త్రీడీ గోళాకారంలో తీసుకున్నారు. అయితే గోళాకార త్రీడీ కల్చర్డ్ కణాలు ప్రభావవంతంగా పనిచేసి జుట్టుని వేగవంతంగా పెరిగేలా చేస్తుండటాన్ని గుర్తించారు. ఈ చికిత్స విధానాన్ని ఎలుకలపై ప్రయోగించగా త్వరగా వెంట్రుకలు పెరగడం గమనించారు. జస్ట్ 20 రోజుల ట్రయల్స్లో ఈ త్రీడీ డీపీ కణాలతో ఎలుకలకు చికిత్స ఇవ్వగా, కేవలం 15 రోజుల్లోనే 15% వెంట్రుకల్ని తిరిగి పొందడం జరిగింది. గోళాకారంలోని త్రీడీ కణాలు జుట్టుగ్రోత్ని స్పీడ్అప్ చేయడంలో ప్రభావవంతంగా పనిచేస్తున్నట్లు పరిశోధనల్లో తేలిందన్నారు శాస్త్రవేత్తలు. అందువల్ల ఈ త్రీడీ కణాల సెల్ థెరపీ బట్టతలకి సమర్థవంతమైన చికిత్సగా పేర్కొన్నవచ్చు అన్నారు. ఈ చికిత్స విధానంలో 90% కోల్పోయిన జుట్టుని తిరిగి పొందొచ్చని అన్నారు. అలాగే జుట్టురాలు సమస్యను తగ్గించేలా హెయిర్ ఫోలికల్ గ్రోత్ని పెంచేలా miRNAకి సంబంధించిన క్రీమ్ లేదా లోషన్ని భవిష్యత్తులో అభివృద్ధి చేస్తే సరిపోతుందన్నారు. అంతేగాదు జుట్టు పెరుగుదలను ప్రోత్సహించేలా ఈ miRNAపై దృష్టి పెడితే చాలని అన్నారు శాస్త్రవేత్తలు. జుట్లు రాలు సమస్యను ఎదుర్కొంటున్నవారిలో ఈ పరిశోధన కొత్త ఆశను చిగురించేలా చేస్తుందన్నారు. అలాగే ఇక ఈ చికిత్స విధానం ఎంతవరకు సురక్షితం అనే దిశగా కూడా మరిన్నీ పరిశోధనలు చేయాల్సి ఉందన్నారు. ఏదీఏమైన బట్టతలతో బాధపడుతున్న వారికి ఈ చికిత్స విధానం వరం అని చెప్పొచ్చు. (చదవండి: ఊపిరితిత్తుల్లో బొద్దింక..కంగుతిన్న వైద్యులు) -

ఆ చిన్నారికి అరుదైన వ్యాధి.. రూ. 17 కోట్ల సాయం కోసం ఎదురుచూపు!
రాజస్థాన్లోని ధోల్పూర్ జిల్లాలోని మణియన్ పోలీస్ స్టేషన్లో పనిచేస్తున్న అధికారి నరేష్ చంద్ర శర్మ కుమారుడు హృదయాంశ్(22 నెలలు) అరుదైన జన్యుపరమైన వ్యాధి ఎస్ఎంఏ టైప్-2తో బాధపడుతున్నాడు. హృదయాంశ్ తన కాళ్లపై తాను నిలబడలేడు. చికిత్స లో భాగంగా ఆ చిన్నారికి రూ. 17.5 కోట్ల విలువైన ZOLGESMA ఇంజక్షన్ అవసరమని వైద్యులు తెలిపారు. హృదయాంశ్కు రెండు నెలల వ్యవధిలోగా ఈ ఇంజక్షన్ ఇవ్వాల్సి ఉంటుందని వైద్యులు సూచించారు. ఇంత స్వల్ప వ్యవధిలో రూ. 17 కోట్ల భారీ మొత్తాన్ని ఏర్పాటు చేయడం హృదయాంశ్ తండ్రి నరేష్ చంద్రకు సాధ్యంకాని పని. ఈ విషయం తెలుసుకున్న రాజస్థాన్ పోలీస్ డైరెక్టర్ జనరల్ యూఆర్ సాహు దీనిపై పలువురు పోలీసు సూపరింటెండెంట్లకు నరేష్ చంద్ర శర్మకు ఆర్థిక సహాయం అందించాలని కోరుతూ ఈ మెయిల్ చేశారు. తన కుమారుని వైద్యం కోసం అవసరమయ్యే సొమ్ము భారీగా ఉండటంతో సామాజిక సంస్థలు, సంఘాలు కూడా ముందుకువచ్చి సహాయం అందించాలని పోలీసు అధికారి నరేష్ చంద్ర శర్మ కోరుతున్నారు. -

గుర్తిద్దాం... నివారిద్దాం
సాక్షి, హైదరాబాద్: కేన్సర్ మహమ్మారికి అడ్డుకట్ట వేయడంలో భాగంగా చికిత్స అందించడం కన్నా నివారణ మార్గాలే అత్యంత ప్రామాణికమని కాంటినెంటల్ ఆస్పత్రి వ్యవస్థాపకుడు, చైర్మన్ డాక్టర్ గురు ఎన్ రెడ్డి తెలిపారు. ఒకే రక్త పరీక్షతో కేన్సర్ను ముందస్తుగా గుర్తించేలా కాంటినెంటల్ ఆస్పత్రి ఆధ్వర్యంలో నూతనంగా ‘కేన్సర్ ప్రివెన్షన్ అండ్ ఎర్లీ కేన్సర్ డిటెక్షన్’విభాగాన్ని ఏర్పాటు చేశారు. శనివారం హైదరాబాద్లోని ఓ హోటల్ వేదికగా నిర్వహించిన కార్యక్రమంలో ప్రపంచ ప్రఖ్యాత కేన్సర్ స్పెషలిస్ట్, ప్రపంచ ఆరోగ్య సంస్థ కేన్సర్ ప్రోగ్రామ్ మాజీ డైరెక్టర్ ప్రొఫెసర్ కరోల్ సికోరా ఈ విభాగాన్ని ఆవిష్కరించారు. ఈ సందర్భంగా డాక్టర్ గురు ఎన్ రెడ్డి మాట్లాడుతూ, ప్రపంచంలోనే ప్రఖ్యాత కేన్సర్ సెంటర్ ఎండీ అండర్సన్ కేన్సర్ ఇన్స్టిట్యూట్లో 40 ఏళ్ల పాటు పనిచేసి, ఆ అనుభవాన్నంతా దేశంలోనే సేవలందించాలనే లక్ష్యంతో కాంటినెంటల్ ఆసుపత్రిని స్థాపించానని తెలిపారు. ఇప్పటికే 40 వేల మందిని పైగా కేన్సర్ కోరల నుంచి బయటికి తీసుకొచ్చిన తమ కేన్సర్ కేర్ టీమ్... రాబోయే రోజుల్లో ఈ బ్లడ్ టెస్ట్ ద్వారా మరింత ఎక్కువ మందిని కేన్సర్ బారి నుంచి కాపాడటమే లక్ష్యంగా పెట్టుకుందని చెప్పారు. లిక్విడ్ బయాప్సీ టెస్ట్తో కేన్సర్ గుర్తింపు ముంబయిలోని టాటా మెమోరియల్ హాస్పిటల్ వంటి సంస్థల్లో కేన్సర్ విభాగంలో 40 ఏళ్లపాటు సేవలందించిన డాక్టర్ జగన్నాథ్ నిర్వహణలో కేన్స ర్ ప్రివెన్షన్ అండ్ ఎర్లీ కేన్సర్ డిటెక్షన్ విభాగం కొనసాగుతుందని గురు ఎన్ రెడ్డి తెలిపారు. ఇందులో భాగమైన లిక్వి డ్ బయాప్సీ టెస్ట్తో ముందుగా కేన్సర్ను గుర్తించే సామర్థ్యాన్ని అందిస్తుందన్నారు. ఈ మూడు టెస్ట్లతో... ఆస్పత్రిలో మూడు రకాల జన్యు పరీక్షలను ప్రారంభించామని డాక్టర్ గురు ఎన్ రెడ్డి తెలిపారు మొదటగా కేన్సర్ ప్రిడిస్పోజిషన్ టెస్ట్... జన్యు అమరిక, వాటిలోని తేడాలను అర్థం చేసుకుని, భవిష్యత్లో ఏ రకమైన కేన్సర్ వ్యాధి బారిన పడతామో ముందుగానే గుర్తిస్తుందన్నారు. రెండోది కేన్సర్ స్క్రీనింగ్ టెస్ట్.. వంశపారంపర్యంగా వచ్చే కేన్సర్లను గుర్తించడానికి ఈ కేన్సర్ స్క్రీనింగ్ టెస్ట్ జెనెటిక్ మేకప్ను సమగ్రంగా పరిశీలిస్తుందన్నారు. యూఎస్ఏలోని నేషనల్ కాంప్రహెన్సివ్ కేన్సర్ పేర్కొన్న విధంగా... రొమ్ము కేన్సర్, ఓవరిన్ కేన్సర్, పాంక్రియాటిక్ కేన్సర్, ప్రొస్టేట్ కేన్సర్, కొలొరెక్టల్ కేన్సర్ వంటి ఐదు కేన్సర్లకు కారణం అయ్యే వంశపారంపర్యంగా వచ్చే జన్యువులను ఈ టెస్ట్ ద్వారా గుర్తించవచ్చన్నారు. మూడోది నెక్స్ట్ – జనరేషన్ సీక్వెన్సింగ్ (ఎన్జీఎస్) ఆధారిత సీఎఫ్డీఎన్ఏ పరీక్ష. దీని ద్వారా రక్త ప్రవాహంలో తిరుగుతున్న సెల్ ఫ్రీ డీఎన్ఏను విశ్లేషించి కేన్స ర్ను చాలా ముందుగా గుర్తించవచ్చన్నారు. ఇలా 3 దశల్లో జన్యువులోని కేన్సర్ బారినపడ్డ, పడబోతున్న ప్రాంతాలను ఈ రక్త పరీక్ష ద్వారా చాలా కచ్చితత్వంతో తెలుసుకోవచ్చని ఆయన పేర్కొన్నారు. ఈ సమగ్ర విశ్లేషణతో కేన్స ర్ చికిత్స మరింత సులభతరం అవుతుందన్నారు. అపోహలను తొలగించాలి: కరోల్ సికోరా ప్రొఫెసర్ కరోల్ సికోరా మాట్లాడుతూ... కేన్సర్ నివారించడం సాధ్యమేనా అనుకునే అపోహలను ప్రయత్నమనే ఒక్క అడుగుతో తొలగించవచ్చన్నారు. ఇలాంటి అద్భుతమైన ప్రయత్నాన్ని మొదలుపెట్టిన కాంటినెంటల్ ఆసుపత్రికి ఆయన అభినందనలు తెలిపారు. కార్యక్రమంలో కాంటినెంటల్ కేన్సర్ సెంటర్ డైరెక్టర్ డాక్టర్ జగన్నాధ్, డాక్టర్ రవీంద్రనాథన్, డాక్టర్ ఏవీ సురేష్, అనురాధ తదితరులు పాల్గొన్నారు. అవగాహనతో భయాందోళనలు తొలగింపు.. కేన్సర్ను ఆలస్యంగా గుర్తించడం వల్ల మరణాలు ఎక్కువ చోటుచేసుకుంటున్నాయని అందుకే వీటిపై అవగాహన కల్పించడానికి కాంటినెంటల్ ఆధ్వర్యంలో అవగాహన కార్యక్రమాలు నిర్వహిస్తున్నామని డాక్టర్ గురు ఎన్ రెడ్డి వెల్లడించారు. ఆస్పత్రి వైద్యుల నేతృత్వంలో ఫిబ్రవరి నెలలో వందలాది మందికి అవగాహన కల్పించామని చెప్పారు. ఆడవారిలో వచ్చే కేన్సర్లు, లక్షణాలు, జాగ్రత్తలపైన, గ్యాస్ట్రో ఇంటస్టైన్, లివర్ కేన్సర్లపైన ఊపిరితిత్తులు, తల, మెడ కేన్సర్లు, గ్లాడర్, కిడ్నీ, ప్రొస్టేట్, చర్మ కేన్సర్ల పైన అవగాహన కల్పి ంచామన్నారు. మంచి చికిత్సను అందించడమే కాకుండా కేన్సర్ రాకుండా అవగాహన కల్పించడం బాధ్యతగా అలవర్చుకున్నామన్నారు. ఇన్సూరెన్స్ సంస్థలు వారి సేవల్లో కేన్సర్ బాధితులను చేర్చాల్సిన అవసరముందని, 70 శాతం మంది బాధితులు ఆర్థిక సమస్యలతోనే మరణిస్తున్నారని ఆయన పేర్కొన్నారు. -

ప్రసాదం తెచ్చిన తంటా!.. రోడ్డుపైనే సెలైన్లు పెట్టి..
వందలాది మంది రోగులు నడి రోడ్డు మీదే చికిత్స అందించారు వైద్యులు. పైగా చెట్లకు తాళ్లు కట్టి..వాటికి సైలెన్స్ బాటిళ్లను వేలాడదీశారు. ఈ షాకింగ్ ఘటన మహారాష్ట్రాలో చోటు చేసుకుంది. వివరాల్లోకెళ్తే..మహారాష్ట్రాలోని బుల్దానాలో వారం రోజుల పాటు జరిగిన మత కార్యక్రమంలో అపసృతి చోటు చేసుకుంది. ఆఖరి రోజున ప్రసాదంగా తీసుకున్న ఆహారం కారణంగా వందలాది మంది ప్రజలు అస్వస్థతకు గురయ్యారు. అయితే అంతమందిని ఆస్పత్రికి తీసుకువెళ్లగా, అక్కడ బెడ్ల కొరత కారణంగా చాలామందిని రోడ్డుమీదే పడుకోబెట్టి చికిత్స అందించారు. వారందరికి చెట్లకు కట్టివేసిని తాళ్ల సాయంతో సైలెన్ వేలాడదీసి ఇవ్వడం జరిగిది. అయితే దాదాపు 300 మంది అస్వస్థకు గురవ్వగా, వారిలో30 మంది పరిస్థితి విషమంగా ఉదని అధికారులు చెబుతున్నారు. దాదాపు 300 మంది అస్వస్థకు గురైనట్లు తెలిపారు. ఈ మేరకు బాధితులు మాట్లాడుతూ..సమయానికి ఆస్పత్రిలో వెద్యులు ఎవరూ లేరని వాపోయారు. రోగులకు వైద్యం చేయించేందుకు ప్రైవేట్ వైద్యులను పిలిపించల్సి వచ్చిందని అన్నారు. కాగా ఆ జిల్లా కలెక్టర్ కిరణ్ పాటిల్ మాట్లాడుతూ..మెడికల్ ఎమర్జెన్సీ తలెత్తడంతో ఇతర అవసరమైన వైద్య పరికరాలతో సహ వైద్యుల బృందాలతో సత్వరమే చికిత్స అందిస్తున్నామని అన్నారు. అలాగే ప్రసాదం నమునాలు ల్యాబ్కి పంపించి పరీక్షలు నిర్వహించి బాధ్యులపై చర్యలు తీసుకుంటామని అన్నారు. (చదవండి: ఈ షర్ట్ చాలా కాస్ట్లీ గురూ!) -

డయాబెటిస్ లేకపోయినా..తరచు మూత్రానికి వెళ్లాల్సి వస్తుందా?
తరచూ మూత్రానికి వెళ్లాల్సి వస్తే దాన్ని కిడ్నీ సమస్యగా అనుమానించాలి. అయితే డయాబెటిస్ ఉన్నవారిలో సహజంగానే ఇలా జరుగుతుంది. కనుక ఆ వ్యాధి ఉందో, లేదో చెక్ చేయించుకోవాలి. ఒకవేళ డయాబెటిస్ లేకపోయినా మాటిమాటికీ మూత్రానికి వెళ్లాల్సి వస్తుందంటే.. దాన్ని కిడ్నీ సమస్యగా అనుమానించాలి. కిడ్నీ సమస్యలు ఉన్నవారిలో ముఖం అంతా వాపులకు గురై ఉబ్బిపోయి కనిపిస్తుంది. కాలి మడమలు, కాళ్లు, పాదాలు, చేతులు ఉబ్బిపోయి కనిపిస్తాయి కిడ్నీ సమస్యలు ఉంటే తీవ్రమైన అలసట వస్తుంది. కొందరిలో రక్తహీనత సమస్య కూడా ఏర్పడుతుంది చర్మం పొడిగా మారి దురదలు పెడుతుంది ∙నోటి దుర్వాసన ఉంటుంది ∙కిడ్నీ సమస్యలు ఉంటే కొందరిలో జ్ఞాపకశక్తి తగ్గుతుంది. కొందరికి తల తిరిగినట్లు అనిపిస్తుంది కిడ్నీ సమస్యలు ఉన్నవారిలో వెన్ను నొప్పి వస్తుంటుంది వాంతి వచ్చినట్టుగా... వికారంగా అనిపిస్తుంది కిడ్నీ సమస్యలు ఉంటే శ్వాస తీసుకోవడం కష్టంగా మారుతుంది కిడ్నీ సమస్యలు ఉన్నవారు వేడి వాతావరణంలో ఉన్నప్పటికీ చలిగా అనిపిస్తుంది. కొందరు వణుకుతారు. పైన తెలిపిన లక్షణాలు కనుక ఎవరిలో అయినా ఉంటే ఏమాత్రం ఆలస్యం చేయకుండా వెంటనే వైద్యుని సంప్రదించి వారి సలహా మేరకు సంబంధిత పరీక్షలు చేయించుకోవాలి. అవసరం అయితే మందులను వాడాల్సి ఉంటుంది. దీంతోపాటు కిడ్నీలను ఆరోగ్యంగా ఉంచే ఆహారాలను తినాలి. ఇలా చేయడం వల్ల కిడ్నీలను ఆరోగ్యంగా ఉంచుకోవచ్చు. (చదవండి: ఆరోగ్య చిట్కాలు చెప్పనున్న సమంత.. అందుకోసం..!) -

యువకుడి ప్రాణాలను కాపాడిన వలంటీర్
బల్లికురవ: ఆత్మహత్యాయ్నతం చేసిన ఓ యువకుడి ప్రాణాలను వలంటీర్ కాపాడాడు. ప్రాథమిక చికిత్స చేసి సకాలంలో ఆస్పత్రికి తరలించాడు. ఈ ఘటన బాపట్ల జిల్లా బల్లికురవ మండలం రామాంజనేయపురంలో శనివారం జరిగింది. కుంచాల సుభాషిణి, కనకారావు దంపతుల కుమారుడు గోపీచంద్ (17) ఎనిమిదో తరగతి వరకు చదువుకున్నాడు. కనకారావు ఐదేళ్లుగా గ్రామంలో లేడు. సుభాషిణి తన తండ్రి వెంకటేశ్వర్లు వద్ద ఉంటూ తనకున్న పొలంతోపాటు కుమారుని సాయంతో గొర్రెలను మేపుతోంది. ఈ క్రమంలో వెంకటేశ్వర్లు అనారోగ్యం బారిన పడ్డాడు. గోపీచంద్ గొర్రెల కాపలాకు వెళ్లకుండా జులాయిగా తిరుగుతుండడంతో అతడిని సుభాషిణి మందలించింది. దీంతో మనస్తాపానికి గురైన గోపీచంద్ ఇంట్లోనే పురుగుమందు తాగాడు. అపస్మారక స్థితిలో ఉన్న కుమారుడిని గమనించిన తల్లి వెంటనే ఇరుగుపొరుగు వారిని పిలిచింది. అక్కడే ఉన్న సీ వన్ క్లస్టర్ వలంటీర్ బత్తుల రమేశ్బాబు..గోపీచంద్ పురుగుమందు తాగినట్లు గుర్తించాడు. బీఎస్సీ నర్సింగ్ చదివిన వలంటీర్.. గోపీచంద్కు ప్రాథమిక చికిత్స చేసి తాగిన పురుగు మందును కక్కించాడు. మెరుగైన చికిత్స కోసం 35 కి.మీ దూరంలో ఉన్న నరసరావుపేట వైద్యశాలకు తీసుకెళ్లేందుకు అంబులెన్స్ రావడం ఆలస్యమవుతుందని భావించి మరొకరి సహాయంతో బైక్పైనే ఆస్పత్రికి తీసుకెళ్లాడు. సకాలంలో వైద్యం అందడంతో గోపీచంద్ ప్రాణాపాయస్థితి నుంచి బయటపడి ఆస్పత్రిలో కోలుకుంటున్నాడు. యువకుడి ప్రాణాలను కాపాడిన వలంటీర్ను గ్రామ సచివాలయ కార్యదర్శి షేక్.బాజీ, ఎంపీడీవో హనుమారెడ్డి, ఈవోఆర్డీ దాసరి సుమతి అభినందించారు. -

సూసైడ్ హెడేక్: ఈ 'తలనొప్పి'తో అంత ఈజీ కాదు!
బీపీ వల్లనో లేదా నిద్ర సరిగా పట్టకపోవడం వల్లో కాస్త తల నొప్పిగా ఉంటుంది. కొంతమందకి బ్రెయిన్ ట్యూమర్ వ్యాధి ఉన్న ఈ భయానక తలనొప్పిని అనుభవిస్తారు. తలలో కంతుల వల్ల కూడా ఇలాంటి సమస్యలు వస్తుంటాయి. కానీ అలాంటివి ఏమీ లేకుండా ఉత్తిపుణ్యానికి వచ్చే తలనొప్పి ఒకటి ఉంది. ఎంత భయంకరంగా ఉంటుందంటే..భరించలేక ప్రజలు కెవ్వుకెవ్వుమని అరుస్తూనే ఉంటారట. కొందరైతే ఆ బాధ భరించలేక ఆత్మహత్య చేసుకుంటారని వైద్యుల చెబుతున్నారు. ఇలాంటి తలనొప్పి బారినే డారెన్ ఫ్రాంకిష్ అనే వ్యక్తి పడ్డాడు. దీంతో అతని జీవితం గందరగోళంగా మారిపోయింది. ఆఖరికి వైద్యులు సైతం దీనికి మందు లేదని జీవితాంత ఆ వ్యాధిని భరించాల్సిందేనని షాకింగ్ విషయాలు వెల్లడిస్తున్నారు. యూకేకి చెందిన డారెన్ ఫ్రాంకిష్ అనే వ్యక్తి 17 ఏళ్లుగా విపరీతమైన తలనొప్పితో బాధపడుతున్నాడు. ఈనొప్పిని తట్టుకోలేక ఆయన గట్టిగా అరవడం, తలను గోడకేసి బాదుకోవడం వంటివి చేసేవాడని తెలిపాడు. తలపై బేస్బాల్ బ్యాట్తో గట్టిగా కొడుతున్నట్లు, కత్తితో కంట్లో పొడుస్తున్నట్లు ఆ నొప్పి ఉంటుందని ఈ 53 ఏళ్ల డారెన్ చెబుతున్నారు. ఆయన ఒక హార్టికల్చర్ఇంజనీర్. ఆయన ప్రతీక్షణం ఈ తలనొప్పి మళ్లీ ఎప్పుడూ వస్తుందో అన్న భయంతో బతుకుతున్నాడు. ఈ తలనొప్పి ఎప్పుడైన రావచ్చొనే సంగతి నాకు తెలుసు గానీ, ఇలా భయంతో బతకడం మాత్రం నరకంగా ఉందని ఆవేదనగా చెప్పారు డారెన్. ఆ నొప్పి 15 నిమిషాల నుంచి మూడు గంటల పాటు ఉంటుందని చెప్పారు. ఇది మొదటగా తన తలకు ఎడమ కన్నుపై నుంచి ప్రారంభమై తర్వాత కన్ను నీరు కారడం మొదలవ్వుతుందని తెలిపారు. ఎవరో కంటిలోపల కత్తితో గుచ్చుతున్న భావన కలిగి, దిండుని పట్టుకుని తట్టుకోలేక అరుస్తుంటానని చెప్పుకొచ్చారు. ఈనొప్పి వచ్చినప్పుడూ తాను ఎవ్వరితోనూ మాట్లాడనని చెప్పుకొచ్చారు. ఇటీవల కాలంలో ఈ బాధ మరింత ఎక్కువయ్యిందని అన్నారు. ఈ తలనొప్పిని వైద్య పరిభాషలో 'క్లస్టర్ తలనొప్పి లేదా సూసైడ్ తలనొప్పి' అంటారు. దీని కారణంగా అనుభవించే మానసిక వేదన చనిపోవాలనిపిస్తుంది కాబట్టి ఆ వ్యాధికి ఆ పేరు వచ్చింది. క్లస్టర్ హెడేక్స్ అంటే.. క్లస్టర్ తలనొప్పులు అరుదైనవి. వెయ్యి మందిలో ఒకరిని ఈ నొప్పి వేధిస్తుంటుంది. యూకేలో 65 వేల మంది దీని బాధితులున్నట్లు అంచనా. తలనొప్పి కంటే ఇది చాలా తీవ్రమైనదని బ్రెయిన్ రీసెర్చ్ యూకే రీసెర్చి మేనేజర్ కేటీ మార్టిన్ అన్నారు. బాధితుడు డారెన్ వివరించినట్లుగా క్లస్టర్ అటాక్ వల్ల కలిగే నొప్పి భరించలేనిది. ఆ నొప్పిని తట్టుకోలేక ప్రజలు అరుస్తారు, గోడలకు తలను బాదుకుంటారు. బాధితులకు సమర్థవంతమైన ఉపశమనాన్ని అందించేందుకు కొత్త చికిత్సల కోసం అవసరమైన పరిశోధనల కోసం తాము నిధులు సమకూర్చుతున్నాం అని పరిశోధకుడు కేటీ మార్టిన్ చెబుతున్నారు. ఈ తలనొప్పి మహిళల కంటే పురుషుల్లోనే ఎక్కువగా కనిసిస్తుంది. బాధితులు 30 ఏళ్లు పైబడినవారై ఉంటారు. నొప్పి వచ్చే తీరు మాత్రం మారుతుంటుంది. ఒక్కోసారి కొన్ని రోజుల వ్యవధిలో ఒకసారి నొప్పి వస్తే, కొన్నిసార్లు ఒకే రోజులో పలుమార్లు ఈ నొప్పి వస్తుంది. అయితే నొప్పి వచ్చిన ప్రతీసారి 15 నిమిషాల నుంచి కొన్ని గంటల పాటు అది కొనసాగవచ్చు. నొప్పితో పలుమార్లు ఆసుపత్రికి వెళ్లాల్సి రావొచ్చు. ఇది ప్రజల జీవన శైలిని ప్రభావితం చేస్తుంది. నిరుద్యోగానికి దారి తీస్తుంది. దీనివల్ల డిప్రెషన్ వచ్చే ముప్పు మూడు రెట్లు పెరుగుతుంది. పైగా ఆత్మహత్య ఆలోచనలకు పురికొల్పుతున్నట్లు కూడా నివేదికలు వచ్చాయి. అయితే దీనికి చికిత్స లేదని చెబుతున్నారు. ఇక్కడ డారెన్ కూడా జీవితాంతం ఆ తలనొప్పిని భరించాల్సిందే అని తెలిపారు. వైద్యుల దీనికి మంచి చికిత్స కనిపెట్టే క్రమంలో ఆయనపై ఎన్నో రకాల ప్రయోగాలు చేశారు. ఆ నొప్పి ఉశమించేలా స్టెరాయిడ్స్, లిథియం సహా గుండె సంబంధిత మందులు, మూర్చకు ఇచ్చే మందులను సైతం వైద్యులు సూచించినట్లు డారెన్ చెబుతున్నాడు. అయితే అవేమి పనిచేయ లేదని అన్నాడు. చివరికి వైద్యులు తనకు ఇంజెక్షన్ని సిఫార్సు చేశారు. ఒక్కోసారి అది పనిచేస్తుంది. ఒక్కోక్కసారి అది కూడా పని చేయదని బాధగా చెబుతున్నాడు. అలాగే మత్తుమందులు నరాలను మొద్దుబారేలా చేయగా, స్టెరాయిడ్స్ ఒక ఏడాది వరకు తలనొప్పి రాకుండా ఆపగలదని వైద్యులు చెబుతున్నారు. ఈ వ్యాధి కారణంగా డారెన్ వైవాహిక జీవితం కూడా దెబ్బతింది. ప్రస్తుతానికి వైద్యులు చికిత్సలో భాగంగా ఆయనకు తలలో ఒక నర్వ్ బ్లాక్ను ఇంజెక్ట్ చేయనున్నట్లు వెల్లడించారు. అయితే ఈ వ్యాధి ఎందువల్ల వస్తుందనేందుకు కచ్చితమైన కారణాలు కూడా లేవు. ఇక్కడ డారెన్ వైద్యలు సరైన చికిత్సా విధానం కనుగొనేంత వరకు ఆయన ఈ తలనొప్పితో జీవించాల్సిందే. అయితే యూకేలో 65 వేల మంది దీని బాధితులున్నట్లు నివేదికలు చెబుతుండటం గమనార్హం. (చదవండి: కుకీస్ తింటున్నారా? ఐతే ఓ డ్యాన్సర్ ఇలానే తిని..) -

జంట జబ్బులను జయిస్తున్నారు
సాక్షి, అమరావతి: ప్రజారోగ్యంపై ప్రత్యేక శ్రద్ధ కనబరుస్తూ దేశంలోనే మిన్నగా సీఎం వైఎస్ జగన్ ప్రభుత్వం ముందుకు వెళుతోంది. ఫ్యామిలీ డాక్టర్ విధానం, వైఎస్సార్ విలేజ్ క్లినిక్లు, జగనన్న ఆరోగ్య సురక్ష లాంటి విప్లవాత్మక కార్యక్రమాల ద్వారా ప్రజల వద్దకే వైద్య సేవలను చేరువ చేసి ఆరోగ్య ఆంధ్రప్రదేశ్ను ఆవిష్కరిస్తోంది. ఈ క్రమంలో జంట జబ్బులైన మధుమేహం(షుగర్), రక్తపోటు(బీపీ) బాధితుల్లో 84% మందిపై వైద్య పర్యవేక్షణ ఉంచి, వారిలో జబ్బులు అదుపులో ఉండేలా కాలానుగుణంగా మందులు అందిస్తూ..ఇతర చికిత్సలు చేపడుతూ దేశంలోనే తొలిస్థానంలో ఆంధ్రప్రదేశ్ నిలిచింది. ఈ విషయాన్ని ఇటీవల కేంద్ర ఆరోగ్య, కుటుంబ సంక్షేమ శాఖ వెల్లడించింది. దేశవ్యాప్తంగా 7.50 కోట్ల మంది జంట జబ్బుల బాధితులు ఉండగా వీరిలో 24% (1.81 కోట్ల మంది) మాత్రమే వైద్య సంరక్షణలో ఉన్నారు. ఏపీ తర్వాత గోవాలో మొత్తం బాధితుల్లో 80% మంది, మధ్యప్రదేశ్లో 60% మంది వైద్య సంరక్షణలో ఉన్నట్లు పేర్కొంది. కాగా, ఆంధ్రప్రదేశ్లో 37.51 లక్షల మంది జంట జబ్బుల బాధితులు ఉండగా..వీరిలో 31.44 లక్షల మంది వైద్య సేవలు పొందుతున్నట్లు కేంద్రం తెలిపింది. ప్రమాదకర జబ్బుల బారినపడకుండా... దేశంలో మధుమేహం, రక్తపోటు, ఇతర దీర్ఘకాలిక జబ్బుల కారణంగా 64.9% మరణాలు సంభవిస్తున్నాయి. ఈ సమస్యలున్న బాధితులు క్రమం తప్పకుండా వైద్యులను సంప్రదిస్తూ, పరీక్షలు చేయించుకుని, మందులు సక్రమంగా వాడాలి. నిర్లక్ష్యం చేస్తే ప్రమాదకర జబ్బుల బారినపడే అవకాశాలున్నాయి. అధిక రక్తపోటును నిర్లక్ష్యం చేయడమే 20% పక్షవాతం కేసులకు ప్రధాన కారణమని వైద్యులు చెబుతుంటారు. అలాగే, గుండె, మెదడు సంబంధిత జబ్బుల బారినపడే అవకాశాలు ఉన్నాయని వైద్యులు హెచ్చరిస్తుంటారు. మధుమేహాన్ని నిర్లక్ష్యం చేస్తే కిడ్నీ, ఇతర తీవ్రమైన సమస్యలు తలెత్తుతాయని వైద్యులు చెబుతుంటారు. ఈ క్రమంలో ప్రజలకు మెరుగైన వైద్య సంరక్షణ అందించేలా ఫ్యామిలీ డాక్టర్ విధానాన్ని సీఎం వైఎస్ జగన్ ప్రవేశపెట్టారు. ఈ విధానంలో పీహెచ్సీ వైద్యులు నెలలో 2 రోజులు తమ పరిధిలోని అన్ని గ్రామాలను సందర్శిస్తూ వైద్య సేవలు అందిస్తున్నారు. ప్రత్యేకంగా యాప్ రూపొందించి సచివాలయాల వారీగా దీర్ఘకాలిక వ్యాధిగ్రస్తుల వివరాలను మ్యాప్ చేసి వారికి సక్రమంగా వైద్య సేవలు అందుతున్నాయో లేదో, మందులు ఇస్తున్నారో లేదో పర్యవేక్షిస్తున్నారు. రాష్ట్రంలో ప్రతి ఇంటిని జల్లెడ పట్టి ప్రజల ఆరోగ్య సమస్యలు గుర్తించి వాటిని పరిష్కరించే లక్ష్యంతో జగనన్న ఆరోగ్య సురక్ష కార్యక్రమం అమలు చేస్తున్నారు. ప్రత్యేకంగా డ్యాష్ బోర్డ్ ఎన్సీడీ బాధితులకు ఫాలో అప్ వైద్య సేవల పర్యవేక్షణ కోసం ప్రత్యేకంగా ఒక డ్యాష్ బోర్డ్ను వైద్య శాఖ ఏర్పాటు చేసింది. డ్యాష్ బోర్డు ద్వారా ఫలానా గ్రామానికి వైద్యుడు వెళ్లినప్పుడు ఆ గ్రామంలో బాధితులందరికీ వైద్యం చేశాడో లేదో పర్యవేక్షిస్తున్నారు. వైద్యులు గ్రామానికి రాని రోజుల్లో విలేజ్ క్లినిక్స్లో బీఎస్సీ నర్సింగ్ అర్హత కలిగిన సీహెచ్వోలు బాధితులకు వైద్యం అందిస్తున్నారు. క్లినిక్స్లో టెలీమెడిసిన్ సౌకర్యం ఉండటంతో అవసరమున్న సందర్భాల్లో హబ్లోని స్పెషాలిటీ వైద్యుడితో మాట్లాడించి వైద్య సేవలు అందిస్తున్నారు. -

రోగాలకు ‘గూగుల్ చికిత్స’ వద్దు
మాదాపూర్: కిడ్నీ సమస్యలపై ప్రతి ఒక్కరూ అప్రమత్తంగా ఉండాలని తెలంగాణ రాష్ట్ర గవర్నర్ డాక్టర్ తమిళిసై సౌందరరాజన్ అన్నారు. మాదాపూర్లోని యశోద హాస్పిటల్లో అత్యాధునిక క్రిటికల్ కేర్ నెఫ్రాలజీపై శనివారం అంతర్జాతీయ సదస్సును నిర్వహించారు. ఈ సదస్సును ప్రారంభించిన అనంతరం ఆమె మాట్లాడుతూ, రోజురోజుకీ జీవన విధానంలో మార్పులు రావడం వల్లనే అనారోగ్య సమస్యలు ఎక్కువగా పెరుగుతున్నాయని, ప్రతి ఒక్కరూ మెరుగైన జీవన విధానాన్ని అలవర్చుకోవాలని కోరారు. గ్రామాలలో చాలా మందికి కిడ్నీ సమస్యలపై అవగాహన లేకపోవడంతో, సంబంధంలేని డాక్టర్ల వద్దకు వెళ్లి మోతాదుకు మించిన మందులను వాడుతుండటంతో కిడ్నీ సమస్యలు తీవ్రమవుతున్నాయని తెలిపారు. చాలా మంది గూగుల్ సెర్చ్ చేసి స్వయంగా మందులు వాడటంతో అవి పెద్ద సమస్యలుగా మారుతున్నాయన్నారు. డాక్టర్ల సలహా మేరకు మాత్రమే మందులను వాడాలని, సంబంధించిన డాక్టర్ వద్ద మాత్రమే చికిత్స పొందాలని గవర్నర్ కోరారు. కేంద్ర ప్రభుత్వం రూ.5 లక్షల రూపాయల ఆరోగ్య బీమాను అందిస్తోందని, ప్రతి ఒక్కరూ దానిని సద్వినియోగం చేసుకోవాలని ఆమె తెలిపారు. కిడ్నీలను పరీక్షించేందుకు గతంలో సరైన పరికరాలు ఉండేవి కాదని, ప్రస్తుతం అత్యాధునిక యంత్రాలు అందుబాటులో ఉన్నాయన్నారు. ఇలాంటి సదస్సులను నిర్వహించడం వల్ల రోగులకు వ్యాధులపై అవగాహనతో పాటు మెరుగైన చికిత్సను అందించవచ్చని చెప్పారు. యశోద హాస్పిటల్స్ డైరెక్టర్ డాక్టర్ పవన్ గోరుకంటి మాట్లాడుతూ, ఏకేఐ నిర్ధారణ సీరం క్రియాటిన్ పెరుగుదలపై ఆధారపడి ఉంటుందన్నారు. ప్రపంచంలో దాదాపు 850 మిలియన్ ప్రజలు ఏదో ఒక మూత్రపిండాల వ్యాధితో సతమతమవుతున్నారని తెలిపారు. కిడ్నీ వ్యాధులు, ఆరోగ్యంపై అవగాహన కల్పించడానికి, క్రిటికల్ కేర్ నెఫ్రాలజీ వ్యాధులపై చర్చించడానికి సదస్సులో అంతర్జాతీయ వైద్య నిపుణులు పాల్గొననున్నట్టు తెలిపారు. ఈ సదస్సులో వేయి మందికిపైగా వైద్య నిపుణులు పాల్గొన్నారు. -

నెట్వర్క్లోలేని ఆసుపత్రుల్లోనూ క్యాష్లెస్ ట్రీట్మెంట్.. కానీ..
ప్రైవేటు ఆస్పత్రుల్లో నెట్వర్క్లోలేని హాస్పటల్స్లో కూడా ఇవ్వాళ్టి నుంచి క్యాష్లెస్ ట్రీట్మెంట్ సదుపాయం అందుబాటులోకి రానున్నట్లు తెలిసింది. ఈమేరకు కీలక నిర్ణయం వెలువడింది. ఆరోగ్య బీమా తీసుకున్న వారు అన్ని ఆస్పత్రుల్లో క్యాష్లెస్ సదుపాయాన్ని వినియోగించుకోవచ్చు. ఈరోజు నుంచే ఈ సౌకర్యం అందుబాటులోకి వచ్చినట్లు ‘ది జనరల్ ఇన్సూరెన్స్ కౌన్సిల్’ తెలిపింది. బీమా తీసుకుని ఏదైనా సమస్యతో ఆసుపత్రిలో చేరిన వారికి ఇకపై ఇబ్బందులు తొలగనున్నాయి. ఇప్పటివరకు నెట్వర్క్ ఆసుపత్రుల్లో చేరితేనే ఎలాంటి డబ్బు చెల్లించకుండా వైద్యం పూర్తయ్యేది. అయితే ఈరోజు నుంచి నెట్వర్క్ ఆసుపత్రులతోపాటు ఆ జాబితాలో లేని హాస్పటల్స్లో చేరినా ఎలాంటి డబ్బు చెల్లించాల్సిన అవసరం లేదని ది జనరల్ ఇన్సూరెన్స్ కౌన్సిల్ కీలక ప్రకటన చేసింది. జనరల్, హెల్త్ ఇన్సూరెన్స్ కంపెనీలతో సంప్రదింపుల అనంతరం ఈ నిర్ణయం తీసుకున్నట్లు ఓ ప్రకటనలో తెలిపింది. నెట్వర్క్ హాస్పిటల్ జాబితాలో లేని ఆసుపత్రుల్లో క్యాష్లెస్ సదుపాయం వినియోగించుకోవాలంటే సంబంధిత ఇన్సూరెన్స్ కంపెనీకు రెండు రోజుల ముందు అంటే 48 గంటల ముందే సదరు వైద్యం గురించి తెలియజేయాల్సి ఉంటుందని నిబంధనల్లో పేర్కొన్నారు. ఏదైనా ప్రమాదం జరిగి ఎమర్జెన్సీ సందర్భాల్లో నెట్వర్క్లోలేని ఆస్పత్రిలో చేరిన 48 గంటల్లోపు కంపెనీకి సమాచారం ఇవ్వాల్సి ఉంటుంది. ఇన్సూరెన్స్ పాలసీ షరతులు, నిబంధనల ఆధారంగా క్లెయిం వర్తిస్తుందని కౌన్సిల్ వివరించింది. ఇప్పటివరకు హెల్త్ ఇన్సూరెన్స్ పాలసీ తీసుకుంటే నెట్వర్క్ హాస్పిటల్స్లో మాత్రమే క్యాష్లెస్కు అనుమతి ఉండేది. క్యాష్లెస్ సదుపాయం లేనిచోట వైద్యానికి అయ్యే ఖర్చును పాలసీదారులే చెల్లించాలి. తర్వాత క్లెయిమ్ చేసుకోవాలి. దాంతో ట్రీట్మెంట్ అయిన ఖర్చు పూర్తిగా ఇవ్వొచ్చు ఇవ్వకపోవచ్చు. ఫలితంగా పాలసీదారులు కొంత నష్టపోయే అవకాశం ఉండేది. దాంతోపాటు ఈ ప్రక్రియ సంక్లిష్టంగా ఉండడం, రిఫండ్ ప్రక్రియ ఆలస్యం కావడంతో మరింత ఇబ్బందులు ఎదురయ్యే పరిస్థితులు ఉండేవి. ఇదీ చదవండి: దేశంలో రోడ్డు ప్రమాదాలపై కేంద్రం కీలక నిర్ణయం! ప్రస్తుతం 63 శాతం మంది క్యాష్లెస్ సదుపాయం ఎంచుకుంటుంటే.. మిగిలినవారు రీయింబర్స్మెంట్ కోసం దరఖాస్తు చేసుకుంటున్నారని కౌన్సిల్ ఎండీ, బజాజ్ అలియాంజ్ జనరల్ ఇన్సూరెన్స్ సీఈఓ తపన్ సింఘాల్ తెలిపారు. క్లెయిం ప్రక్రియను సులభతరం చేయడానికే ఈ నిర్ణయం తీసుకున్నట్లు ఆయన వివరించారు. -

మీ తలలో 'గుయ్య్య్' మంటూ సన్నని శబ్దమా.. అయితే జాగ్రత్త!
'చెవి పక్కన ట్రాన్స్ఫార్మర్ ఉన్నట్టుగా చెవిలోనో లేదా తలలోనో గుయ్య్య్ మంటూ హోరు. ఇలా గుయ్మంటూ శబ్దం వినిపించడాన్ని వైద్య పరిభాషలో దీన్ని ‘టినైటస్’ అంటారు. ప్రజల్లో ఇదెంత సాధారణమంటే.. ప్రపంచవ్యాప్తంగా జనాభాలో 16 శాతం మంది ఈ సమస్యతో బాధపడుతున్నారు. మనదేశంలోనూ ‘టినైటస్’ బాధించే జనాల సంఖ్య తక్కువేమీ కాదు. అన్ని వయసుల వారినీ వేధిస్తూ లక్షలాది మందిని బాధించే ఈ సమస్యపై అవగాహన కోసమే ఈ కథనం.' టినైటస్తో చెవిలో లేదా తలలో హోరున శబ్దం అదేపనిగా వినిపిస్తున్నప్పుడు నొప్పి కంటే.. దాన్ని విడిపించుకోలేకపోవడంతో విసుగుతో కూడిన నిస్పృహ వేధిస్తుంది. కొందరిలో ఇది గర్జన అంతటి తీవ్రంగా కూడా వినిపిస్తుండవచ్చు. కొందరిలో ఎడతెగకుండా వినిపిస్తున్నప్పటికీ.. మరికొందరిలో మాత్రం వస్తూ, పోతూ ఉండవచ్చు. ఇలా వస్తూపోతూ వినిపిస్తుండే హోరును ‘పల్సేటింగ్ టినైటస్’ అంటారు. దీని వల్ల ప్రాణాపాయం లేకపోయినప్పటికీ.. దేనిమీద ఏకాగ్రతా, దృష్టీ నిలపలేకపోవడం, నిద్రపట్టకపోవడం వంటి సమస్యలు ఎదురవుతాయి. దాంతో నిరాశా నిస్పృహలకూ, తీవ్రమైన యాంగ్జైటీకి గురయ్యే అవకాశముంది. ఎందుకిలా జరుగుతుందంటే.. ఈ కింది అంశాలు టినైటస్కు దోహదపడవచ్చు లేదా అవి ఈ సమస్యను తీవ్రతరం చేసే అవకాశమూ ఉంది. అవి.. చెవిలో పేరుకుపోయే గులివి లేదా చెవిలో ఇన్ఫెక్షన్ దీర్ఘకాలంపాటు బయట ఏదైనా హోరుకు అదేపనిగా ఎక్స్పోజ్ కావడం వినికిడి తగ్గడం / వినికిడి సమస్యలు ఇంకేమైనా మందులు తీసుకుంటూ ఉండటంతో వాటి దుష్ప్రభావంగా తలలో లేదా మెడభాగంలో ఎక్కడైనా గాయాలు కావడం దీర్ఘకాలపు అనీమియా, డయాబెటిస్, థైరాయిడ్ సమస్యలు, మైగ్రేన్ వంటి తలనొప్పులు ముప్పుగా పరిణమించే అంశాలు.. సాధారణంగా టినైటస్ ప్రాణాపాయం కాకపోయినా, కొన్ని సందర్భాల్లో అది తీవ్రమైన ముప్పు తెచ్చిపెట్టే అంశంగా పరిణమించే ప్రమాదం ఉంది. ఆ ముప్పులేమిటంటే.. నిటారుగా నిల్చోలేక, ఎటో ఓ పక్కకు తూలిపోయే బ్యాలెన్సింగ్ సమస్య రావడం. వినికిడి సమస్యలు వస్తూపోతూ ఉన్నప్పుడు లేదా తీవ్రమైన వినికిడి సమస్య ఉత్పన్నమైనప్పుడు ఇలాంటి సందర్భాల్లో వెంటనే ఈఎన్టీ నిపుణులను కలిసి, తమకు మీనియర్స్ డిసీజ్ (కళ్లు తిరుగుతుండే లక్షణాలతో కూడిన లోపలి చెవిని ప్రభావితం చేసే వర్టిగో లాంటి వైద్య సమస్య), అకాస్టిక్ న్యూరోమా (ఒక రకం నరాల సమస్య) వంటి జబ్బులేవీ లేవని నిర్ధారణ చేసుకోవడం అవసరం. నిర్ధారణ.. దీని లక్షణాలు కొన్ని ఇతర సమస్యలతోనూ పోలుతున్నందువల్ల దీన్ని జాగ్రత్తగా, ఖచ్చితంగా నిర్ధారణ చేయడమన్నది చాలా కీలక అంశం. టినైటస్ నిర్ధారణకు ఈఎన్టీ నిపుణులు రకరకాల పరీక్షలు చేస్తుంటారు. వాటిలో కొన్ని.. బాధితుల వైద్య చరిత్ర: వీరి మెడికల్ హిస్టరీని సునిశితంగా పరిశీలించడం. అంటే వారికి వినిపిస్తున్న శబ్దాలు ఎలాంటివి, మునుపు తల, మెడ వంటి చోట్ల ఏమైనాగాయాలయ్యాయా, ఇతరత్రా ఏమైనా వైద్యసమస్యలున్నాయా వంటి అంశాలని పరిశీలిస్తారు. వినికిడి పరీక్షలు: వినికిడి లోపం ఏదైనా ఉందా, ఉంటే ఏమేరకు వినికిడి కోల్పోయారు వంటి అంశాలు. ఇమేజింగ్ పరీక్షలు: కొన్ని సందర్భాల్లో ఎమ్మారై, సీటీ స్కాన్ వంటి ఇమేజింగ్ పరీక్షలు నిర్వహించి, చెవిలో లేదా మెదడులో ఏమైనా మార్పులు వచ్చాయా అని పరిశీలించడం. చికిత్స / మేనేజ్మెంట్.. అన్ని రకాల వైద్యపరీక్షల తర్వాత.. ఒకవేళ చెవిలో గులివి లేదా చెవి ఇన్ఫెక్షన్తో ఈ సమస్య వచ్చినట్టు గుర్తిస్తే ఆ మేరకు గులివిని క్లీన్ చేయడం లేదా చెవి ఇన్ఫెక్షన్ తగ్గించేందుకు అవసరమైన మందులు వాడాలి. ఎమ్మారై / సీటీ స్కాన్ వంటి పరీక్షల్లో మెదడులోగానీ, చెవిలోగాని గడ్డలు లేవని తేలితే.. అక్కడ టినైటస్కు ఉన్న కారణాలనూ, బాధితులపై ప్రభావాలను బట్టి చికిత్స అందించాల్సి ఉంటుంది. ఉదాహరణకు బాధితుల్లో తీవ్రమైన యాంగ్జైటీ ఉన్నప్పుడు టినైటస్ను తగ్గించే మందులతో పాటు, యాంటీ యాంగ్జైటీ మందుల్ని వాడాలి. కొన్నిసార్లు ఓరల్ స్టెరాయిడ్స్ లేదా అవసరాన్ని బట్టి ఇంట్రా టింపానిక్ స్టెరాయిడ్ ఇంజెక్షన్లూ, కొన్ని రకాల హియరింగ్ ఎయిడ్స్ వంటివి వాడాల్సి రావచ్చు. డా. సంపూర్ణ ఘోష్, కన్సల్టెంట్ ఈఎన్టీ సర్జన్ ఇవి చదవండి: ఈ జాగ్రత్తలు తీసుకున్నారో.. పిల్లల్లో ఆస్తమా ఇక దూరమే..! -

సైగల చికిత్స
మూగ, వినికిడి సమస్య ఉన్న ఆ దంపతులకు లేకలేక సంతానం కలిగింది. అదీ పూర్తి ప్రసవ సమయానికి రెండు నెలల ముందుగానే. కవలల్లో పేగు సమస్యతో అబ్బాయి చనిపోయాడు. ఇక ఇప్పుడు పాప ఒక్కత్తే ఆశాజ్యోతి. కేవలం 450 గ్రాముల బరువుతో మనుగడ అవకాశాలు తక్కువ. పాపను ఎలాగైనా దక్కించుకునేందుకు ఏ విధంగానైనా ఆమెను బతికించుకునేందుకు పేరెంట్స్తో కమ్యూనికేట్ చేయడం తప్పనిసరి అయ్యింది.] కనీస సంభాషణల కోసం కష్టపడి పదిరోజుల్లోనే సైగల భాషనూ, సంజ్ఞాశాస్త్ర పరిజ్ఞానాన్ని నేర్చుకోవడంలో విజయ సాధించారు అక్కడి కొందరు డాక్టర్లూ, నర్సులు. ఆ పాప ఇప్పుడు బతుకు బ్యారియర్స్ను బద్దలు కొట్టింది. నాలుగు నెలల వయసుకే అనేక అడ్డంకుల్ని అధిగమించింది. జీవన సమరంలో తొలి విజయం సాధించింది. విజయవంతంగా మనుగడ పోరాటం సాగిస్తోంది. హైదరాబాద్కు చెందిన దంపతులు రాజ్కుమార్ వయసు 55 ఏళ్లు. భాగ్యమ్మకు 47. ఇద్దరూ మూగవారు. వినికిడి, మాట సమస్యలున్నాయి. అప్పటికే ఓ చిన్నారిని కోల్పోయారు. ఎలాగైనా తమకు సంతానం కావాలని కోరిక. ఎట్టకేలకు భాగ్యమ్మ గర్భవతి అయ్యింది. తన 47వ ఏట ప్రసవించింది. కానీ 28 వారాలకే ప్రీమెచ్యూర్గా పుట్టిన పిల్లలు. అంటే ఏడునెలలకే జరిగిన ప్రసవం. రెండు నెలలు ముందుగానే ప్రసవం కావడంతో కవలలు బాగా తక్కువ బరువుతో పుట్టారు. బాబు కేవలం 900 గ్రాములు. పాప బరువు మరీ తక్కువ. కేవలం 450 గ్రాములు!! మరో ఆసుపత్రిలో ప్రసవం తర్వాత... పుట్టీ పుట్టగానే ఆ బిడ్డలకు కొన్ని సమస్యాత్మకమైన రుగ్మతలు ఉండటంతో తల్లినీ, బిడ్డను కొండాపూర్లోని కిమ్స్–కడల్స్ నియోనేటాలజీ విభాగంలో చేర్చారు. ఆ విభాగం డైరెక్టర్ డాక్టర్ అపర్ణ నేతృత్వంలో చికిత్స మొదలుపెట్టారు. బాబుకు నెక్రొటైజింగ్ ఎంటరోకొలైటిస్ అనే పేగుల సమస్య ఉండటంతో శస్త్రచికిత్స తప్పలేదు. కానీ బాబు దక్కలేదు. ఎన్నో వైద్య ప్రక్రియల తర్వాత, మరెన్నో నోముల తర్వాత పండిన పంట అది. ఒడి నిండినట్టే నిండిందిగానీ... ఒడిబియ్యంలో సగం జారిపోయింది. పాప తల్లిదండ్రుల వయసుపరంగా, లేదా మరేరకంగా చూసినా ఆ బంగారు తల్లిని కాపాడుకోక తప్పని పరిస్థితి. కొంగున మిగిలింది సగం బంగారమే కావడంతో ఇప్పుడా కొంగుబంగారం మరీ మరీ అపురూపం. కానీ పాప బరువు అరకిలో కంటే మరో 50 గ్రాములు తక్కువే. వైద్యసిబ్బందికి ఇదో సవాల్గా మారింది. తొలినాళ్లలో కుటుంబ స్నేహితుడి సాయంతో సంభాషణలు... పాప తల్లిదండ్రులిద్దరూ మూగ, వినికిడి సమస్యలున్నవారైనప్పటికీ వైద్యులకు వారితో సంభాషించడం తప్పదు. తొలి నాళ్లలో రాజ్కుమార్కు తెలిసిన ఓ అబ్బాయే ఆ దంపతులకూ, వైద్య సిబ్బందికి మధ్య సంజ్ఞావారధిగా నిలబడ్డాడు. అతడో కాలేజీ విద్యార్థి. సంజ్ఞల భాష (సైన్ లాంగ్వేజ్) తో సంభాషణలు జరిపేవాడు. కొన్నాళ్ల సెలవు తర్వాత రాజ్కుమార్ తన విధులకు హాజరవ్వక తప్పనిస్థితి. తండ్రి ఆఫీసులో, తల్లి ఆసుపత్రిలో. సంజ్ఞల వారధి తన చదువుల్లో, తన పనుల్లో మరో చోట. అయినప్పటికీ ఎలాగోలా పేపర్ల మీద రాసిచూపుతూనో, వీడియోకాల్స్ ద్వారానో సంభాషణలు కొనసాగుతున్నాయి. ఇంతలో ఇంటర్ప్రెటర్గా ఉన్న వ్యక్తికి పరీక్షలు వచ్చాయి. ఎప్పుడు పడితే అప్పుడు మాట్లాడేందుకు అవకాశం లేకపోయింది. ఆసుపత్రిలో చేర్చిన తొలినాళ్లలో రాజ్కుమార్ కొందరు వైద్యసిబ్బందికి సంకేతభాష (సైన్ లాంగ్వేజీ) నేర్పించేందుకు కొంత ప్రయత్నించారు. అప్పుడెవ్వరికీ దాని అవసరం అంతగా ఉన్నట్లు తోచలేదు. కానీ ఇప్పుడు తప్పని స్థితి! ఇక డాక్టర్లూ, వైద్యసిబ్బందీ సంభాషించక తప్పలేదు... పాపకు జరిగే వైద్య పరీక్షల గురించి తల్లిదండ్రులకు చెప్పాలి. చిన్నారి పట్ల తీసుకోవాల్సిన జాగ్రత్తలనూ, చేపట్టాల్సిన విధానాల్ని తల్లికి వివరించాలి. పాలు పట్టాల్సినప్పటి ప్రక్రియలను, ఆహారమివ్వాల్సిన తీరుతెన్నులను, బిడ్డను తల్లిగుండెలకు దగ్గరగా ఉంచేందుకు అనుసరించాల్సిన ‘కంగారూ కేర్’ ప్రక్రియల్ని విపులీకరించాలి. ఇందుకు ఇరువురికీ అర్థమ్యే భాష కావాలి. కానీ ఎలా? పది రోజుల్లో అవసరమైనమేరకు శిక్షణ... తొలినాళ్లలో రాజ్కుమార్ తమకు కొన్ని బేసిక్స్ నేర్పడానికి ప్రయత్నించడం గుర్తొచ్చింది. అంతే... చిన్నారిని కాపాడుకునేందుకు అవసరమైన మేరకు సైన్ లాంగ్వేజ్ను ఆయననుంచే నేర్చుకోవాలని నిర్ణయించుకున్నారు మెడికల్ టీమ్లోని కొందరు. మొత్తం పది మంది వైద్యబృందంలో కొందరు డాక్టర్లు, మరికొందరు నర్స్లూ, ఇంకొందరు సహాయక వైద్య సిబ్బంది సంజ్ఞాభాష నేర్చుకోవడం మొదలుపెట్టారు. దాదాపు పదిరోజుల్లో సైగల భాషలోని అల్ఫాబెట్స్, సంఖ్యలూ, రోజులూ, వారాల పేర్లు, ఇతర వివరాలను కష్టపడి నేర్చుకున్నారు. కమ్యూనికేట్ చేస్తున్నారు. తొలి విజయం ఆ మృత్యుంజయురాలిదే... గత ఏడాది ఆగష్టులో ఆసుపత్రిలో చేరిన ఆ తల్లి దాదాపు మూడు నెలల పాటు (సరిగ్గా చెప్పాలంటే 79 రోజులు) ఆసుపత్రిలో ఉండాల్సి వచ్చింది. కేవలం 450 గ్రాములున్న ఆ చిన్నారి క్రమంగా 1200 గ్రాములకు చేరింది. నవంబరులో డిశ్చార్జ్ నాటికి ఆ పాప బరువు 1800 గ్రాములు. మనుగడ పోరాటంలో తొలి అవరోధాలన్నింటినీ అధిగమించింది... బతుకుకు అడ్డంకి లేని బరువు సాధించింది. ప్రస్తుతం తనకు 4 నెలల వయసు. డాక్టర్ల అంచనాల ప్రకారం... అందరిలాగే మరో మూడు–నాలుగు నెలల్లో ముద్దుమాటలు (బ్యాబ్లింగ్స్) మొదలుపెట్టాలి. అందుకు వైద్యపరంగా ఎలాంటి అవరోధాలూ, అడ్డంకులూ లేవు. ప్రస్తుతానికి... ముందు ముద్దులు మూటగడుతోంది. మున్ముందు మాటలు దండగట్టాల్సి ఉంది. – యాసీన్ మేము, మా సిబ్బంది అవసరమైన మేరకు సైన్లాంగ్వేజీలో పరిజ్ఞానం సంపాదించాం... పాపను రక్షించుకునేందుకు సైన్ లాంగ్వేజ్ నేర్చుకోక తప్పలేదు. కొందరిలో కొత్తభాషను నేర్చుకునే పరిజ్ఞానం ఎక్కువగా ఉంటుంది కదా. అలాంటివారు ఇతరులకు నేర్పారు. ఇలా ఆ టీమ్లోని పదిమంది డాక్టర్లలో ఐదారుగురు, నర్సుల్లో నలుగురైదుగురు, ఇతర సిబ్బందిలో మరికొందరు... తల్లిదండ్రులకు అవసరమైన మేరకు వివరాలను సూచించేంతగా సైన్లాంగ్వేజీలో ప్రాక్టీస్ సాగించారూ, నైపుణ్యం సాధించారు. చిన్నారిని బతికించుకున్నారు. ఆసుపత్రి నుంచి డిశ్చార్జ్ సమయంలో కంటి పరీక్షలూ, న్యూరో... ఇలా అన్ని రకాల పరీక్షలూ నిర్వహించాం. మరీ ముఖ్యంగా వినికిడి పరీక్షలు. ఆ చిన్నారిలో ఎలాంటిలోపాలూ లేవు. అన్నీ నార్మల్. – డాక్టర్ అపర్ణ, క్లినికల్ డైరెక్టర్–నియోనేటాలజీ -

ప్రజారోగ్యంపై ప్రత్యేక శ్రద్ధ
సాక్షి, అమరావతి: ఫ్యామిలీ డాక్టర్, జగనన్న ఆరోగ్య సురక్ష, వైఎస్సార్ ఆరోగ్యశ్రీ తదితర కార్యక్రమాల ద్వారా ప్రజారోగ్యానికి అండగా నిలుస్తున్న వైఎస్ జగన్ ప్రభుత్వం.. ఇప్పుడు మరో అడుగు ముందుకేసింది. వైఎస్సార్ ఆరోగ్యశ్రీ కింద ఉచితంగా చికిత్స పూర్తయిన అనంతరం.. ఆస్పత్రులకు వెళ్లి ఫాలోఅప్ వైద్య సేవలు పొందడం కోసం రోగుల ప్రయాణాలకయ్యే ఖర్చును కూడా వారికి అందించబోతోంది. కన్సల్టేషన్కు రూ.300 చొప్పున.. ఇప్పటికే ఆరోగ్యశ్రీ పథకం కింద అందించే చికిత్సల సంఖ్య(ప్రొసీజర్లు)ను వైఎస్ జగన్ ప్రభుత్వం 3,257కు పెంచింది. అలాగే ఆరోగ్యశ్రీ వైద్య వ్యయ పరిమితిని కూడా రూ.25 లక్షలకు పెంచి పేద, మధ్యతరగతి కుటుంబాలకు కొండంత భరోసా కల్పించింది. అంతేకాకుండా 1,500కు పైగా ప్రొసీజర్లలో చికిత్సల తర్వాత వైద్యులు సూచించిన విశ్రాంత సమయానికి గాను రోగులకు వైఎస్సార్ ఆరోగ్య ఆసరా కింద గరిష్టంగా నెలకు రూ.5 వేల వరకు సాయం అందిస్తోంది. ఇప్పుడు ప్రజారోగ్య పరిరక్షణలో భాగంగా సీఎం జగన్ మరో అడుగు ముందుకు వేశారు. ఆరోగ్యశ్రీ పథకంలోని గుండె, మెదడు, ఆర్థో, పీడియాట్రిక్స్ విభాగాలకు సంబంధించిన 138 ప్రొసీజర్లలో ఏదైనా చికిత్స చేయించుకున్న తర్వాత.. ఏడాదిలోపు రోగులు 4సార్లు వైద్యులను సంప్రదించాల్సి ఉంటుంది. ఆస్పత్రి నుంచి డిశ్చార్జ్ చేసే రోజే.. ఫాలోఅప్ సేవల కోసం రావాల్సిన తేదీలను వైద్యులు చెబుతుంటారు. ఆరోగ్యశ్రీ కింద చికిత్స పొందేవారంతా నిరుపేద, మధ్యతరగతి ప్రజలే. వీరు ప్రయాణాల ఖర్చులకు వెనుకడుగు వేసి ఫాలోఅప్ వైద్య సేవలపై నిర్లక్ష్యం చేస్తున్నారు. దీంతో సమస్య పూర్తిగా నయం కాకపోవడంతో భవిష్యత్లో మళ్లీ ఆరోగ్యపరంగా ఇబ్బందులు ఎదుర్కొంటున్నారు. ఈ నేపథ్యంలో ఆ 138 ప్రొసీజర్లలో ఏదైనా చికిత్స పొందిన వారికి ప్రయాణ చార్జీలను కూడా ప్రభుత్వమే భరించాలని సీఎం జగన్ నిర్ణయించారు. ఒక్కో కన్సల్టేషన్కు రూ.300 చొప్పున చెల్లించాలని ఆదేశాలు జారీ చేశారు. ఈ మేరకు వైద్య, ఆరోగ్య శాఖ ఉత్తర్వులు జారీ చేసింది. అవసరమైన మందులూ అందజేత.. ఫాలోఅప్ కన్సల్టేషన్ సమయంలోనే రోగికి అవసరమైన మందులను కూడా ఆస్పత్రిలో అందజేస్తారు. ఏటా ఆరోగ్యశ్రీ కింద చేసే మొత్తం చికిత్సల్లో 10 శాతం మేర కేసుల్లో ఫాలోఅప్ కన్సల్టేషన్లు అవసరం ఉంటాయని వైద్య శాఖ అంచనా వేసింది. ఫాలోఅప్ కన్సల్టేషన్ వైద్య సేవల పొందేందుకు ప్రభుత్వం ఇలా అదనపు సాయం చేయడం వల్ల రోగులు పూర్తి స్థాయిలో కోలుకుంటారని వైద్య నిపుణులు పేర్కొన్నారు. ఇది ప్రజలకు గొప్ప మేలు చేస్తుందన్నారు. ఆదేశాల అమలుకు చర్యలు చేపట్టాం.. అవసరం ఉన్న ప్రతి ఒక్క రోగి ఫాలోఅప్ కన్సల్టేషన్ సేవలు పొందేలా చర్యలు తీసుకుంటున్నాం. కన్సల్టేషన్కు రూ.300 చొప్పున చెల్లించేలా ప్రభుత్వం ఉత్తర్వులు జారీ చేసింది. వీటిని అమలు చేయడానికి చర్యలు చేపట్టాం. మెడ్కో లాగిన్లో ఓ ప్రత్యేక ఆప్షన్ ఇస్తున్నాం. ఆరోగ్యశ్రీ కింద చికిత్స పొందిన వ్యక్తి ఫాలోఅప్ కన్సల్టేషన్కు హాజరయ్యాడని నిర్ధారిస్తే.. ఆ రోగి, వారి కుటుంబ సభ్యుల బ్యాంక్ ఖాతాల్లో రూ.300 చొప్పున నగదు జమ అవుతాయి. – డీకే బాలాజీ, సీఈవో, డాక్టర్ వైఎస్సార్ ఆరోగ్యశ్రీ -

ముఖ్యమంత్రి తండ్రి ఆరోగ్యం విషమం.. ఐసీయూలో చికిత్స!
రాజస్థాన్ నూతన ముఖ్యమంత్రి భజన్లాల్ శర్మ తండ్రి కిషన్ స్వరూప్ శర్మ ఆరోగ్యం విషమంగా ఉన్నట్లు సమాచారం. మీడియాకు అందిన వివరాల ప్రకారం కిషన్ స్వరూప్ శర్మ.. జైపూర్లోని ఎస్ఎంఎస్ ఆసుపత్రిలోని ఐసీయూ వార్డులో చికిత్స పొందుతున్నారు. వివరాల్లోకి వెళితే సీఎం భజన్లాల్ శర్మ తండ్రి కిషన్ స్వరూప్ శర్మ అకస్మాత్తుగా అనారోగ్యం పాలవడంతో శుక్రవారం అర్థరాత్రి ఎస్ఎంఎస్ ఆసుపత్రికి తరలించారు. వైద్యుల బృందం ఆయనకు పరీక్షలు చేసి, చికిత్సనందిస్తోంది. శుక్రవారం సీఎం భజన్లాల్ శర్మ పుట్టినరోజు.. అదే రోజు ఆయన రాజస్థాన్ ముఖ్యమంత్రిగా ప్రమాణ స్వీకారం చేశారు. బీజేపీ లెజిస్లేచర్ పార్టీ నేత భజన్ లాల్ శర్మ ముఖ్యమంత్రిగా ప్రమాణస్వీకారం చేయడానికి ముందు తల్లిదండ్రుల ఆశీర్వాదం తీసుకున్నారు. దీనికి సంబంధించిన ఫొటోలను అయన సోషల్ మీడియాలో షేర్ చేశారు. కాగా సీఎం భజన్లాల్ శర్మ తండ్రి కిషన్ స్వరూప్ శర్మ శుక్రవారం తన కుమారుడి ప్రమాణ స్వీకారోత్సవ కార్యక్రమానికి హాజరయ్యారు. ఇందుకోసం ఆయన భరత్పూర్ నుంచి జైపూర్ వచ్చారు. అర్థరాత్రి ఆయన ఆరోగ్యం క్షీణించింది. ప్రస్తుతం జైపూర్లోని ఎస్ఎంఎస్ ఆసుపత్రిలో ఆయన చికిత్స పొందుతున్నారు. ఇది కూడా చదవండి: ‘నేనెక్కడికీ వెళ్లడంలేదు’ రోదిస్తున్న మహిళలకు శివరాజ్ భరోసా! -

టైప్ 2 డయాబెటిస్ ఎందుకొస్తుందో కనిపెట్టిన శాస్త్రవేత్తలు!
అధిక సంఖ్యలో ప్రజలు టైప్ 2 డయాబెటిస్తోనే బాధపడుతున్నారు. అప్పటి వరకు బాగానే ఉన్నవాళ్లుకు ఓ నిర్ధిష్ట ఏజ్ వచ్చేటప్పటికీ మధుమేహం అనే దీర్ఘకాలిక వ్యాధి వచ్చేస్తుంది. ఇలా ఎందుకు జరగుతుందనేది వైద్యులకు కూడా తెలియలేదు. ఎందువల్ల ఇన్సులిన్ వ్యవస్థ పనిచేయడం అగిపోతుంది. తగిన స్థాయిలో ఎందుకు ఇన్సులిన్ని ఉత్పత్తి చేయలేకపోతుందనేది వైద్యులకు ఇప్పటికీ అర్థం కానీ ఓ మిస్టరీ. పైగా ఇది దీర్థకాలిక వ్యాధి, దీనికి నివారణ ఉండదు, కేవలం నియంత్రణ మాత్రమే. అలాంటి ఈ టైప్ 2 డయాబెటిస్ ఎందువల్ల వస్తుందో శాస్త్రవేత్తలు కనిపెట్టేశారు. అంతేగాదు ఈ పరిశోధన ఈ వ్యాధికి శాశ్వతంగా చెక్కెపెట్టేందుకు మార్గం సుగమం చేసిందని పరిశోధకులు చెబుతున్నారు. ఇంతకీ ఇది ఎందువల్ల వస్తుందంటే..? సాధారణంగా టైప్ 2 మధుమేహం అనేది శరీరం ఇన్సులిన్కు ప్రతిస్పందించడం ఆపివేయడంతో ప్రారంభమై, చివరికి ఇన్సులిన్ని ఉత్పత్తి చేసే సామర్థ్యాన్ని కోల్పోతుంది. ఇలా ఎందుకు జరగుతుందనేది శాస్త్రవేత్తలకు అర్థం కానీ చిక్కు ప్రశ్న. అందుకోసం మధుమేహం ఉన్న ఎలుకలు, మనుషులపై అధ్యయనాలు కూడా నిర్వహించారు కేస్ వెస్ట్రన్ యూనివర్సిటీ శాస్త్రవేత్తలు. ఇలా ఇన్నులిన్ వ్యవస్థను ప్రభావితం చేస్తున్న కీలక ఎంజైమ్ని గుర్తించారు. దీన్ని స్కాన్(SCAN) అని పిలుస్తారు. ఈ ఎంజైమ్ ఇన్సులిన్ చర్యలకు గ్రాహకంగా పనిచేసే నైట్రిక్ ఆక్సైడ్ వంటి ప్రోటీన్లను ప్రభావితం చేస్తుంది. ఇక్కడ నైట్రిక్ ఆక్సైడ్ కీలకమైన రసాయనం. ఇది ఇన్సులిన్తో సహా హార్మోన్లను నియంత్రిస్తుంది. కాగా, శాస్త్రవేత్తలు మధుమేహం ఉన్న ఎలుకలు, మనుషుల్లో ఈ స్కాన్(SCAN) కార్యచరణను గుర్తించారు. అలాగే ఈ ఎంజైమ్లేని ఎలుకల్లో మధుమేహం రాకుండా ఎలా సేఫ్గా ఉన్నాయో కనుగొన్నారు. ఈ ఎంజైమ్ ఒక్కటిని నిరోధిస్తే మధుమేహం నుంచి రోగులను రక్షించొచ్చని తెలిపారు. ఇక ఈ ఎంజైమ్ని నిరోధించడంపై పలు పరిశోధనలు చేయాల్సి ఉంది. అంతేగాదు ఈ నైట్రిక్ ఆక్సైడ్ని జోడించి ఉండే ఎంజైమ్లు వివిధ రకాల వ్యాధులకు దారితీస్తాయని శాస్త్రవేత్త జోనాథన్ తెలిపారు. అధిక స్థాయి నైటిక్ ఆక్సైడ్ కొరోనరీ ఆర్టరీ వంటి వ్యాధులకు కారణమవుతుందని చెప్పారు. అయితే ఇది రియాక్టివ్ మాలిక్యూల్ కావడం వల్ల నేరుగా దీన్నే లక్ష్యం చేసుకుని తొలగించడం కష్టమని చెప్పారు. (చదవండి: 220 టన్నుల హోటల్ని జస్ట్ 700 సబ్బులతో తరలించారు!) -

గాలి వానలో.. వాన నీటిలో.. రెండేళ్ల చిన్నారిని కాపాడేందుకు..
ఇటీవలి మిచౌంగ్ తుపాను.. దేశంలోని దక్షిణాదిని అతలాకుతలం చేసింది. ఇటువంటి విపత్కర పరిస్థితుల్లో ప్రభుత్వం బాధితులను ఆదుకునేందుకు పలు సహాయక చర్యలు చేపట్టింది. ఈ నేపధ్యంలోనే ఒక ఆసక్తికర ఉదంతం చోటుచేసుకుంది. తమిళనాడులోని తిరువళ్లూరు జిల్లాలోని కడంబత్తూర్కు చెందిన మునుస్వామి(40) మానవత్వానికి ప్రతీకగా నిలిచారు. ల్యాబ్ టెక్నీషియన్ అయిన మునుస్వామి.. క్యాన్సర్తో బాధపడుతున్న రెండేళ్ల చిన్నారి ప్రాణాలను కాపాడేందుకు.. ఈదురు గాలులు, భారీ వర్షం, వరదలతో నిండిన రోడ్లను సైతం లెక్కచేయక దాదాపు 200 కిలోమీటర్ల దూరం ప్రయాణించారు. మునుసామి.. దేశంలోని ప్రముఖ రక్త స్టెమ్ సెల్ దాతల ప్రభుత్వేతర సంస్థ డెట్రాయ్(డీఏటీఆర్ఐ)లో పని చేస్తున్నారు. ఈ సంస్థ రక్త రుగ్మతలతో బాధపడుతున్నవారికి సహాయం అందిస్తుంది. క్యాన్సర్ బాధితల శిశువుకు చికిత్సలో మూలకణాన్ని దానం చేయడానికి ముందుకు వచ్చిన దాతకు గ్రోత్ హార్మోన్ ఇంజెక్షన్ను అందించడానికి మునుస్వామి స్వచ్ఛందంగా ముందుకొచ్చారు. ఆ దాత బాధిత చిన్నారికి తన ఎముక మజ్జను దానం చేయడానికి అండమాన్ నుండి వచ్చి, చెన్నై నగరంలోని పాత పెరుంగులత్తూర్ ప్రాంతంలోని తన బంధువుల ఇంట్లో ఉంటున్నారు. ఈ సందర్భంగా డెట్రాయ్ ఇన్ఛార్జి సుమతి మిశ్రా మీడియాతో మాట్లాడుతూ బోన్ మ్యారో డొనేషన్ రెండు విధాలుగా చేయవచ్చు. బాధిత కుటుంబంలో వారి లేదా జన్యుపరమైన పోలిక కలిగిన వారి నుంచి దీనిని సేకించవచ్చు. అయితే ఆ రెండేళ్ల బాధిత చిన్నారి ప్రాణాలను కాపాడేందుకు.. తన బోన్ మ్యారోను దానం చేసేందుకు ఒక వ్యక్తి ముందుకు వచ్చారన్నారు. వైద్య ప్రక్రియలో తాము రక్త కణాలను వెలికితీసేందుకు, ఐదు రోజుల పాటు దాతకు గ్రోత్ హార్మోన్ల ఇంజెక్షన్లు ఇవ్వాలి. ఇవి ఇచ్చేటప్పుడు గ్యాప్ ఉండకూడదు. అప్పుడే బాధితులకు అవసరమైన మూలకణాలను సేకరించగలమని అన్నారు. ఇలా సంగ్రహించిన స్టెమ్ సెల్ ప్రాసెస్ చేశాక, దానిని బాధితులకు ఉపయోగిస్తామన్నారు. తుఫానుకు ముందు రోజున దాతకు మొదటి డోస్ ఇచ్చాం. తుపాను కారణంగా రెండవ డోస్ ఇవ్వడంపై ఆందోళన చెందాం. దాత ఉంటున్న ప్రాంతంలోని వైద్య నిపుణుల సహాయం కోసం ప్రయత్నించినా ఫలితం లేకపోయింది. ఇంతలో మునుసామి ముందుకు వచ్చారు. ఈ సందర్భంగా మునుసామి మాట్లాడుతూ చిన్నారికి చికిత్స ఆలస్యమైతే ఏమి జరుగుతుందో నాకు తెలుసు. దానిని గుర్తించినంతనే ఈ సాహసానికి దిగాను. మోటార్ సైకిల్పై ఇంటి నుండి ఉదయం 9 గంటలకు బయలుదేరాను. జాతీయ రహదారులు ఎక్కడికక్కడ జలమయమంగా ఉన్నాయి. రోడ్లు కనిపించడం లేదు. పెరంబక్కం వైపు వెళ్ళాను. చెన్నైకి వెళ్లే హైవేలను కనెక్ట్ అయ్యేందుకు ఒక అండర్ పాస్ దాటాలి. ఇది జలమయంగా ఉండటంతో మరో మార్గంలో వెళ్లాను. శ్రీపెరంబుత్తూరు నుండి పూనమల్లి రోడ్డు మీదుగా చెన్నై ఔటర్ రింగ్ రోడ్డులోకి ప్రవేశించానని మునుసామి తన ప్రయాణాన్ని గుర్తు చేసుకున్నారు. కాగా పాత పెరుంగళూరు రహదారిని కలిపే వంతెన జలమయం కావడంతో పోలీసులు అటువైపు వెళ్లడాన్ని అడ్డుకోవడంతో బైక్ని వంతెనపై ఆపి నడిచానని, అలా మూడు కిలోమీటర్ల నడిచి, తరువాత ఈదుకుంటూ చివరికి దాత ఇంటికి చేరుకుని, దాతకు ఇంజిక్షన్ ఇచ్చానని తెలిపారు. తరువాత దాత కుటుంబ సభ్యులు వర్షం తగ్గేవరకూ ఇంటిలోనే ఉండాలని కోరినప్పటికీ, మునుస్వామి తన ఇంటికి తిరిగి బయలుదేరాడు. ఆ మరుసటి కూడా రోజు దాతకు మునుస్వామి ఇంజెక్షన్ ఇచ్చాడు. కదంబత్తూర్లోని మునుస్వామి ఇంటి నుండి దాత ఇల్లు 200 కిలోమీటర్ల దూరంలో ఉంది. ఇది కూడా చదవండి: రామాలయ నూతన అర్చకులకు శిక్షణ ప్రారంభం -

రోడ్డు ప్రమాద బాధితులకు ఉచిత చికిత్స..! కేంద్రం కీలక నిర్ణయం
ఢిల్లీ: రోడ్డు ప్రమాద బాధితుల విషయంలో కేంద్రం కీలక నిర్ణయం తీసుకుంది. రోడ్డు ప్రమాదాల్లో గాయపడ్డవారికి ఉచిత వైద్యం అందేలా నూతన విధానాన్ని రూపొందించింది. మరో మూడు నెలల్లో దేశవ్యాప్తంగా అందుబాటులోకి తీసుకురావాలని కేంద్ర రోడ్డు రవాణా రహదారుల మంత్రిత్వ శాఖ యోచిస్తోంది. “ప్రమాదంలో గాయపడిన బాధితులకు నగదు రహిత వైద్య చికిత్స అందించడం మోటారు వాహన చట్టం 2019 సవరణలో భాగం. కొన్ని రాష్ట్రాలు దీనిని ఇప్పటికే అమలు చేశాయి. అయితే ఇప్పుడు ఆరోగ్య కుటుంబ సంక్షేమ మంత్రిత్వ శాఖతో కలిసి రోడ్ల మంత్రిత్వ శాఖ దీనిని దేశవ్యాప్తంగా పూర్తిగా అమలు చేయనుంది” అని రోడ్డు రవాణా, హైవేస్ సెక్రటరీ అనురాగ్ జైన్ చెప్పారు. సుప్రీం కోర్టు తీర్పునకు అనుగుణంగా ప్రమాదం జరిగిన వెంటనే సమీప ఆసుపత్రిలో ఉచిత వైద్య సాయం కల్పించడమే దీని ఉద్దేశమని అనురాగ్ జైన్ తెలిపారు. గోల్డెన్ అవర్ (ప్రమాదం జరిగిన గంటలోపే)తో సహా రోడ్డు ప్రమాద బాధితులందరికీ దీన్ని వర్తింపజేస్తామన్నారు. వచ్చే మూడు, నాలుగు నెలల్లో ఇది అందుబాటులోకి రానుందన్నారు. ఇదీ చదవండి: మూడు రాష్ట్రాల ముఖ్యమంత్రులు ఖరారు!? -

వైట్ లంగ్ సిండ్రోమ్ అంటే..? చిన్నారులకే ఎందుకొస్తోంది?
వైట్ లంగ్ సిండ్రోమ్ ప్రపంచ దేశాలను వణికిస్తోంది. నాలుగేళ్ల క్రితం వచ్చిన కోవడ్ మహమ్మారిలా నెమ్మదిగా పెరుతుగున్నాయి ఈ సిండ్రోమ్ కేసులు. అదికూడా ప్రధానంగా చిన్నారులే అధికంగా ఈ వ్యాధి బారిన పడుతున్నారు. న్యూమెనియాకు సంబంధించిన మిస్టీరియస్ వ్యాధిగా పరిశోధకులు వెల్లడించడంతో సర్వత్రా భయాందళోనలు వ్యక్తమయ్యాయి. ముఖ్యంగా చైనాలోనే ఈ వ్యాధులు ప్రబలంగా ఉన్నాయి. సీజనల్గా వచ్చే వ్యాధేనని, శీతకాలం కావడం వల్ల కేసులు పెరుగుతన్నాయని చైనా వివరణ ఇచ్చింది. పైగా కరోనా మహమ్మారి అంతా తీవ్రంగా లేదని తెలిపింది. అసలు ఎంతకీ ఏంటీ వైట్ లంగ్ సిండ్రోమ్? దేని వల్ల వస్తుందంటే.. వైట్ లంగ్ సిండ్రోమ్ అంటే ఏమిటి? ఛాతీలో పేరుకుపోయి తెల్లటి పాచెస్ లాంటి ద్రవం పేరుకుని ఉంటే దాన్ని 'వైట్ లంగ్ సిండ్రోమ్' అంటారు. ఇది అక్యూట్ రెస్పీరేటరీ డిస్ట్రెస్, పల్మనరీ అల్వియోలార్ మైక్రోలిథియాసిస్, సిలికా సంబంధిత శ్వాసకోశ వ్యాధులకు దారితీస్తుంది. దీని కారణంగా శ్వాస తీసుకోవడం ఇబ్బందిగా ఉంటుంది. నిజం చెప్పాలంటే ఇలాంటి శ్వాస సంబంధిత సమస్యలు ఊపిరితిత్తుల్లో ద్రవం నిండినప్పడూ లేదా ఊపిరితిత్తుల్లోని గాలి సంచుల్లో కాల్షియం నిక్షేపాలు ఉన్నప్పుడూ సంభవిస్తాయి. లక్షణాలు.. సాధార శ్వాస సంబంధిత వ్యాధుల్లో వచ్చే సంకేతాలనే చూపిస్తుంది. ముఖ్యంగా దగ్గు, ఛాతీ నొప్పి, జ్వరం, అలసట తదితర లక్షణాలు కనిపిస్తాయి. కారణాలు.. కచ్చితమైన కారణాలు ఇంకా తెలియరాలేదు. కానీ ఇది కోవిడ్-19కి సంబంధించిన ఇన్ఫ్లుఎంజా లేదా కోవిడ్-19 వంటి వైరస్లు ఊపిరితిత్తుల గాలి సంచులను దెబ్బతీయడం వల్ల సంభవించినట్లు అనుమానిస్తున్నారు శాస్త్రవేత్తలు. మైక్రోప్లాస్మా న్యూమెనియా అనే బ్యాక్టీరియా ఊపిరితిత్తుల్లో ఇన్ఫెక్షన్ కలిగించడం వల్ల ఈ సిండ్రోమ్కి దారితీసి ఉండొచ్చని భావిస్తున్నారు . అలాగే సిలికా ధూళి లేదా ఇతర కాలుష్య కారకాలను పీల్చడం లేదా పర్యావరణ కారకాలు తదితరాలు ఈ వైట్ లంగ్ సిండ్రోమ్ ప్రధాన కారణమై ఉండొచ్చని చెబుతున్నారు పరిశోధకులు. చికిత్స.. యాంటీబయాటిక్స్, యాంటీవైరల్, ఆక్సిజన్ థెరపీ, కార్టికోస్టెరాయిడ్స్ వంటి వాటితో ఈ వ్యాధిని నివారించడం జరుగుతుందని వైద్యులు చెబుతున్నారు. వ్యాధి తీవ్రతను బట్టి చికిత్స ఇవ్వడం జరుగుతుందని అన్నారు. అదే టైంలో ఈ వ్యాధి తగ్గడం అనేది రోగి ఆరోగ్యంపై ఆధారపడింది. సత్వరమే చికిత్స తీసుకోవడం వల్ల ఊపిరితిత్తులకు ఎలాంటి నష్టం వాటిల్లదని లేదంటే పరిస్థితి సివియర్ అవుతుందని అన్నారు. (చదవండి: నిమోనియా.. అస్సలు నిర్లక్ష్యం చేయొద్దు, ఇవి పాటిస్తున్నారా?) -

ఆ వయసులో పెళ్లి చేసుకుంటే పిల్లలు వైకల్యంతో పుడతారా?
నాకిప్పుడు 30 ఏళ్లు. పెళ్లై ఏడాది అవుతోంది. ఈ వయసులో ప్రెగ్నెన్సీ వస్తే మానసిక వైకల్యం ఉన్న పిల్లలు పుట్టే చాన్స్ ఎక్కువ అంటున్నారు. నాకు భయంగా ఉంది. పిల్లల కోసం మందులు వాడాలా? నిజంగానే మానసిక వైకల్యంతో పిల్లలు పుడతారా? – మాదిరాజు శ్యామల, కొల్లాపూర్ మీకు పెళ్లై ఏడాది అవుతోంది అంటున్నారు. మీరిప్పటికిప్పుడు ప్రెగ్నెన్సీకి ప్లాన్ చేసినా పరవాలేదు. 35 ఏళ్లు దాటిన తరువాత జన్యులోపాలు, మెదడులోపాలు.. ముఖ్యంగా డౌన్ సిండ్రోమ్తో పిల్లలు పుట్టే అవకాశాలు ఎక్కువ. లేట్ మ్యారెజెస్ వల్ల ఈ రోజుల్లో 30 ఏళ్లు దాటిన తర్వాతే తొలిచూలు కాన్పులను చూస్తున్నాం. ఒకవేళ మీరు ప్రెగ్నెన్సీ కోసం ప్లాన్ చేసుకోవాలి అనుకుంటే గనుక ఫోలిక్ యాసిడ్ 5ఎమ్జీ మాత్రలు, బి– కాంప్లెక్స్ మాత్రలను తీసుకోవాలి. ఇలా చేయడం వల్ల పుట్టబోయే బిడ్డలో స్పైన్, నర్వ్ ప్రాబ్లమ్స్ తక్కువుంటాయి. మీది మేనరికం అయితే.. ఒకసారి జెనెటిక్ కౌన్సెలర్స్ని కలవాలి. కేవలం వయసు ఎక్కువ ఉండటం వల్ల మాత్రమే అంగవైకల్యం వస్తుందనే భయాన్ని పెట్టుకోకండి. ప్రెగ్నెన్సీ కన్ఫర్మ్ అయిన తరువాత హైరిస్క్ ప్రెగ్నెన్సీస్ని చూసే ఆసుపత్రిలోని డాక్టర్ని సంప్రదించండి. 3వ నెల, 5వ నెలల్లో ఫీటల్ మెడిసిన్ స్పెషలిస్ట్తో స్కాన్స్ చేయించుకుంటే చాలావరకు కంజెనిటల్ అబ్నార్మలిటీస్ని కనిపెడతారు. 30 ఏళ్ల వయసు దాటిన గర్భిణీలకు.. 11–12 వారాల ప్రెగ్నెన్సీలో డౌన్ సిండ్రోమ్ స్క్రీనింగ్ అని స్కాన్, రక్త పరీక్ష తప్పకుండా చేస్తారు. దీనిద్వారా మూడు రకాల క్రోమోజోమ్ ప్రాబ్లమ్స్ని కనిపెట్టవచ్చు. ఒకవేళ వాటి ఫలితం పాజిటివ్గా వస్తే అడ్వాన్స్డ్ టెస్ట్స్ లాంటివి హైరిస్క్ ప్రెగ్నెన్సీస్ని చూసే ఆసుపత్రుల్లో అందుబాటులో ఉంటాయి. మీరు ప్రెగ్నెన్సీ కోసం ఇప్పటికే ఏమైనా ప్రయత్నించారా? ఒకవేళ ప్రయత్నించినా రాకపోతే .. భార్య, భర్తకు కొన్ని పరీక్షలను చేయించుకోమని సూచిస్తారు. ఆ పరీక్షల్లో ఏమైనా సమస్యలు ఉన్నట్లు తేలితే అవి సరిచేసి.. ప్రెగ్నెన్సీ రావడానికి మందులు ఇస్తారు. మీరు ఒకసారి గైనకాలజిస్ట్ని కలసి రొటీన్ చెకప్ చేయించుకోండి. ప్రెగ్నెన్సీకి ప్లాన్చేసే వాళ్లు ప్రెగ్నెన్సీకి ముందే ప్రికాన్సెప్షనల్ కౌన్సెలింగ్కి వెళితే మంచిది. ప్రాపర్ మెడికేషన్స్, సమస్యల నివారణ గురించి చర్చిస్తారు. -డా.భావన కాసు గైనకాలజిస్ట్ – ఆబ్స్టెట్రీషియన్ హైదరాబాద్ -

దేశంలో కొత్తగా 88 కరోనా కేసులు.. 400 మందికి చికిత్స!
గతంలో కరోనా వైరస్ విజృంభణతో దేశం అతలాకుతలమైపోయింది. లక్షల మంది మృత్యువాత పడ్డారు. వ్యాక్సినేషన్ తర్వాత కొంత ఉపశమనం లభించింది. కరోనా కేసులు తగ్గుముఖం పట్టాయి. అయితే ఈ మహమ్మారి ఇంకా మన మధ్య నుంచి పోలేదు. భారత్లో కొత్తగా 88 కరోనా కేసులు నమోదయ్యాయి. అలాగే 396 మంది కరోనా బాధితులు చికిత్స పొందుతున్నారని కేంద్ర ఆరోగ్య మంత్రిత్వ శాఖ తెలిపింది. ఇప్పటివరకూ కరోనా కారణంగా ప్రాణాలు కోల్పోయిన వారి సంఖ్య 5,33,300. కరోనా సోకిన వారి సంఖ్య 4,50,02,103. మంత్రిత్వ శాఖ వెబ్సైట్ ప్రకారం కరోనా నుండి కోలుకున్న వారి సంఖ్య 4,44,68,407కు పెరిగింది. దేశంలో కరోనా నుండి కోలుకున్నవారి శాతం 98.81 కాగా, మరణాల రేటు 1.19 శాతం. దేశంలో ఇప్పటివరకు మొత్తం 220.67 కోట్లకు పైగా కోవిడ్ -19 వ్యాక్సిన్లు అందించారు. కాగా సిమ్లాలోని ఇందిరా గాంధీ మెడికల్ కాలేజ్ అండ్ హాస్పిటల్ (ఐజీఎంసీ)లో కరోనా పాజిటివ్తో ఒక మహిళ మృతి చెందింది. ఇది కూడా చదవండి: భోపాల్ విషాదానికి 39 ఏళ్లు.. ఆ రోజు ఏం జరిగింది? -

మలబద్దకానికి ఇలా చెక్ పెట్టండి!
మలబద్దకం చాలా ఇబ్బంది కలిగించే సమస్య. ఉరుకులు పరుగుల జీవితంలో సరైన జీవనశైలి లేకపోవడం వల్ల మలబద్ధకం సమస్య పెరుగుతుంది. ఇది మొత్తం శరీరాన్ని ప్రభావం చూపిస్తుంది. జీర్ణక్రియ సరిగా లేకపోవడం, ఫిజికల్ ఇన్ ఆక్టివిటీ ఇలా మొదలైన కారణాల వల్ల కాన్స్టిపేషన్ సమస్య వస్తుంది. దీనికి ఇప్పటివరకు శాశ్వత పరిష్కారం లేదు. తాజాగా ప్రోబయోటిక్ బిఫిడోబాక్టీరియా లాంగమ్తో మలబద్దకానికి చెక్ పెట్టొచ్చని సైంటిస్టులు తేల్చారు. ప్రస్తుతం నాలుగు మిలియన్ల మంది అమెరికన్లు మలబ్దకం సమస్యతో బాధపడుతున్నారు. దీనికి చాలా కారణాలు ఉన్నాయి. ముఖ్యంగా రోజువారి బిజీలైఫ్లో సరైన లైఫ్స్టైల్ అనుసరించకపోవడం ప్రధాన కారణంగా వైద్యులు చెబుతున్నారు. సాధ్యమైనంత త్వరగా సమస్యను పరిష్కరించకపోతే మలబద్దకం వల్ల సమస్య తీవ్రమైన గుండెజబ్బులు, క్యాన్సర్ వంటి సమస్యలు కూడా వచ్చే అవకాశం ఉంది. తాజాగా జియాంగ్నాన్,హైనాన్తో పాటు హాంకాంగ్ యూనివర్సిటీకి చెందిన సైంటిస్టులు మలబద్దకానికి సరైన పరిష్కారాన్ని కనుగొన్నారు. ప్రోబయోటిక్ బిఫిడోబాక్టీరియా లాంగమ్తో మలబద్దకానికి చెక్ పెట్టొచ్చని తేల్చారు.ప్రోబయోటిక్స్ జీర్ణాశయంలోని ప్రయోజనకరమైన బాక్టీరియా. ఇది గట్ మైక్రోబయోమ్ను మెరుగుపర్చడంతో పాటు గుండె ఆరోగ్యాన్ని నియంత్రించడంలో సహాయపడుతుంది. ప్రోబయోటిక్స్ గట్లో చెడు బ్యాక్టీరియా పెరిగే అవకాశాన్ని కూడా తగ్గిస్తుంది. ప్రోబయోటిక్ బిఫిడోబాక్టీరియాలోని Bలాంగమ్లోని కొన్ని జన్యువులు, abfA జన్యు సమూహాన్ని కలిగి ఉన్నాయని ఇది ప్రేగు కదలికలను పెంచి డైజెస్టిన్ హెల్త్కి సహాయపడుతుందని పేర్కొన్నారు. బిఫిడోబాక్టీరియం లాక్టిస్ అనే బ్యాక్టీరియా జీర్ణవ్యవస్థను నియంత్రించడంలో సహాయపడుతాయి. ఈ రీసెర్చ్ కోసం మలబద్ధకం ఉన్న ఎలుకలకు abfA క్లస్టర్ లేకుండా B.లాంగమ్ ఇచ్చినప్పుడు, ఎలాంటి ప్రభావం చూపించలేకపోయింది. దీన్ని బట్టి abfA క్లస్టర్ మలబద్దకానికి చికిత్సకు కీలకమని కనుగొన్నారు. -

క్యాన్సర్ చికిత్సలో అత్యాధునిక ట్రీట్మెంట్.. మొదటి హాస్పిటల్గా గుర్తింపు
అపోలో క్యాన్సర్ సెంటర్ సరికొత్త మైలురాయిని చేరుకుంది.దక్షిణాసియాలో మొట్టమొదటి సైబర్నైఫ్(CyberKnife® S7™ FIM) రోబోటిక్ రేడియో సర్జరీ సిస్టమ్ను అపోలో క్యాన్సర్ సెంటర్లో ప్రవేశపెట్టారు.సైబర్నైఫ్ సిస్టమ్ అనేది క్యాన్సర్, చికిత్స చేయలేని క్యాన్సర్ కణితులకు రేడియేషన్ థెరపీని అందించే నాన్-ఇన్వాసివ్ చికిత్స. ఇది మెదడు, ఊపిరితిత్తులు, వెన్నెముక, ప్రోస్టేట్ ,పొత్తికడుపు క్యాన్సర్లతో సహా శరీరం అంతటా క్యాన్సర్ పరిస్థితులకు చికిత్స చేయడానికి ఉపయోగపడుతుంది. శస్త్రచికిత్సకు ప్రత్యామ్నాయంగా ఈ విధానం అందుబాటులో ఉంది. గతంలో రేడియేషన్తో చికిత్స పొందిన రోగులు, మెటాస్టాటిక్ గాయాలు పునరావృత క్యాన్సర్లు ఉన్నవారు కూడా సైబర్నైఫ్ చికిత్స తీసుకోవచ్చు. సైబర్నైఫ్ సిస్టమ్ అనేది రేడియేషన్ డెలివరీ పరికరాన్ని కలిగి ఉన్న ఏకైక రేడియేషన్ డెలివరీ సిస్టమ్. దీన్ని లీనియర్ యాక్సిలరేటర్ అని పిలుస్తారు, రేడియేషన్ థెరపీలో ఉపయోగించే హై-ఎనర్జీ X-కిరణాలు లేదా ఫోటాన్లను పంపిణీ చేయడానికి నేరుగా రోబోట్పై అమర్చబడుతుంది. ఇది వేలాది బీమ్ కోణాల నుంచి మోతాదులను అందించడానికి,శరీరంలో ఎక్కడైనా డెలివరీ ఖచ్చితత్వానికి కొత్త ప్రమాణాన్ని సెట్ చేయడానికి రోబోట్ను ఉపయోగిస్తారు. అపోలో క్యాన్సర్ సెంటర్లో గత 15 సంవత్సరాలుగా సైబర్నైఫ్ టెక్నాలజీని ఉపయోగించడంలో నైపుణ్యం కలిగిన నిపుణుల బృందం ఉంది. ఇప్పటివరకు, ఇక్కడ మూడు వేల క్యాన్సర్ కేసులను పర్యవేక్షించారు.ఇప్పుడు సైబర్నైఫ్ సిస్టమ్ను ప్రారంభించి క్యాన్సర్ చికిత్సకు సంబంధించిన విధానాన్ని విప్లవాత్మకంగా ప్రారంభించి దక్షిణాసియాలో మొదటి సంస్థగా నిలిచింది.సైబర్నైఫ్లో సర్టిఫైడ్ ఫెలోషిప్ శిక్షణా కార్యక్రమాన్ని అందించినందుకు గానూ అపోలో క్యాన్సర్ సెంటర్ దేశంలోనే మొదటి సంస్టగా గుర్తింపు పొందింది. సీనియర్ కన్సల్టెంట్ – రేడియేషన్ ఆంకాలజీ డాక్టర్ మహదేవ్ పోతరాజు మాట్లాడుతూ..సైబర్నైఫ్ చికిత్సలుసాధారణంగా 1-5 సెషన్లలో నిర్వహించబడతాయి. చికిత్స వ్యవధి సాధారణంగా 30-90నిమిషాల వరకు ఉంటుంది. ఈ ట్రీట్మెంట్లో అనస్థీషియా లేదా కోతలు అవసరం లేదు.చాలా మంది రోగులు చికిత్స సమయంలో రోజువారీ కార్యకలాపాలను కొనసాగించడానికి వీలు కల్పిస్తుంది అని అన్నారు. -

అందుబాటులోకి ఆధునిక వైద్యం
సాక్షి, అమరావతి: రాష్ట్రంలోని అన్ని ప్రభుత్వ బోధనాస్పత్రుల్లో గుండె జబ్బులకు అత్యాధునిక చికిత్సలు అందించేందుకు సీఎం జగన్ ప్రభుత్వం సదుపాయాలు కలి్పస్తోంది. ఇందులో భాగంగా కర్నూలు, కాకినాడ జీజీహెచ్లలో క్యాథ్ల్యాబ్ సేవలు త్వరలో ప్రారంభం కానున్నాయి. ఒక్కోచోట రూ.6 కోట్ల చొప్పున నిధులను వెచ్చిస్తోంది. కర్నూలు జీజీహెచ్లో ఇప్పటికే క్యాథ్ ల్యాబ్ యంత్రాలు అమర్చడం పూర్తయింది. ఈ వారంలోనే ట్రయల్ రన్ను ప్రారంభించబోతున్నారు. కాకినాడ జీజీహెచ్లో యంత్రాలు అమర్చే ప్రక్రియ రెండు వారాల్లో పూర్తి కానుంది. గుండె వైద్య సేవల విస్తరణ మారిన జీవన విధానాలు, ఆహార అలవాట్ల కారణంగా చిన్న వయసు వారు సైతం గుండె జబ్బుల బారినపడుతున్నారు. గుండెపోటు బాధితులకు అత్యంత వేగంగా చికిత్స అందించడం ద్వారా మరణాల నియంత్రణపై సీఎం జగన్ ప్రభుత్వం ప్రత్యేక శ్రద్ధ పెట్టింది. దీనికోసం ఎమర్జెన్సీ కార్డియాక్ కేర్ (ఈసీసీ) కార్యక్రమాన్ని కర్నూలు, గుంటూరు, తిరుపతి, విశాఖ జిల్లాల్లో పైలట్ ప్రాజెక్ట్గా అమలు చేస్తోంది. మరోవైపు పాత 11 జీజీహెచ్లలో అన్నిచోట్ల కార్డియాలజీ, కార్డియోథొరాసిక్ వాసు్కలర్ సర్జరీ (సీటీవీఎస్) సేవలు విస్తరించడానికి చర్యలు తీసుకుంటున్నారు. 11 పాత వైద్య కళాశాలలు ఉండగా.. విశాఖపట్నం, కాకినాడ, విజయవాడ, గుంటూరు, అనంతపురం, కర్నూలు కళాశాలలకు అనుబంధంగా పనిచేస్తున్న జీజీహెచ్లలో కార్డియాక్, సీటీవీఎస్ విభాగాలు సేవలందిస్తున్నాయి. శ్రీకాకుళం, ఒంగోలు, నెల్లూరు, తిరుపతి, కడప జీజీహెచ్లలో కార్డియాలజీ, సీటీవీఎస్ విభాగాలను ప్రభుత్వం ఏర్పాటు చేస్తోంది. ఆయా విభాగాల ఏర్పాటు, సేవలు అందుబాటులోకి తేవడానికి వీలుగా 9 ఫ్రొఫెసర్, 9 అసోసియేట్, 7 అసిస్టెంట్ ప్రొఫెసర్ పోస్టులు కలిపి.. పర్ఫ్యూజనిస్ట్, క్యాథల్యాబ్, ఈసీజీ టెక్నీషియన్ ఇలా 94 పోస్టులను ఇప్పటికే మంజూరు చేశారు. ఈ ఐదు చోట్ల క్యాథ్ల్యాబ్ ఏర్పాటుకు ఇప్పటికే డీఎంఈ ప్రభుత్వానికి ప్రతిపాదనలు పంపింది. సమస్య నిర్ధారణ.. చికిత్సలో కీలకం రక్తనాళాలు, హృదయ సంబంధిత సమస్యలను నిర్ధారించి.. చికిత్స నిర్వహించడంలో క్యాథ్ ల్యాబ్లదే ముఖ్య పాత్ర. గుండెపోటు సంబంధిత లక్షణాలున్న వారికి యాంజియోగ్రామ్ పరీక్షచేసి స్టెంట్ వేయడం, గుండె కొట్టుకోవడంలో సమస్యలున్న వారికి పేస్మేకర్ అమర్చడం క్యాథ్ ల్యాబ్ ద్వారానే చేపడతారు. ప్రభుత్వం హబ్ అండ్ స్పోక్ విధానంలో అమలు చేస్తున్న ఈసీసీ కార్యక్రమంలో క్యాథ్ ల్యాబ్ సౌకర్యం ఉన్న బోధనాస్పత్రులు హబ్లుగా వ్యవహరిస్తున్నాయి. వీటికి ఏపీవీవీపీ ఆస్పత్రులను అనుసంధానం చేసి గుండెపోటు లక్షణాలతో వచ్చే వారికి గోల్డెన్ అవర్లో చికిత్సలు అందిస్తున్నారు. పూర్తిస్థాయిలో కార్డియాక్ కేర్ క్యాథ్ ల్యాబ్ ఏర్పాటుతో పూర్తిస్థాయి ఎమర్జెన్సీ కార్డియాక్ కేర్ ఆస్పత్రిగా కర్నూలు జీజీహెచ్ రూపాంతరం చెందింది. గుండెకు సంబంధించిన అన్నిరకాల వైద్య సేవలు ఇక్కడ అందుబాటులోకి వచ్చినట్టవుతుంది. రాయలసీమ వాసులకు వైద్యపరంగా పెద్దన్నగా వ్యవహరిస్తున్న ఆస్పత్రిలో పూర్తిస్థాయిలో క్యాథ్ల్యాబ్ కూడా అందుబాటులోకి రావడం శుభపరిణామం. ఇది పేద, మధ్యతరగతి ప్రజలకు ఎంతో మేలు చేకూరుస్తుంది. – డాక్టర్ ప్రభాకర్రెడ్డి, సీటీవీఎస్ విభాగాధిపతి, కర్నూలు జీజీహెచ్ -

ఎవరికీ కనిపించనివి కనిపిస్తున్నాయా?
‘సర్, చూడండీ.. అతను ఇక్కడే ఉన్నాడు. ఆ తలుపు చాటు నుంచి చూస్తున్నాడు’ అంది శోభ. నిజానికి అక్కడెవ్వరూ లేరు. అయినా ‘అతనెవరూ?’ అని అడిగాను. ‘తెలీదు సర్. కానీ నేను ఎక్కడికి వెళ్తే అక్కడికి వస్తున్నాడు. ఆఖరికి వాష్రూమ్కి కూడా. అందుకే స్నానం చేయడం కూడా మానేశా. ’‘ఎన్నాళ్ల నుంచీ ఇలా జరుగుతోంది? ’‘రెండు నెలల నుంచి సర్. ’‘ఇంకా ఏం జరుగుతోంది? ’‘నిన్ను చంపేస్తా అంటున్నారు సర్. ’‘ఎవరంటున్నారు? ’‘ఎవరో తెలియదు సర్. నాలోంచే మాటలు వినిపిస్తున్నాయి. చాలా భయమేస్తోంది. అందుకే ఎక్కడికీ వెళ్లడం లేదు. ’‘సర్లెండి. వాళ్లతో నేను మాట్లాడతాను’ అని ధైర్యం చెప్పా. శోభ ఒక గృహిణి. భర్త సాఫ్ట్వేర్ ఉద్యోగి. ఇద్దరు పిల్లలు. అందమైన కుటుంబం. అయితే గత రెండు నెలలుగా శోభ ప్రవర్తనలో విపరీతమైన మార్పులు కనిపిస్తున్నాయి. తనతో ఎవరో మాట్లాడుతున్నారని, తనకు ఎవరో కనిపిస్తున్నారని, తనను చంపేందుకు ప్రయత్నిస్తున్నారని భయపడుతూ తన గది నుంచి బయటకు రావడంలేదు. మొదట సర్ది చెప్పాలని ప్రయత్నించిన భర్త తన ప్రయత్నాలు విఫలం కావడంతో కౌన్సెలింగ్ సెంటర్కు తీసుకువచ్చారు. శోభ డెల్యూజన్స్, హెలూసినేషన్స్తో బాధపడుతోందని అర్థమైంది. సైకో డయాగ్నసిస్ అనంతరం ఆమె స్కిజోఫ్రీనియాతో బాధపడుతోందని నిర్ధారించుకుని చికిత్సకోసం సైకియాట్రిస్ట్కు రిఫర్ చేశాను. తీవ్రమైన మానసిక రుగ్మత స్కిజోఫ్రీనియా తీవ్రమైన మానసిక రుగ్మత. అది మెదడు పనితీరుకు అంతరాయం కలిగిస్తూ ఆలోచనలు, జ్ఞాపకశక్తి, ప్రవర్తనలో జోక్యం చేసుకుంటుంది. దానివల్ల రోజువారీ జీవితం కష్టంగా మారుతుంది. ఇది లక్షకు 220 మందిలో కనిపిస్తుంది. ప్రాణాంతకం కాదు. కానీ ప్రమాదకరమైన, హానికరమైన ప్రవర్తనలకు దారితీయవచ్చు. మూడింట ఒక వంతు మందిలో లక్షణాలు కాలక్రమేణా తీవ్రం అవుతాయి. పదిశాతం మంది ఆత్మహత్య చేసుకుంటున్నారు. అందువల్ల సక్రమంగా చికిత్స చేయిస్తూ, జాగ్రత్తగా కనిపెట్టుకుని ఉండాలి. మూడు ప్రధానకారణాలు.. స్కిజోఫ్రీనియాకు నిర్దిష్టంగా ఒక కారణమంటూ లేదు. వివిధ కారణాల వల్ల సంభవిస్తుందని నిపుణులు భావిస్తున్నారు. చుట్టూ ఉన్న పరిస్థితులు, ఆటో ఇమ్యూన్ వ్యాధులు, తీవ్రమైన ఒత్తిడి కారణాలు కాగలవు. అలాగే గర్భధారణ సమయంలో తల్లి అనారోగ్యం, తక్కువ బరువుతో పుట్టడం వల్ల కూడా స్కిజోఫ్రీనియా వచ్చే ప్రమాదం పెరుగుతుంది. యుక్తవయసులో భారీగా గంజాయి వాడకం వల్ల కూడా ఈ వ్యాధి వచ్చే ప్రమాదం ఉంది. కుటుంబంలో స్కిజోఫ్రీనియా ఉంటే వచ్చే ప్రమాదం ఎక్కువ. స్కిజోఫ్రీనియాకు మూడు ప్రధాన కారణాలు: 1. సెల్–టు–సెల్ కమ్యూనికేషన్ కోసం మీ మెదడు ఉపయోగించే రసాయన సంకేతాలలో అసమతుల్యత. 2. పుట్టుకకు ముందు మెదడు అభివృద్ధి సమస్యలు. 3. మెదడులోని వివిధ ప్రాంతాల మధ్య కనెక్షన్లు నష్టపోవడం. శాశ్వత చికిత్స లేదు.. స్కిజోఫ్రీనియాను శాశ్వతంగా నయం చేసే చికిత్స లేదు. అయితే చికిత్సతో లక్షణాలను మేనేజ్ చేయవచ్చు. కొద్దిమంది పూర్తిగా కోలుకోవచ్చు. స్కిజోఫ్రీనియా చికిత్సలో సాధారణంగా యాంటీసైకోటిక్స్ మందులు ఉపయోగిస్తారు. ఇవి సెల్–టు–సెల్ కమ్యూనికేషన్ కోసం మెదడు స్రవించే రసాయనాలను అడ్డుకుంటాయి ∙కాగ్నిటివ్ బిహేవియరల్ థెరపీ (ఇఆఖీ) వంటి టాక్ థెరపీ పద్ధతులు పరిస్థితిని ఎదుర్కోవటానికి సహాయపడతాయి. ఇతర చికిత్సలు పని చేయకపోతే వైద్యులు ఎలక్ట్రోకన్వల్సివ్ థెరపీ (ఉఇఖీ)ని సిఫార్సు చేయవచ్చు ∙స్కిజోఫ్రీనియా ఉన్న వ్యక్తులు క్రమం తప్పకుండా మందులు తీసుకోవాలి. వైద్యులు చెప్పకుండా ఆపకూడదు నిర్దేశించినట్లుగా డాక్టర్ని సంప్రదించాలి. ఎలాంటి సైడ్ ఎఫెక్ట్స్ ఉన్నా చర్చించాలి. ∙మద్యం, మాదక ద్రవ్యాలను పూర్తిగా నివారించాలి ∙కుటుంబ సభ్యుల సహకారం చాలా అవసరం. ఐదు ప్రధాన లక్షణాలు.. స్కిజోఫ్రీనియాతో బాధపడుతున్న వ్యక్తులు లక్షణాలను గుర్తించలేరు. కానీ చుట్టూ ఉన్నవారు గుర్తించవచ్చు. దీనికి ఐదు ప్రధాన లక్షణాలు ఉన్నాయి. వీటిలో ఏ మూడు లక్షణాలు నెలకు పైబడి కనిపించినా వెంటనే సైకాలజిస్ట్ లేదా సైకియాట్రిస్ట్ను సంప్రదించాలి. సైకోడయాగ్నసిస్తో పాటు వైద్య పరీక్షల అనంతరం నిర్ధారణ చేసుకోవాలి. 1. కొన్ని నమ్మకాలు తప్పు అని చాలా సాక్ష్యాలు ఉన్నప్పటికీ అవి నిజమేనన్న భ్రమలో ఉండటం. 2. ఎవరికీ వినిపించని స్వరాలను వినడం, ఎవరూ చూడలేని వాటిని చూడటం. అలాగే వాసన, రుచి చూడగలగడం. 3. ఆలోచనల్లో గందరగోళం వల్ల మాటల్లో కూడా స్పష్టత లేకపోవడం. అసంబద్ధంగా మాట్లాడటం. 4. చుట్టూ ఉన్న వ్యక్తులు ఊహించిన దానికంటే భిన్నంగా కదలడం లేదా ఎలాంటి కదలికలూ లేకుండా రాయిలా ఉండిపోవడం. 5. రోజువారీ పనులను చేయగల సామర్థ్యం తగ్గడం లేదా కోల్పోవడం. మాటల్లో, ముఖకవళికల్లో ఎలాంటి ఎమోషన్స్ చూపకపోవడం. 6. ఇంకా పరిశుభ్రతను పట్టించుకోకపోవడం, అనుమానించడం, భయపడటం, నిరాశ, ఆందోళన, ఆత్మహత్య ఆలోచనలు. సైకాలజిస్ట్ విశేష్ (చదవండి: ఎక్స్ట్రీమ్ వెయిట్ లాస్ స్టార్ జస్ట్ 40 ఏళ్లకే నూరేళ్లు.. బరువు తగ్గడం ఇంత ప్రమాదమా?) -

పాముకు ప్రాణదానం
రాయచూరు రూరల్: పాము అంటేనే ప్రాణాలు తీస్తుందని భయపడతాం. కనిపిస్తే పరుగులు తీస్తాం... కానీ అస్వస్థతకు గురైన ఓ పామును వైద్యులు ప్రాథమిక ఆరోగ్య కేంద్రానికి తీసుకువెళ్లి వైద్యం చేసి ఊపిరిపోశారు. ఈ సంఘటన మంగళవారం కర్ణాటకలోని రాయచూరు జిల్లా లింగసూగూరులో చోటుచేసుకుంది. లింగసూగూరు తాలూకా హట్టి సమీపంలోని పామనకల్లూరు క్రాస్ వద్ద ఓ జెర్రిపోతు పాము కారులోకి దూరింది. హట్టి ఆస్పత్రి వైద్యుడు రవీంద్రనాథ్ ఆ పామును పట్టుకోవడానికి ప్రయత్నించగా దొరకలేదు. అది కారు నుంచి బయటకు రావాలని ఫినాయిల్ చల్లడంతో వాసన తట్టుకోలేక బయటకొచ్చింది. కానీ స్పృహ తప్పి అచేతనంగా పడిపోయింది. ఈ విషయం తెలుసుకున్న లింగసూగూరుకు చెందిన పాముల వైద్యుడు ఖాలిద్ చావుస్ వచ్చి ఆ పామును గ్రామంలోని ప్రాథమిక ఆరోగ్య కేంద్రానికి తీసుకువెళ్లి చికిత్స అందించారు. పాము నోట్లో ఆక్సిజన్ పైపు పెట్టి చికిత్స చేయడంతో కోలుకుంది. తర్వాత ఆ పామును ఊరికి దూరంగా వదిలిపెట్టారు. -

క్రయోథెరపీ!
హీరోయిన్ సమంత గత కొన్నాళ్లుగా మయోసైటిస్ వ్యాధికి చికిత్స తీసుకుంటున్నారు. అందులో భాగంగా ఏడాదిపాటు సినిమాలకు దూరంగా ఉంటానంటూ ప్రకటించారు కూడా. ఈ వ్యాధి నుంచి త్వరగా కోలుకునేందుకు ఆమె పలు రకాల వైద్య చికిత్సా పద్ధతులు అనుసరిస్తున్నారు. వైద్య చికిత్సలో భాగంగా తాజాగా క్రయోథెరపీ చేయించుకుంటున్నారామె. ఈ విషయాన్ని సోషల్ మీడియా వేదికగా పంచుకున్నారు సమంత. క్రయోథెరపీలో భాగంగా గడ్డ కట్టేంత చల్లని నీటి టబ్లో మెడ భాగం వరకూ మునిగి ఉన్నారు సమంత. ‘‘క్రయోథెరపీ వల్ల వ్యాధి కారక క్రిములతో పోరాడే తెల్ల రక్త కణాల సంఖ్య బాగా పెరగడంతో పాటు రక్తప్రసరణ కూడా సక్రమంగా జరుగుతుంది. అదేవిధంగా ఈ థెరపీ శరీరానికి సరికొత్త శక్తిని ఇవ్వడంతో పాటు మానసిక ప్రశాంతత కలిగిస్తుంది’’ అని పేర్కొన్నారు. ఇక సమంత సినిమాల విషయానికొస్తే.. రాజ్ –డీకే ద్వయం తెరకెక్కించిన ‘సిటాడెల్’ ఇండియన్ వెర్షన్లో నటించారు. ఈ వెబ్ సిరీస్ కోసం ఆమె అభిమానులు ఎదురు చూస్తున్నారు. -

‘లేజర్’తో యాంజియోప్లాస్టీ..!
కొన్నిసార్లు గుండెకు రక్తాన్ని తీసుకెళ్లే కీలకమైన రక్తనాళాల్లో అడ్డంకులు (బ్లాక్స్) ఏర్పడ్డప్పుడు బైపాస్ సర్జరీ లేదా యాంజియోప్లాస్టీ వంటి అనేక ప్రక్రియలు చేస్తారన్న విషయం తెలిసిందే. ఈ యాంజియోప్లాస్టీ ద్వారా ఇటీవల అనేకమంది గుండెజబ్బుల బాధితులను రక్షిస్తున్న సంగతులూ తెలిసినవే. కొన్ని ప్రత్యేకమైన పరిస్థితుల్లో ఈ యాంజియోప్లాస్టీ ప్రక్రియను లేజర్ సహాయంతో మరింత సురక్షితంగా చేయడం ద్వారా, మంచి ఫలితాలను సాధించవచ్చని తేలింది. గుండెజబ్బుల చికిత్సలో నూతన సాంకేతికతకూ, పురోగతికీ ప్రతీక అయిన ఈ సరికొత్త ‘లేజర్ యాంజియోప్లాస్టీ’ గురించి అవగాహన కల్పించేందుకే ఈ కథనం. ‘లేజర్ యాంజియోప్లాస్టీ’ గురించి తెలుసుకునే ముందు కరోనరీ యాంజియోప్లాస్టి అంటే ఏమిటో చూద్దాం. గుండెకు రక్తాన్ని తీసుకెళ్లే నాళాల్లో అడ్డంకులున్నప్పుడు, శస్త్రచికిత్స చేయకుండానే... చేతి లేదా కాలి దగ్గరున్న రక్తనాళం నుంచి చిన్న పైపుల్ని పంపి గుండె రక్తనాళాల వరకు చేరతారు. ఇక్కడ అడ్డంకులను తొలగించడం, నాళం సన్నబడ్డ లేదా అడ్డంకి ఉన్న చోట బెలూన్ను ఉబ్బించి, నాళాన్ని వెడల్పు చేసి, స్టెంట్ వేసి, రక్తం సాఫీగా ప్రవహింపజేసే ప్రక్రియనే ‘కరోనరీ యాంజియోప్లాస్టీ’ అంటారు. ఈ ప్రక్రియను ఎలా నిర్వహిస్తారంటే... రక్తనాళాల్లో అడ్డంకులు/బ్లాకులనేవి అక్కడ కొవ్వు పేరుకుపోవడంవల్ల ఏర్పడతాయి. యాంజియోప్లాస్టీలో... ముందుగా బ్లాక్ ఉన్న రక్తనాళంలోకి ఓ పైప్ను ప్రవేశపెడతారు. దీన్ని ‘గైడింగ్ క్యాథేటర్’ అంటారు. ఆ పైపులోంచి వెంట్రుక అంత సన్నటి తీగను... అడ్డంకిని సైతం దాటేలా... రక్తనాళం చివరివరకు పంపిస్తారు. ఈ సన్నటి తీగనే ‘గైడ్ వైర్’ అంటారు. ఒకసారి గైడ్ వైర్ అడ్డంకిని దాటి చివరి వరకు వెళ్లాక, గైడ్ వైర్ మీది నుంచి ఒక బెలూన్ని బ్లాక్ వరకు పంపిస్తారు. బ్లాక్ను దాటి వెళ్ళగానే, ఆ బెలూన్ని పెద్దగా ఉబ్బేలా చేస్తారు. ఒకసారి బెలూన్ సహాయంతో, రక్తనాళాన్ని తగినంతగా వెడల్పు చేశాక... ఆ బెలూన్ని వెనక్కి తీసుకువచ్చి, దాని స్థానంలో ఒక స్టెంట్ని ప్రవేశపెడతారు. స్టెంట్ అనేది లోహంతో తయారైన స్థూపాకారపు వల (జాలీ) వంటి పరికరం. ఇలా ఈ స్టెంట్ను... వేరొక బెలూన్ సహాయంతో బ్లాక్ ఉన్నచోట అమరుస్తారు. అలా అమర్చిన స్టెంట్ ని వేరొక బెలూన్తో బాగా ఎక్కువ ఒత్తిడితో రక్తనాళం గోడకు పూర్తిగా అనుకునేలా చూస్తారు. దీంతో యాంజియోప్లాస్టీ పూర్తవుతుంది. యాంజియోప్లాస్టీలో వచ్చే ఇబ్బందులు కొన్నిసార్లు యాంజియోప్లాస్టీని నిర్వహించే సమయంలో గైడ్ వైర్ బ్లాక్ను దాటి ముందుకు వెళ్లలేకపోవచ్చు. ఒక్కో సారి... దాటి వెళ్ళినప్పటికీ, దానిమీది నుంచి బెలూన్ వెళ్లలేకపోవచ్చు. కొన్నిసార్లు రక్తనాళం అడ్డంకులలో క్యాల్షియం ఎక్కువగా ఉండటం వల్ల... బెలూన్తో ఉబ్బించే ప్రక్రియ చేసినప్పటికీ... ఆ బ్లాక్ తొలగకపోవచ్చు. ఇంకొన్నిసార్లు రక్తనాళం అడ్డంకులలో రక్తం గడ్డకట్టడం వల్ల బెలూనింగ్ చేసినప్పుడు... ఆ రక్తం గడ్డలు నాళంలోనే మరోచోటికి వెళ్లి, రక్త ప్రవాహానికి అవరోధంగా మారవచ్చు. ఈ ఇబ్బందుల్ని అధిగమించటానికి ఇప్పుడు లేజర్ ప్రక్రియని వాడుతున్నారు. అసలు లేజర్ అంటే ఏమిటి? ‘లైట్ యాంప్లిఫికేషన్ బై స్టిమ్యులేటెడ్ ఎమిషన్ ఆఫ్ రేడియేషన్’ అన్న పదాల సంక్షిప్త రూపమే ‘లేజర్’. దీని సాంకేతిక అంశాలు ఎలా ఉన్నా, అందరికీ తేలిగ్గా అర్థమయ్యే రీతిలో ఇలా చెప్పవచ్చు. మామూలుగా కాంతి కిరణాలు నిర్దిష్టమైన వేవ్లెంగ్త్తో ప్రసరిస్తూ ఉంటాయి. వాటన్నింటినీ ఒక క్రమబద్ధమైన ఏకరీతితో మరింత శక్తిమంతంగా ప్రసరింపజేసినప్పుడు వెలువడే కిరణాన్ని ‘లేజర్’ అనవచ్చు. శక్తిమంతమైన ఈ కాంతికిరణాల్ని (లేజర్లను) అనేక విధాలుగా ఉపయోగించుకోవచ్చు. వైద్య చికిత్సల్లోనూ అనేక రకాలైన లేజర్లు వినియోగిస్తుంటారు. ఇలాంటి అనేక లేజర్లలో గుండె కోసం వాడే వాటిని ‘ఎగ్జిమర్ లేజర్’ అంటారు. లేజర్తో అడ్డంకుల తొలగింపు ఎలాగంటే...? లేజర్ కిరణాలు మన కణజాలాలని తాకినప్పుడు మూడు రకాల ఫలితాలు కనిపిస్తుంటాయి. అవి... ఫొటో కెమికల్, ఫొటో థర్మల్, ఫొటో కైనెటిక్ ఎఫెక్ట్స్. ఈ ప్రభావాల సహాయంతో అక్కడ పేరుకున్న వ్యర్థ కణజాలాన్ని (దాదాపుగా) ఆవిరైపోయేలా చేయవచ్చు. రక్త నాళంలోని అడ్డంకులనూ అదేవిధంగా ఆవిరైపోయేలా చేయడానికి లేజర్ సహాయం తీసుకుం టారు. ఏయే దశల్లో లేజర్ను ఎలా ఉపయోగిస్తారంటే... గైడ్ వైర్ మీదనుంచి బెలూన్ వెళ్లలేకపోయిన సందర్భాల్లో లేదా బెలూన్ ద్వారా బ్లాక్ను మార్చలేకపోయినప్పుడు. ∙రక్తనాళాల్లో రక్తం గడ్డకట్టడం వల్ల ఏర్పడిన బ్లాక్స్ ఉన్నప్పుడు, అవి మరోచోటికి చేరి మళ్లీ రక్తప్రవాహానికి అవరోధంగా మారకుండా చూడటానికి. గుండె రక్తనాళాల్లో సంపూర్ణంగా, చాలాకాలం నుంచి ఉండిపోయిన మొండి బ్లాక్లను తొలగించడానికి. ∙కాల్షియం అధికంగా ఉన్న గుండె రక్తనాళాల్లో బ్లాక్ని తొలగించడానికి. ఒకసారి వేసిన స్టెంట్లో మరోసారి అడ్డంకి బ్లాక్ ఏర్పడినప్పుడు రక్తనాళం మొదట్లో ఉన్న అడ్డంకులు, లేదా మరీ పొడవుగా ఉన్న అడ్డంకుల్ని అధిగమించేందుకు. ఇది యాంజియోప్లాస్టీకి ప్రత్యామ్నాయమా? సామాజిక మాధ్యమాల్లో వస్తున్న కథనాలతో లేజర్ యాంజియోప్లాస్టీ అన్నది... సంప్రదాయ యాంజియోప్లాస్టీ కన్నా తక్కువ ఖర్చుతో రక్తనాళంలోని అడ్డంకుల్ని తొలగించడానికి ఉపయోగపడుతుందన్న అర్థం స్ఫురిస్తోంది. అయితే ఇది పూర్తిగా నిజం కాదు. లేజర్ని యాంజియోప్లాస్టిలో ఒక అనుబంధ విధానంగా వాడుకోవచ్చుగానీ లేజర్ అనేదే ఆంజియోప్లాస్టీకి ప్రత్యామ్నాయం కాదు. బాధితులందరికీ ఈ లేజర్ ఉపయోగించాల్సిన అవసరం ఉండదు. లేజర్కు అయ్యే ఖర్చు ఎక్కువే కాబట్టి... కేసు తీవ్రతను బట్టి ఎవరికి అవసరం అన్నది కేవలం డాక్టర్లు మాత్రమే నిర్ణయించే అంశమిది. కేవలం చాలా తక్కువ మందిలో మాత్రమే ఇది అవసరం పడవచ్చు. --డాక్టర్ ఎం.ఎస్.ఎస్. ముఖర్జీ, సీనియర్ కార్డియాలజిస్ట్ (చదవండి: రాళ్ల ఉప్పుకి మాములు ఉప్పుకి ఇంత తేడానా? ఆ వ్యాధులకు కారణం ఇదేనా?) -

మద్యపాన వ్యసనం మానసిక జబ్బా? దీన్నుంచి బయటపడలేమా?
జానకి ఒక సాఫ్ట్వేర్ ఇంజినీర్. కొంతకాలం హైదరాబాద్లో పనిచేశాక అమెరికా వెళ్లింది. హైదరాబాద్లో ఉన్నప్పుడు అప్పుడప్పుడు ఫ్రెండ్స్తో కలసి పబ్కు వెళ్లేది. అమెరికా వెళ్లాక అది అలవాటుగా మారింది. రోజూ పబ్, క్లబ్, ఆల్కహాల్ ఆమె జీవితంలో భాగంగా మారిపోయాయి. ఏదైనా ఒకరోజు ఆల్కహాల్ తాగకపోతే పిచ్చెక్కినట్లు ఉండేది. దాంతో ఇంట్లోనే బార్ ఏర్పాటు చేసుకుంది. ఆఫీస్ నుంచి రాగానే నాలుగైదు పెగ్గులు వేయందే నిద్రపట్టేది కాదు. అలా అలా ఆల్కహాల్ వ్యసనంగా మారింది. అయితే వివాహం తర్వాత ఆమెకు సమస్య మొదలైంది. నెలరోజులు ఎలాగోలా ఓపిక పట్టినా ఆ తర్వాత ఆగలేక తాగడం మొదలు పెట్టింది. దాంతో భర్తతో పెద్ద గొడవైంది. సోషల్ డ్రింకింగ్ విషయంలో తనకూ అభ్యంతరం లేదని, కానీ రోజూ స్పృహ తప్పేంతగా తాగుతానంటే భరించలేనని భర్త తేల్చి చెప్పేశాడు. ఈ విషయం ఇరువైపులా పేరెంట్స్కు తెలిసి పంచాయతీ పెట్టారు. చివరకు విడాకుల వరకూ దారితీసింది. అలవాటు కాదు.. జబ్బు జానకిలా మద్యం వ్యసనంతో ఇల్లూ, ఒళ్లూ గుల్ల చేసుకున్నవారు, చేసుకుంటున్నవారూ మన చుట్టూ చాలామంది కనిపిస్తారు. మద్యం తాగడం పాపమని కొందరు వారికి హితబోధలు చేస్తే, బలహీన మనస్తత్వమున్నవారే తాగుతారని మరి కొందరు వాదిస్తుంటారు. నిజానికి మద్యానికి బానిసవ్వడం, విపరీతంగా మద్యం సేవించడం, మద్యం వల్ల జీవితంలో సమస్యలు వచ్చినప్పటికీ తాగకుండా ఉండలేకపోవడం ఒక మానసిక రుగ్మత. దానివల్ల అనేకానేక శారీరక, మానసిక సమస్యలు వస్తాయి. హఠాత్తుగా మద్యం తాగడం తగ్గించినా, ఆపేసినా కూడా సమస్యలు వస్తాయి. మద్యం వ్యసనం నుంచి శాశ్వతంగా విముక్తి లభించాలంటే చికిత్స అవసరం. తిడితే సరిపోదు.. చికిత్స అవసరం.. మద్యానికి బానిసైన వారిని చులకనగా చూడటం, తిట్టడం సమస్యను పరిష్కరించవు. అలాంటివారిని ఏ మాత్రం ఆలస్యం చేయకుండా సైకాలజిస్ట్ లేదా క్లినికల్ సైకాలజిస్ట్ లేదా అడిక్షన్ ఎక్స్పర్ట్ దగ్గరకు తీసుకువెళ్లాలి. అవసరమైతే కొంతకాలం రీహాబిలిటేషన్ సెంటర్లోనే ఉంచి మద్యపాన వ్యసనం నుంచి బయట పడేయవచ్చు. మద్యపాన వ్యసనం ఉన్నవారు తమకు సమస్య ఉందని గుర్తించక చికిత్స పొందడానికి వెనుకాడతారు. అందువల్ల కుటుంబసభ్యులే వారిని చికిత్సకు తీసుకువెళ్లాల్సి ఉంటుంది. వివిధ దశల్లో చికిత్స మద్యపాన వ్యసనానికి వివిధ దశల్లో వివిధ రకాల చికిత్సలు అందుబాటులో ఉన్నాయి. ప్రారంభ దశల్లో వ్యక్తిగత, గ్రూప్ కౌన్సెలింగ్.. సమస్యను బాగా అర్థంచేసుకోవడంలో సహాయపడతాయి. మద్యపాన వ్యసనం వల్ల వచ్చిన మానసిక సమస్యల నుంచి కోలుకోవడానికి మద్దతునిస్తాయి. ఆల్కహాల్ చికిత్స నిపుణుల పర్యవేక్షణలో గోల్ సెట్టింగ్, ప్రవర్తనలో మార్పు తెచ్చే పద్ధతులు, కొత్త నైపుణ్యాలను నేర్చుకోవడం వంటివన్నీ వ్యసనం నుంచి బయటపడేందుకు సహాయపడతాయి కొన్ని టాబ్లెట్స్ తీసుకున్నప్పుడు ఆల్కహాల్ తాగితే వికారం, వాంతులు, తలనొప్పి వంటివి కలుగుతాయి. మరికొన్ని మందులు ఆల్కహాల్ తాగాలనే కోరికను తగ్గిస్తాయి · మద్యపాన వ్యసనం నుంచి కోలుకుంటున్న వ్యక్తులు మళ్లీ మద్యం వైపు మళ్లకుండా కొన్నిరకాల మందులు, ఇంజెక్షన్లు సహాయపడతాయి ఆధ్యాత్మిక సాధనలో నిమగ్నమవ్వడం వ్యసనాల నుంచి కోలుకునేందుకు సహాయపడుతుంది రీహాబిలిటేషన్ సెంటర్ లేదా సైకియాట్రిక్ ఆస్పత్రిలో వారం రోజులపాటు డిటాక్స్ అండ్ విత్ డ్రాయల్ చికిత్స అందిస్తారు. విత్ డ్రాయల్ లక్షణాలను నివారించడానికి మందులు తీసుకోవాల్సి రావచ్చు మద్యపాన వ్యసనం తీవ్రంగా ఉన్నవారు కొన్ని నెలలపాటు రీహాబిలిటేషన్ సెంటర్లో ఉండాల్సి రావచ్చు. అక్కడ ఆల్కహాల్, డ్రగ్ కౌన్సెలర్లు, సోషల్ వర్కర్లు, నర్సులు, వైద్యుల పర్యవేక్షణలో చికిత్స అందిస్తారు. మద్యపాన వ్యసనం లక్షణాలు మద్యం తాగడం, వ్యసనంగా మారడం, దానికి బానిసవ్వడం మూడూ వేర్వేరు. రెండు గంటల్లో నాలుగైదు పెగ్గులు అంతకంటే ఎక్కువ తాగడాన్ని అనారోగ్యకరమైన డ్రింకింగ్గా పరిగణిస్తారు. మద్యపాన వ్యసనానికి ఈ కింది లక్షణాలు ఉంటాయి. ఆల్కహాల్ తాగాలనే బలమైన కోరిక, తాగకుండా ఉండలేకపోవడం · తాగే పరిమాణాన్ని పరిమితం చేయలేకపోవడం తాగడం తగ్గించుకోవడానికి విఫల యత్నాలు చేయడం తాగడంలోనే ఎక్కువ సమయం గడపడం, ఇతర పనులను పక్కన పెట్టడం మద్యం వల్ల బాధ్యతలను నెరవేర్చడంలో విఫలమవడం జీవితంలో సమస్యలకు కారణమవుతుందని తెలిసినప్పటికీ కొనసాగించడం డ్రైవింగ్, ఈత లాంటి సందర్భాల్లో కూడా మద్యం తాగడం కారణాలు.. మద్యపాన వ్యసనానికి సామాజిక, మానసిక, జన్యు కారణాలున్నాయని పరిశోధకులు చెప్తున్నారు. మద్యం వినియోగం సాధారణమైన సమాజంలో, కుటుంబంలో పుట్టి పెరిగిన వారికి అది తప్పుగా అనిపించదు. సరదాగా మొదలుపెట్టినా చివరకు వ్యసనంగా మారుతుంది. కాలక్రమేణా ఆల్కహాల్ తాగడం మెదడులోని ఆనందం, పనితీరు, ప్రవర్తనపై నియంత్రణ సాధించే భాగాలతో అనుసంధానమవుతుంది. ఇది మంచి భావాలను పునరుద్ధరించడానికి లేదా ప్రతికూల భావాలను తగ్గించడానికి ఆల్కహాల్ కోరికను కలిగిస్తుంది. అలా మద్యానికి బానిసను చేస్తుంది. కొందరు జీవితంలో ఎదురయ్యే సమస్యలను ఎదుర్కొనలేక మద్యం మత్తులో సేద తీరుతూ వాస్తవికత నుంచి తప్పించుకుంటారు. --సైకాలజిస్ట్ విశేష్ psy.vishesh@gmail.com (చదవండి: ఆ టైంలోనే అతిపెద్ద అండర్గ్రౌండ్ ఎయిర్పోర్టు..కానీ ఇప్పుడది..) -

చికిత్స తర్వాత చంద్రబాబు జైలుకు వెళ్లక తప్పదు
సాక్షి, అమరావతి: ఖజానా నుంచి రూ.371 కోట్లు దోచేసిన కేసులో రిమాండ్పై జైల్లో ఉన్న చంద్రబాబుకు కంటి ఆపరేషన్ కోసమే కోర్టు షరతులతో కూడిన బెయిల్ ఇస్తే విజయోత్సవాలు, ర్యాలీలు ఎందుకు నిర్వహిస్తున్నారని వైఎస్సార్సీపీ ప్రధాన కార్యదర్శి, ప్రభుత్వ సలహాదారు సజ్జల రామకృష్ణారెడ్డి చంద్రబాబు కుటుంబ సభ్యులు, టీడీపీ నేతలను నిలదీశారు. తాడేపల్లిలోని వైఎస్సార్సీపీ కేంద్ర కార్యాలయంలో మంగళవారం సజ్జల మీడియాతో మాట్లాడుతూ.. చంద్రబాబు రోగిగా జైలు నుంచి బయటకు వస్తున్నారా లేక ఏదైనా యుద్ధంలో గెలిచి వీరయోధుడిగా వస్తున్నాడనుకుంటున్నారా అని ఎద్దేవా చేశారు. కంటి చికిత్స కోసం నాలుగు వారాల తాత్కాలిక బెయిల్పై చంద్రబాబు బయటకు వస్తున్నారని.. చికిత్స తర్వాత ఈ నెల 28న సాయంత్రం 5 గంటలకు రాజమండ్రి సెంట్రల్ జైలులో లొంగిపోవాల్సిందేనన్నారు. ఈ మాత్రానికే రాజమండ్రి నుంచి రోడ్ షో నిర్వహించడానికి, సంబరాలు చేసుకోవడానికి సిగ్గుండాలని టీడీపీ నేతలకు చురకలంటించారు. స్కిల్ స్కాంలో ఆధారాలతో సహా అడ్డంగా దొరికిపోయిన దొంగ చంద్రబాబు అని స్పష్టం చేశారు. ఈ కేసులో సీఐడీ పోలీసులు సమర్పించిన ఆధారాలతో ఏకీభవించిన ఏసీబీ కోర్టు చంద్రబాబును రిమాండ్పై జైలుకు పంపిందని గుర్తు చేశారు. సానుభూతి కోసమే నాటకాలని ఒప్పుకోండి చంద్రబాబు జైలుకెళ్లడంతో ప్రజల్లో పెద్దఎత్తున సానుభూతి వస్తుందని టీడీపీ నేతలు ఆశపడ్డారని.. తీరా పరిస్థితి చూసి భంగపడ్డారంటూ సజ్జల వ్యంగ్యాస్త్రాలు విసిరారు. ప్రజల్లో ఎలాంటి స్పందన కనిపించకపోవడంతో చర్మవ్యాధులే ప్రాణాంతకమైనట్టు చూపుతూ చంద్రబాబుకు ఆరోగ్యం క్షీణిస్తోందంటూ టీడీపీ సానుభూతి డ్రామాలకు తెరతీసిందన్నారు. చంద్రబాబు ఆరోగ్యం, భద్రతపై ఆయన కుటుంబ సభ్యులు రోజుకో అబద్ధం చెబుతూ జైలు అధికారులు, ప్రభుత్వంపై బురదజల్లే ప్రయత్నం చేశారని గుర్తు చేశారు. చెప్పుకోవడానికి కూడా న్యూసెన్స్గా అనిపించే చర్మ వ్యాధులు చంద్రబాబుకు ఉన్నాయనే అంశాన్ని ఆయన కుటుంబ సభ్యులే ప్రపంచానికి చెప్పి.. ఏసీ కావాలని కోర్టును అడిగారని దెప్పిపొడిచారు. జైలులో చంద్రబాబు ఉండే బ్యారక్లో ఏసీ ఏర్పాటుకు కోర్టు అనుమతి ఇవ్వడంతో ఆయనను బయటకు తెచ్చుకోవడానికి అడ్డదారుల్లో ఆలోచన చేశారని మండిపడ్డారు. రోగాల్ని చూపి సానుభూతి డ్రామాలాడి మొత్తానికి చంద్రబాబుకు తాత్కాలిక బెయిల్ తెచ్చుకున్నారు కనుక.. ఇప్పటికైనా తాము నాటకాలు ఆడామని ప్రజల ముందు ఒప్పుకోవాలని చంద్రబాబు కుటుంబ సభ్యులు, టీడీపీ నేతలను సజ్జల డిమాండ్ చేశారు. నిర్దోషిగా బయటకొచ్చారా.. నిజం గెలిచిందనడానికి స్కిల్ స్కాం కేసులో చంద్రబాబుకు బెయిల్ ఇవ్వాలని దాఖలు చేసిన పిటిషన్పై ఆయన న్యాయవాదులు వాదనలు వినిపించకుండా కంటి చికిత్సను సాకుగా చూపి తాత్కాలిక బెయిల్పై వాదనలు వినిపించారని సజ్జల గుర్తు చేశారు. కంటి చికిత్స కోసమే.. మానవీయ కోణంలో షరతులతో కూడిన బెయిల్ ఇస్తే నిజం గెలిచిందంటూ చంద్రబాబు కుటుంబ సభ్యులు, టీడీపీ నేతలు సంబరాలు జరుపుకోవడం వెనుక అర్థమేమిటని ప్రశి్నంచారు. చంద్రబాబు నిర్దోíÙగా బయటకొస్తున్నారా నిజం గెలిచిందనడానికి అని నిలదీశారు. ఇలా చెప్పుకోవడానికి టీడీపీ నేతలకు సిగ్గు అనిపించడం లేదా అని చురకలంటించారు. ‘చంద్రబాబు ముఖ్యమంత్రిగా ఉండి సీమెన్స్ సంస్థతో చేసుకున్నది ఫేక్ అగ్రిమెంటా? కాదా?, చేసుకున్న ఒప్పందం ప్రకారం 90 శాతం అంటే రూ.3,000 కోట్లు సీమెన్స్ సంస్థ పెట్టుబడి పెట్టకుండానే.. 10 శాతం మొత్తం అంటే, 370 కోట్లు ముఖ్యమంత్రిగా చంద్రబాబు రిలీజ్ చేశాడా? లేదా?, సీమెన్స్ సంస్థ ప్రభుత్వం నుంచి మాకెటువంటి సొమ్ము అందలేదని చెప్పిందా? లేదా?, చంద్రబాబు తన సొంత మనుషుల్ని బయటినుంచి తెచ్చుకుని స్కిల్ స్కామ్కు పాత్రధారులుగా పెట్టుకున్నాడా? లేదా?, 13 చోట్ల చంద్రబాబు సంతకాలు ఉన్నాయా? లేవా?, చంద్రబాబు రిలీజ్ చేయమంటేనే.. ఖజానా నుంచి ఫండ్స్ రిలీజ్ చేస్తున్నామని ఫైనాన్స్ డిపార్ట్మెంట్ అధికారులు నోట్ ఫైల్స్ రాశారా? లేదా? ప్రభుత్వం రిలీజ్ చేసిన ఫండ్స్లో రూ.240 కోట్లు షెల్ కంపెనీలకు వెళ్లాయని కేంద్ర జీఎస్టీ విజిలెన్స్ సంస్థ బయటపెట్టిందా? లేదా?, షెల్ కంపెనీలకు వెళ్లిన ఫండ్స్ క్యాష్ రూపంలో తిరిగి చంద్రబాబు పీఏ పెండ్యాల శ్రీనివాస్ ద్వారా చేరాయని ఐటీ దాడుల్లో రుజువైందా? లేదా?, ఈ విషయం పూర్తి నిర్థారణ కోసం పెండ్యాల శ్రీనివాస్ను పట్టుకుంటే అసలు వాస్తవాలు తెలుస్తాయనడం నిజమా? కాదా?, పెండ్యాల శ్రీనివాస్ కోసం సీఐడీ నోటీసులు జారీ చేస్తే.. ఆయన్ను అమెరికాకు పంపడం ద్వారా తప్పు చేసినట్టుగా చంద్రబాబు అంగీకరించారా? లేదా?’ అంటూ టీడీపీ నేతలపై ప్రశ్నల వర్షం కురిపించారు. అందరూ నీ తండ్రిలా ఉంటారు అనుకుంటే ఎలా లోకేశ్! చంద్రబాబు రాజమండ్రి సెంట్రల్ జైలులో ఉన్నన్ని రోజులూ ఆయన కుటుంబ సభ్యులు, టీడీపీ నేతలు చేసిన విషప్రచారం అంతాఇంతా కాదని సజ్జల గుర్తు చేశారు. సీఎం వైఎస్ జగన్ వ్యవస్థల్ని మేనేజ్ చేస్తున్నారంటూ లోకేశ్ చౌకబారు మాటలు మాట్లాడారన్నారు. ‘అందరూ నీ తండ్రిలా ఉంటారనుకుంటే ఎలా’ అని లోకేశ్పై మండిపడ్డారు. ఆదినుంచీ వ్యవస్థల్ని మేనేజ్ చేయడానికి విష సర్పాలను పెంచి పోషించిందే చంద్రబాబు అని మండిపడ్డారు. నిజంగా సీఎం వైఎస్ జగన్ వ్యవస్థల్ని మేనేజ్ చేసి ఉంటే 52 రోజుల తర్వాత చంద్రబాబు జైలు నుంచి ఎలా బయటకొస్తాడని ప్రశ్నించారు. ఇదీ చదవండి: స్కిల్ స్కాం కేసులో చంద్రబాబుకి మధ్యంతర బెయిల్ మంజూరు -

నడుము నొప్పితో బాధపడుతున్నారా? అయితే ఇలా చేయండి
శరీరంలో వాత మూలకం అసమతుల్యత కారణంగా స్లిప్డ్ డిస్క్ సమస్యలు రావొచ్చు. ఇది వెన్నునొప్పితో అసౌకర్యాన్ని కలిగిస్తుంది. L4 L5 డిస్క్ సమస్యకు సర్జరీ అవసరం లేకుండా ఎలాంటి రిలీఫ్ పొందవచ్చు అన్నది ప్రముఖ ఆయుర్వేద నిపుణులు నవీన్ నడిమింటి మాటల్లోనే.. నడుము నొప్పి రాకుండా ఉండాలంటే ఏం చేయాలి? ►అధిక బరువును తగ్గించుకోవాలి ► శారీరక శ్రమ తప్పనిసరి. ఇందుకోసం క్రమశిక్షణతో వర్కవుట్స్ చేయాలి. ► సమయపాలన, ఆహార పాలన, ఒకే సమయానికి నిద్రపోయేలా చూసుకోవాలి. ► 30ఏళ్లు పైబడిన తర్వాత ప్రతి ఏడాది తప్పనిసరిగా హెల్త్ చెకప్ చేయించుకోవాలి. ► ఎముకల దృఢత్వం, బీపీ, షుగర్, గుండె సంబంధిత సమస్యలు ఉన్నాయా లేదా అన్నది పరీక్షలు చేయించుకోవాలి ► 40 ఏళ్లు దాటాక ప్రతి ఆర్నెళ్లకోసారి అన్ని పరీక్షలు చేయించుకుంటూనే తగిన ఆహార అలవాట్లను అలవర్చుకోవాలి. వెన్నునొప్పి నుంచి ఇలా ఉపశమనం వెన్నునొప్పికి ఎలాంటి సర్జరీ అవసరం లేకుండా ఆయుర్వేదంలో చికిత్స ఉంది. అదెలాగంటే.. కైర్టిస్ఆయిల్: కైర్టిస్ ఆయిల్ అనేది పంచకర్మ చికిత్సపై ఆధారపడిన ఒక వినూత్న పరిశోధన సూత్రం. ఇది ఆర్థరైటిస్, సయాటికా, స్పాండిలోసిస్, ఘనీభవించిన భుజం, కీళ్ల నొప్పులు, మోకాళ్ల నొప్పులు, వెన్నునొప్పి, స్లిప్ డిస్క్ మరియు న్యూరోమస్కులర్ నొప్పుల నుంచి దీర్ఘకాలిక ఉపశమనాన్ని అందిస్తుంది. మురివెన్ననూనె: నొప్పి, వాపు, దృఢత్వం, ఆర్థరైటిక్ రుగ్మతలు, కీళ్లలో ఉన్న ఇతర తీవ్రమైన,దీర్ఘకాలిక వ్యాధుల పరిస్థితిలో మురివెన్న అద్భుతమైన ఫలితాలను కలిగి ఉంది. యోగరాజ్ గుగ్గుల్: యోగరాజ్ గుగ్గుల్ అనేది కీళ్ల రుగ్మతల చికిత్సలో ఉపయోగించే ఒక ఆయుర్వేద టాబ్లెట్. ఇది దీర్ఘకాలిక మరియు తీవ్రమైన నొప్పులు, కీళ్లలో వాపు, దృఢత్వం మరియు తిమ్మిరి నుంచిఉపశమనం పొందడంలో సహాయపడుతుంది. -

చిన్నారుల్లో వచ్చే ‘అబ్సెన్స్ సీజర్స్’ అంటే..?
చిన్నారుల్లో ఫిట్స్ (సీజర్స్) రావడం సాధారణంగా చూస్తుండేదే. ఇలా ఫిట్స్ రావడాన్ని వైద్యపరిభాషలో ‘ఎపిలెప్సీ’గా చెబుతారు. పెద్దవాళ్లతో పోల్చినప్పుడు పిల్లల్లో వచ్చే సీజర్స్కు కారణాలూ, చికిత్సకు వారు స్పందించే తీరుతెన్నులూ... ఇవన్నీ కాస్త వేరుగా ఉంటాయి. ఈ సీజర్స్లోనూ ‘ఆబ్సెన్స్ సీజర్స్’ అనేవి ఇంకాస్త వేరు. నాలుగేళ్ల నుంచి 14 ఏళ్ల వయసు పిల్లల్లో వచ్చే వీటి కారణంగా చిన్నారులు ఏ భంగిమలో ఉన్నా... ఉన్నఉన్నవారు ట్లుగానే వారు స్పృహ కోల్పోతారు. ఇవి పిల్లల్లో అకస్మాత్తుగా మొదలవుతాయి. హఠాత్తుగా వాళ్లను స్పృహలో లేకుండా చేస్తాయి. కనీసం 10 – 20 సెకండ్లు అలా ఉండిపోయి, మెల్లగా ఈలోకంలోకి వస్తారు. ఇలా హఠాత్తుగా కనిపించి, తల్లిదండ్రుల్ని ఆందోళనకు గురిచేసే ‘ఆబ్సెన్స్ సీజర్స్’పై అవగాహన కోసం ఈ కథనం. చిన్నారుల్లో వచ్చే ‘అబ్సెన్స్ సీజర్స్’ అంటే..?పిల్లల్లో వచ్చే ఫిట్స్లో... ఆబ్సెన్స్ సీజర్స్ అనేవి కనీసం 20 నుంచి 25% వరకు ఉంటాయి. సాధారణంగా ఇవి జన్యుపరమైన (జెనెటిక్), జీవక్రియ పరమైన (మెటబాలిక్) సమస్యల వల్ల వస్తుంటాయి. అబ్బాయిలతో పోలిస్తే అమ్మాయిల్లో ‘ఆబ్సెన్స్ సీజర్స్’ కేసులు ఎక్కువగా వస్తుంటాయి. అసాధారణంగా కొందరు చిన్నారుల్లో ఏడాదిలోపు వయసున్నప్పుడు కూడా ఇవి మొదలు కావచ్చు. చాలా మంది ఆరోగ్యకరమైన పిల్లల్లో హఠాత్తుగా మొదలైనప్పటికీ... కొందరు చిన్నారుల్లో మాత్రం... వారికి జ్వరం వచ్చినప్పుడు కనిపించే ఫిట్స్తో ఇవి మొదలవుతాయి. అలాగే ఎదుగుదలలో లోపాలు (డెవలప్మెంటల్ డిలే) వంటి నాడీ సంబంధమైన సమస్యలున్నవారిలోనూ కనిపిస్తుంటాయి. ఇంక కొందరిలోనైతే... వాస్తవంగా కనుగొన్న నాటికి చాలా పూర్వం నుంచే... అంటే నెలలూ, ఏళ్ల కిందటి నుంచే ఇవి వస్తుంటాయి. కానీ తల్లిదండ్రులు (లేదా టీచర్లు) చాలా ఆలస్యంగా గుర్తిస్తారు. కానీ... వీటినంత తేలిగ్గా గుర్తించడం సాధ్యం కాకపోవడంతో పిల్లలేదో పగటి కలలు కంటున్నారనీ, ఏదో వాళ్ల లోకంలో వాళ్లు ఉన్నారంటూ తల్లిదండ్రులు, టీచర్లు, లేదా పిల్లల్ని చూసుకునే సంరక్షకులు పొరబడుతూ ఉండవచ్చు. సాధారణ సీజర్స్లో అవి వచ్చినట్లు తెలుస్తుంది. కానీ ఆబ్సెన్స్ సీజర్స్లో అవి వచ్చిన దాఖలా కూడా స్పష్టంగా తెలియదు. కొన్ని సందర్భాల్లో చాలాకాలం వరకూ తెలిసిరాదు. ప్రేరేపించే అంశాలు... ఈ ‘ఆబ్సెన్స్ సీజర్స్’ను కొన్ని అంశాలు ప్రేరేపిస్తూ ఉంటాయి. అవి... తీవ్రమైన అలసట వేగంగా శ్వాస తీసుకోవడం పిల్లలు టీవీ, మొబైల్ చూస్తున్నప్పుడు తరచూ హఠాత్తుగా మారిపోతూ ఉండే కాంతిపుంజాలూ, ఫ్లాష్లైట్ల కారణంగా... ఆబ్సెన్స్ సీజర్స్ రావచ్చు. ఆబ్సెన్స్ సీజర్స్ లక్షణాలు... ఈ సందర్భాల్లో పిల్లలు... అకస్మాత్తుగా చేష్టలుడిగి (బిహేవియర్ అరెస్ట్తో) నిశ్చేష్టులై ఉండిపోవడం ∙ముఖంలో ఎలాంటి కవళికలూ కనిపించకపోవడం ∙కళ్లు ఆర్పుతూ ఉండటం, ఒంటి మీద బట్టలను లేదా ముఖాన్ని తడబాటుగా చేతి వేళ్లతో నలపడం, నోరు చప్పరించడం, మాటల్ని తప్పుగా, ముద్దగా ఉచ్చరిస్తూ ఉండటం (ఫంబ్లింగ్), చేస్తున్నపనిని అకస్మాత్తుగా నిలిపివేయడం / ఆపివేయడం ∙బయటివారు పిలుస్తున్నా జవాబివ్వకపోవడం / ఎలాంటి స్పందనలూ లేకపోవడం పిల్లల్లో ఈ లక్షణాలు కనిపిస్తున్నప్పుడు వాళ్లు బయటకు పూర్తిగా నార్మల్గానూ కనిపించవచ్చు. మాట్లాడటం మాత్రం చాలావరకు నార్మల్గా ఉండిపోవచ్చు. కొందరిలో మాత్రం కొంచెం అస్పష్టత కనిపించవచ్చు. ఈ లక్షణాలన్నీ వారు ఆటలాడుకుంటున్నప్పుడూ, టీవీ చూస్తున్నప్పుడూ లేదా కొన్నిసార్లు నిద్రలో కూడా కొనసాగుతుంటాయి. చిన్నారులు అన్యమనస్కంగా ఉండటమో లేదా ఏదో లోకంలో ఉన్నట్టు కనిపించడాన్ని తల్లిదండ్రులు గమనిస్తే వెంటనే డాక్టర్ దగ్గరకు తీసుకెళ్లాలి. నిర్ధారణ ఇలా... ఆబ్సెన్స్ సీజర్స్లో ఎన్నో రకాలున్నప్పటికీ... సాధారణంగా టిపికల్ (అంతగా సంక్లిష్టం కానివి), అటిపికల్ (సంక్లిష్టమైనవి) అనే రకాలు ఉంటాయి. ఎలక్ట్రో ఎన్సెఫలోగ్రామ్ (ఈఈజీ) ఎమ్మారై (బ్రెయిన్) వంటి మరికొన్ని పరీక్షలతో వీటిని నిర్ధారణ చేయవచ్చు. ఇక అటిపికల్ రకాల విషయంలో ఇతర నాడీ సంబంధమైన సమస్యలనూ, జీవక్రియలకు(మెటబాలిక్) సంబంధించిన, జన్యుసంబంధమైన మరికొన్ని పరీక్షలతో పాటు మెదడు / వెన్నుపూస చుట్టూ ఉండే ద్రవం (సెరిబ్రో స్పైనల్ ఫ్లుయిడ్ – సీఎస్ఎఫ్)ను పరీక్షించడం ద్వారా ఈ (అటిపికల్) రకాన్ని తెలుసుకుంటారు. చికిత్స సమస్య నిర్దారణ అయిన వెంటనే చికిత్స మొదలుపెట్టాలి. ఇందుకోసం ఫిట్స్ మందులు (యాంటీ సీజర్ మెడిసిన్స్) వాడాలి. వీటిని కనీసం రెండేళ్ల పాటు వాడాల్సి ఉంటుంది. అలా వాడుతూ, బాధితుల మెరుగుదలను గమనిస్తూ, దాని ప్రకారం మోతాదును క్రమంగా తగ్గిస్తూ పోవాలి. ఈ మందులు చిన్నారుల్లో... కేవలం ఫిట్స్ తగ్గించడం మాత్రమే కాదు, వాళ్ల జీవన నాణ్యతనూ మెరుగుపరుస్తాయి. స్కూల్లో వాళ్ల సామర్థ్యాన్ని పెంపొందిస్తాయి. సామాజికంగా ఒంటరి కాకుండా... నలుగురితో కలిసిపోయేలా చేస్తాయి. మందుల గుణం కనిపిస్తోందా లేదా అన్న విషయాన్ని నిర్ణీత వ్యవధుల్లో ఈఈజీ తీయడం ద్వారా పరిశీలిస్తూ ఉండాలి. ఇక సహాయ చికిత్సలు (సెకండ్ లైన్ ట్రీట్మెంట్)గా వాళ్లకు కీటోజెనిక్ డైట్ (కొవ్వులు ఎక్కువగా ఉండే ఆహారం) ఇవ్వడం, వేగస్ నర్వ్ అనే నరాన్ని ప్రేరేపించడం (వేగస్ స్టిమ్యులేషన్) జరుగుతుంది. దాదాపు 70 శాతం కేసుల్లో చిన్నారులు యుక్తవయసునకు వచ్చేనాటికి మంచి స్పందన కనిపిస్తుంది. (చదవండి: నివారించలేని వింత వ్యాధి! తనను తాను గాయపరుచుకునేలా ప్రేరేపించే వ్యాధి!)



